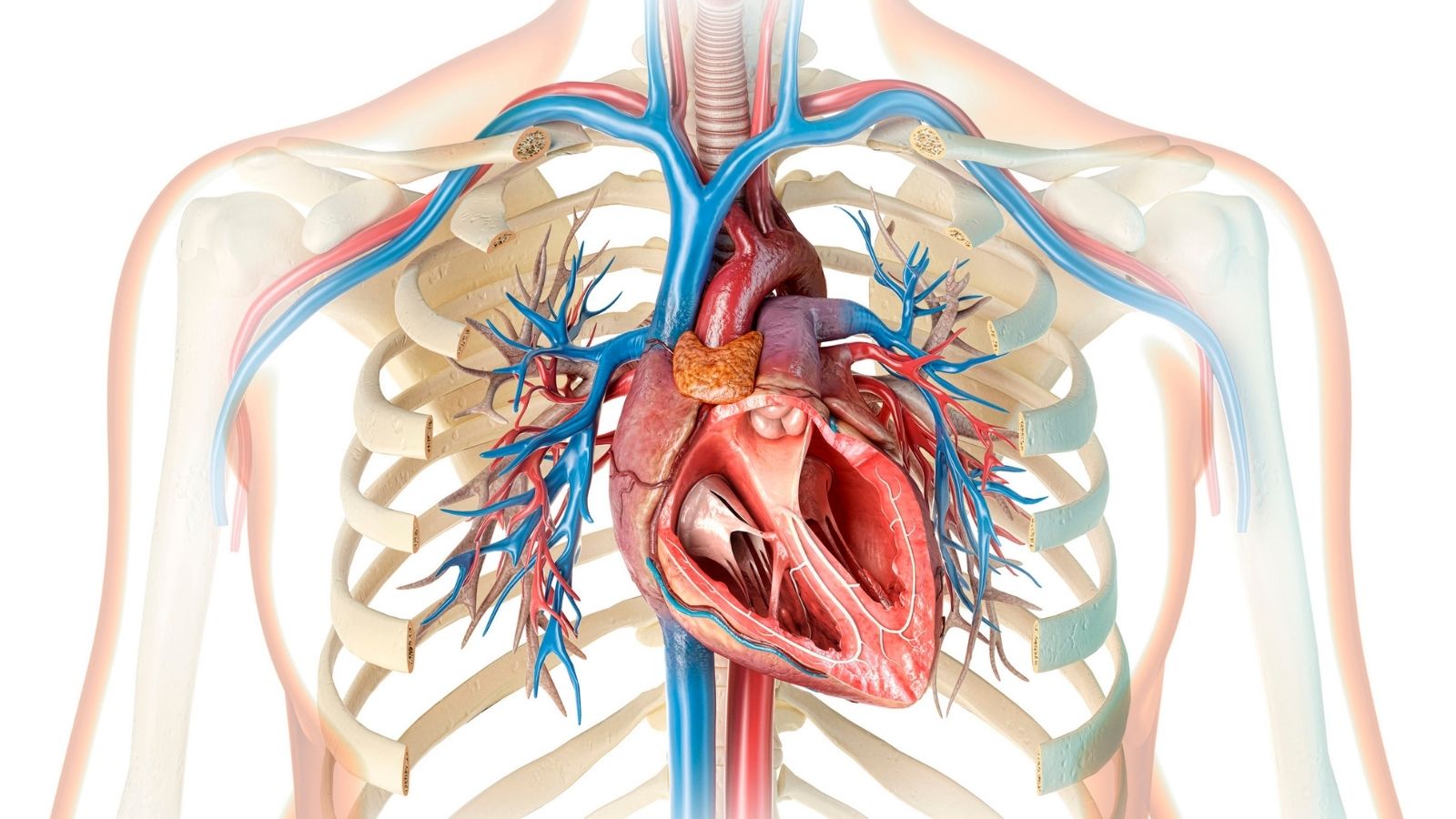
Herzinsuffizienz ist ein Zustand, bei dem das Herz aufgrund einer strukturellen oder funktionellen Störung das vom Körper benötigte Blut, den Sauerstoff und die Nährstoffe nicht mit ausreichendem Druck zu den Organen pumpen kann. Obwohl in der Bevölkerung fälschlicherweise oft angenommen wird, dass das Herz vollständig stehen bleibt, handelt es sich tatsächlich um einen fortschreitenden Prozess, bei dem das Organ mit verminderter Leistungsfähigkeit weiterarbeitet. Wenn die Symptome der Herzinsuffizienz, die den Alltag beeinflussen, frühzeitig richtig analysiert werden, kann das Fortschreiten der Erkrankung in hohem Maße kontrolliert werden. Dank moderner Behandlungsmethoden der Herzinsuffizienz und insbesondere dank nicht-chirurgischer, intravaskulärer Eingriffe, die von einem erfahrenen interventionellen Kardiologen durchgeführt werden, kann die Lebensqualität der Patienten dramatisch verbessert werden. Dieses Krankheitsbild ist kein hoffnungsloses Ende, sondern ein chronischer Prozess, der mit aktuellen medizinischen Ansätzen sicher gesteuert werden kann.
Was ist Herzinsuffizienz?
Um Herzinsuffizienz besser zu verstehen, ist es sehr hilfreich, das Herz mit einem riesigen, zweikammerigen Pumpensystem zu vergleichen, das der Wasserleitung unseres Hauses Druck verleiht und ununterbrochen arbeitet. Die rechte Seite des Herzens sammelt das aus dem Körper verschmutzt zurückkehrende Blut und sendet es zur Reinigung in die Lunge. Die linke Seite hingegen nimmt das in der Lunge mit Sauerstoff angereicherte, saubere und nährstoffreiche Blut auf und pumpt es in den gesamten Körper, zu den Organen und Geweben. Wenn die Motorleistung dieser Pumpe mit der Zeit schwächer wird oder ihre Wände durch die Ermüdung der Jahre dicker und steifer werden und nicht mehr zulassen, dass sich ausreichend Blut in ihr sammelt, beginnt das Gleichgewicht dieses perfekten Systems gestört zu werden.
Blut, das nicht nach vorne ausgeworfen, also nicht mit ausreichendem Druck in die Gefäße geschickt werden kann, beginnt sich im System nach hinten zu stauen. Diese Ansammlung führt dazu, dass sich Flüssigkeit in der Lunge und in verschiedenen Körperbereichen sammelt, besonders in den unteren Körperabschnitten durch die Wirkung der Schwerkraft. Diese Flüssigkeitsansammlung, die wir in der Medizin als „Kongestion“, also Stauung, bezeichnen, ist die Hauptursache für die Beschwerden, die Patienten mit Herzinsuffizienz im Alltag erleben. Herzinsuffizienz ist die Kombination aus der verminderten Leistungsfähigkeit des Herzens und dem Müdigkeits- und Stauungsgefühl, das durch diese im Gefäßsystem angesammelte Flüssigkeit entsteht. Der Körper versucht, diese Situation zu lösen, indem er die Gefäße verengt, um den Druck zu erhöhen, oder indem er über die Nieren Wasser zurückhält, um das Blutvolumen zu steigern; diese Abwehrmechanismen erhöhen jedoch die Belastung des Herzens noch weiter und machen die Situation noch schwerer beherrschbar.
Welche Arten der Herzinsuffizienz gibt es?
Das wichtigste Kriterium bei der Diagnose dieser Erkrankung und bei der Festlegung des richtigen Behandlungswegs ist, wie viel Prozent des Blutes im Herzen bei jedem Schlag in den Körper ausgeworfen werden kann. Dieser Anteil, der in der medizinischen Sprache als „Ejektionsfraktion“ bezeichnet wird, bestimmt den Charakter der Erkrankung. Herzinsuffizienz wird allgemein in grundlegende Gruppen eingeteilt.
Die klinisch anerkannten Arten der Herzinsuffizienz sind:
- Herzinsuffizienz mit reduzierter Ejektionsfraktion
- Herzinsuffizienz mit erhaltener Ejektionsfraktion
- Herzinsuffizienz mit leicht reduzierter Ejektionsfraktion
Die Bedeutung dieser Einteilung ist für den Behandlungsplan des Patienten sehr kritisch. In der Gruppe mit reduzierter Ejektionsfraktion besteht das Hauptproblem in einer deutlichen Schwäche der Kontraktionskraft des Herzens. Der Herzmuskel ist gewissermaßen ermüdet, ausgedünnt und wie ein Ballon gedehnt. Die Kontraktionskraft liegt deutlich unter dem Normalwert. In der Gruppe mit erhaltener Ejektionsfraktion läuft ein ganz anderer Mechanismus ab. Hier erscheinen die Kontraktionskraft des Herzens und der Prozentsatz des ausgeworfenen Blutes völlig normal. Der Herzmuskel ist jedoch aufgrund von Faktoren wie Bluthochdruck oder Alterung so stark verhärtet und verdickt, dass er sich nicht entspannen und dehnen kann. Ein Gefäß, das sich nicht ausreichend dehnen kann, kann nicht ausreichend mit Blut gefüllt werden. Da das Füllungsvolumen abnimmt, erscheint der gepumpte Anteil zwar normal, die tatsächlich gepumpte Menge kann jedoch den Bedarf des Körpers nicht decken. Die dritte Gruppe stellt eine Zwischenform dar, die zwischen diesen beiden Extremen liegt, Übergangsmerkmale aufweist und Symptome beider Gruppen tragen kann.
Wie beeinflussen die Stadien der Herzinsuffizienz den Alltag?
Herzinsuffizienz ist eher ein Prozess, der sich über Jahre hinweg still entwickelt und bestimmte Phasen durchläuft, als ein überraschender Zustand, der über Nacht entsteht. Diese Phasen werden anhand der Bewegungsfähigkeit und Belastungskapazität im Alltag sehr klar eingeteilt.
Ganz am Anfang der Erkrankung haben zwar strukturell einige Ermüdungszeichen am Herzen begonnen, aber die Person spürt dies nicht. Bei alltäglichen körperlichen Aktivitäten gibt es keinerlei Einschränkung; die Person verspürt auch beim Treppensteigen, Laufen oder bei schwereren Arbeiten keine ungewöhnlichen Beschwerden. Wenn die Erkrankung jedoch in das nächste Stadium übergeht, treten trotz Beschwerdefreiheit in Ruhe bei gewöhnlichen Belastungen wie zügigem Gehen oder alltäglichem Einkaufen leichte Müdigkeit und Atemnot auf.
Wenn die Erkrankung weiter fortschreitet, wird der Alltag ernsthaft eingeschränkt. Selbst das Gehen von Zimmer zu Zimmer zu Hause, Anziehen, Duschen oder das Hinaufgehen einer leichten Steigung verursacht deutliche Atemnot und Herzklopfen. Der Patient muss häufig stehen bleiben und sich ausruhen. Im fortgeschrittensten und schwierigsten Stadium erlebt der Patient diese Beschwerden selbst in völliger Ruhe, beim Liegen im Bett oder beim Sitzen im Sessel stark. In dieser Phase kann keine körperliche Aktivität mehr bequem ausgeführt werden, und die Person ist gezwungen, einen großen Teil des Tages liegend oder sitzend zu verbringen.
Welche Symptome hat Herzinsuffizienz?
Der verminderte frische Blutfluss im Körper und die nach hinten angesammelte überschüssige Flüssigkeit verursachen sehr typische Symptome, die die Lebensqualität der Patienten tiefgreifend beeinträchtigen. Diese Symptome können je nachdem variieren, welche Seite des Herzens stärker betroffen ist.
Die häufigsten Symptome sind:
- Atemnot
- nächtliches Aufwachen mit Erstickungsgefühl
- Schwellungen in den Beinen
- Ödeme an den Knöcheln
- Blähungs- oder Schwellungsgefühl im Bauchbereich
- schnelle Ermüdung
- tiefe Schwäche
- trockener Husten
- Herzklopfen
- schnelle Gewichtszunahme
Atemnot ist insbesondere eine Folge der Flüssigkeitsstauung in der Lunge. Wenn der Patient auf dem Rücken liegt, verlagert sich die Flüssigkeit, die sich tagsüber in den Beinen und im Bauch angesammelt hat, in Richtung Brustraum und drückt auf die Lunge. Deshalb wachen Patienten nachts plötzlich mit Atemnot auf und müssen, um leichter atmen zu können, mit mehreren Kissen oder manchmal sogar in sitzender Position schlafen.
Ödeme sind eines der deutlichsten Anzeichen dafür, dass die rechte Seite des Herzens ermüdet ist. Wenn sich Blut in den Venen anzusammeln beginnt, sammelt sich durch die Wirkung der Schwerkraft zunächst Flüssigkeit an den Knöcheln, dann in den Beinen und in fortgeschrittenen Stadien der Erkrankung in der Bauchhöhle. Aufgrund dieser übermäßigen Flüssigkeit, die im Körper zurückgehalten wird, können Patienten innerhalb weniger Tage plötzlich zwei bis drei Kilogramm zunehmen. Dass nicht ausreichend Sauerstoff zu den Skelettmuskeln gelangt, erzeugt ein dauerhaftes Müdigkeitsgefühl; die Person fühlt sich so erschöpft, dass sie Arme und Beine kaum heben kann. Die chronische Flüssigkeitsansammlung in der Lunge verursacht zeitweise auch einen reizartigen, besonders im Liegen zunehmenden und hartnäckigen trockenen Husten.
Welche Methoden werden zur Diagnose von Herzinsuffizienz verwendet?
Für die richtige Diagnose der Erkrankung und das Verständnis des Ausmaßes der Schädigung werden viele verschiedene Methoden eingesetzt, die die Medizintechnologie bietet. Der Prozess beginnt meist mit einem ausführlichen Anhören der Beschwerden des Patienten und einer sorgfältigen körperlichen Untersuchung.
Die wichtigsten Methoden im Diagnoseprozess sind:
- Blutuntersuchungen
- Lungenröntgen
- Elektrokardiografie
- Echokardiografie
- Rechtsherzkatheterisierung
Die Echokardiografie, also der Herzultraschall, spielt bei der Diagnose eine Schlüsselrolle. Mit dieser Methode werden Wanddicken des Herzens, Zustand der Herzklappen, Weite der Herzkammern und Pumpanteil des Herzens mithilfe von Schallwellen klar dargestellt. Besonders bei Patienten in fortgeschrittenen Stadien, wenn die medikamentöse Behandlung unzureichend bleibt und wenn Entscheidungen über anzuwendende Geräte- oder Klappentherapien getroffen werden müssen, sind jedoch deutlich genauere Daten erforderlich.
Genau an diesem Punkt kommt ein spezielles Verfahren namens „Rechtsherzkatheterisierung“ zum Einsatz. Meist wird über das Handgelenk oder die Leistenregion mithilfe eines sehr dünnen, spaghettiähnlichen Schlauchs (Katheter) bis zur rechten Seite des Herzens und von dort bis zu den Lungengefäßen vorgedrungen. Dadurch können die Drücke im Herzen, der Widerstand der Lungengefäße und wie viele Liter Blut das Herz pro Minute pumpen kann, mit millimetergenauer Präzision gemessen werden. Diese wertvollen Informationen sind die wichtigste Karte, die zeigt, ob die beim Patienten anzuwendenden Hightech-Eingriffe tatsächlich wirken werden.
Was wird getan, wenn Medikamente bei der Behandlung von Herzinsuffizienz nicht ausreichen?
Die unbestrittene Grundlage der Herzinsuffizienzbehandlung sind Lebensstiländerungen und eine multidisziplinäre, starke medikamentöse Therapie. Moderne Medikamente erleichtern die schwere Last des Herzens, leiten überschüssige Flüssigkeit über die Nieren aus dem Körper aus, erweitern die Gefäße und verlangsamen das zunehmende Wachstum des Herzens. Wenn das Problem im Herzen jedoch eher ein mechanisches oder strukturelles Ausmaß erreicht hat als eine zelluläre Ermüdung, können Medikamente allein hilflos bleiben.
Wenn die Herzklappen gerissen, verengt oder das elektrische System im Herzen vollständig zusammengebrochen ist, wird das Problem nicht gelöst, egal wie viele Medikamente verwendet werden. An diesem Punkt bieten interventionelle kardiologische Methoden unglaubliche Möglichkeiten für Patienten, die für eine Herzoperation nicht geeignet sind oder bei denen das Risiko einer offenen Herzoperation sehr hoch ist. Der größte Vorteil dieser innovativen Methoden besteht darin, dass mechanische Defekte im Herzen repariert werden können, ohne den Brustkorb des Patienten aufzuschneiden, sondern nur mit speziellen Kathetersystemen, die durch die Gefäße vorgeschoben werden.
Gibt es bei Herzinsuffizienz und Mitralklappenproblemen eine nicht-chirurgische Lösung?
Die Mitralklappe, die zwischen dem linken Vorhof und der linken Herzkammer liegt, ist eine zweiflügelige Tür, die verhindert, dass sauberes Blut zurückfließt. Wenn die Herzinsuffizienz fortschreitet, erweitert sich der Herzmuskel wie ein Ballon. Diese Erweiterung zieht auch die Klappensegel auseinander, sodass die Klappe nicht mehr vollständig schließen kann. Dieser Zustand wird Mitralinsuffizienz genannt. Aufgrund der nicht schließenden Klappe fließt bei jedem Herzschlag Blut nicht nach vorne, sondern zurück in Richtung Lunge, und es beginnt ein tödlicher Teufelskreis, der die Herzinsuffizienz deutlich verschlimmert.
Für diese Patienten, die für eine offene Herzoperation zu geschwächt sind, wurden spezielle Technologien entwickelt, die nach dem Prinzip einer Klammer funktionieren. Über die Vene in der Leiste wird ein langer Trägerschlauch in das Herz eingeführt. Während das Herz weiterarbeitet, werden die voneinander entfernten und nicht schließenden Segel der Klappe mit einem sehr kleinen, speziellen Metallclip genau in der Mitte miteinander verbunden. Dadurch wird die erweiterte Öffnung verengt und der Rückfluss des Blutes sofort gestoppt. Nach dem Eingriff wird die Belastung des Herzens innerhalb von Sekunden reduziert, und die Atemnot des Patienten nimmt dramatisch ab.
Kann bei Aortenstenosen, die zu Herzinsuffizienz führen, die Klappe ohne Öffnung des Brustkorbs ersetzt werden?
Die Aortenklappe ist das Hauptausgangstor, durch das sauerstoffreiches sauberes Blut vom Herzen in den gesamten Körper gepumpt wird. Mit zunehmendem Alter kann diese Klappe verkalken, verhärten und sich nicht mehr vollständig öffnen. Bei diesem Zustand, den wir Aortenstenose nennen, muss das Herz gegen einen sehr hohen Druck arbeiten, um Blut durch eine sehr enge Öffnung hinauszupressen. Diese enorme Anstrengung verdickt den Herzmuskel mit der Zeit übermäßig, erschöpft ihn und führt schließlich zu Herzinsuffizienz.
Für diesen schwierigen Zustand, dessen einzige Lösung früher eine offene Brustoperation war, werden heute transkatheterbasierte Methoden eingesetzt. In der Regel wird nur unter lokaler Anästhesie über die Leistenarterie eingegangen. Direkt in die alte, durch Kalk verhärtete und nicht öffnende Klappe wird eine brandneue biologische Klappe eingesetzt, die auf einem Stent montiert ist. Die neue Klappe verdrängt die alte Klappe, nimmt ihren Platz ein und beginnt sofort zu arbeiten. Die riesige Wand vor dem Herzen verschwindet in einem Augenblick. Der Patient kehrt meist innerhalb weniger Tage gehend nach Hause zurück.
Welche neuen Behandlungen gibt es bei Herzinsuffizienz und Trikuspidalklappenerkrankungen?
Die Trikuspidalklappe auf der rechten Seite des Herzens war in der Medizin über viele Jahre hinweg eine Klappe, an der nur wenig eingegriffen wurde und die vernachlässigt wurde. Heute wissen wir jedoch sehr genau, dass das Undichtwerden dieser Klappe bei der Entwicklung der Rechtsherzinsuffizienz und bei übermäßiger Flüssigkeitsansammlung im Körper eine Hauptrolle spielt. Wenn die Trikuspidalklappe nicht vollständig schließen kann, führt dies dazu, dass Blut in Richtung Leber, Nieren und Beine zurückschlägt und das gesamte Körpersystem stört.
Für die nicht-chirurgische Lösung dieses ernsten Problems werden ebenfalls spezielle Systeme verwendet, die der Clip-Technologie ähneln. Auch hier wird über die Leistengefäße die rechte Seite des Herzens erreicht, und die abgesackten oder voneinander entfernten Segel der Klappe werden mit speziellen Clips einander angenähert. Da der Rückfluss des Blutes in das venöse System reduziert wird, lösen sich die hartnäckigen Beinödeme der Patienten rasch, der Druck auf die Leber verschwindet, und die Belastungskapazität steigt deutlich.
Wie werden Undichtigkeiten an alten Klappen bei Herzinsuffizienz behoben?
Bei Patienten, die in vergangenen Jahren eine offene Herzoperation hatten und bei denen eine metallische oder biologische Prothesenklappe eingesetzt wurde, können mit der Zeit einige mechanische Probleme auftreten. Selbst wenn die Klappe selbst völlig intakt funktioniert, können sich im Laufe der Zeit die Nähte an den Randbereichen lockern oder öffnen, an denen die Klappe am Herzen befestigt wurde. Das Blut, das aus dieser Stelle austritt, verursacht einerseits durch Zerstörung der roten Blutkörperchen eine schwere Blutarmut und andererseits, je nach Menge der Undichtigkeit, schwere Zeichen einer Herzinsuffizienz.
Den Patienten ein zweites Mal offen zu operieren, um diese Undichtigkeit zu reparieren, ist erwartungsgemäß äußerst riskant. Stattdessen werden mit interventionellen Methoden über die Leistengefäße sehr dünne und steuerbare Drähte bis zu diesen kleinen undichten Öffnungen vorgeschoben. Winzige spezielle Geräte, die einem Schirm oder Stopfen ähneln, werden in diese Öffnungen eingesetzt, wodurch die Lücke vollständig verschlossen und die Undichtigkeit dauerhaft ohne Operation gestoppt wird.
Wie wird eine elektrische Unkoordiniertheit des Herzens bei Herzinsuffizienz korrigiert?
Bei einem gesunden Herzen ziehen sich die rechte und linke Herzkammer dank elektrischer Signale wie synchron schwimmende Sportler im selben Millisekundenmoment als Einheit zusammen. Bei einigen Herzinsuffizienzpatienten reißt oder wird dieses elektrische Leitungsnetz jedoch beschädigt. Das elektrische Signal erreicht die linke Seite des Herzens deutlich später als die rechte. Dies führt dazu, dass eine Seite des Herzens sich zusammenzieht, während die andere Seite sich noch in der Entspannungsphase befindet. Das Herz bewegt sich nicht wie eine Pumpe, sondern beginnt wie eine nach rechts und links schwankende Wiege zu arbeiten, und die Pumpleistung sinkt in unglaublichem Maße.
Um diese mechanische Unkoordiniertheit zu korrigieren, werden spezielle Dreikammer-Schrittmacher verwendet. Die Drähte, die von einem unter die Haut eingesetzten intelligenten Generator ausgehen, werden sowohl an der rechten als auch an der linken Außenwand des Herzens platziert. Der Schrittmacher sendet millisekundengenaue elektrische Impulse gleichzeitig an beide Seiten und sorgt dafür, dass sich beide Herzkammern wieder gleichzeitig und in vollständiger Harmonie zusammenziehen. Dadurch beginnt das Herz erneut mit hoher Effizienz zu arbeiten, seine gedehnten Maße verkleinern sich mit der Zeit, und die Lebensqualität des Patienten steigt außergewöhnlich stark.
Wie werden die Muskeln gestärkt, wenn die Herzinsuffizienz nicht für eine Schrittmachertherapie geeignet ist?
Bei einem bedeutenden Teil der Herzinsuffizienzpatienten gibt es keinerlei Problem in der elektrischen Leitung des Herzens; das Herz arbeitet sehr synchron und harmonisch, aber die Kraft des Muskels selbst ist sehr schwach. Bei diesen Patienten wirken die standardmäßigen Dreikammer-Schrittmacher, die die Synchronität herstellen, nicht. Die neu entwickelte Technologie für diese Patienten sind Modulationsgeräte, die direkt die Kontraktionskraft des Herzmuskels beeinflussen.
Diese Geräte bestimmen nicht wie klassische Herzschrittmacher den Rhythmus oder die Geschwindigkeit des Herzens. Stattdessen nehmen sie den natürlichen Impuls des Herzmuskels auf und senden genau in dem kritischen Moment, in dem der Muskel sich zusammenzieht, von außen spezielle Hochspannungssignale. Diese Signale erzeugen keinen zusätzlichen Herzschlag; sie wirken jedoch auf die Chemie der Herzmuskelzelle und sorgen dafür, dass mehr Kalzium in die Zelle gelangt. Dadurch entsteht im Herzmuskel ein biochemischer Trainingseffekt. Bei regelmäßiger und kontinuierlicher Anwendung steigt die natürliche Kontraktionskraft des Herzmuskels insgesamt an.
Was kann bei Herzinsuffizienzpatienten gegen das Risiko plötzlicher Rhythmusstörungen getan werden?
Dass der Herzmuskel mit der Zeit schwächer, dünner und ballonartig erweitert wird, erhöht leider in sehr hohem Maße das Risiko tödlicher Rhythmusstörungen im Herzen. Die häufigste Ursache plötzlicher Todesfälle bei Herzinsuffizienzpatienten ist, dass das Herz plötzlich sehr schnell und unregelmäßig schlägt und kein Blut mehr pumpen kann. Bei Patienten, deren Pumpleistung unter ein bestimmtes Niveau gefallen ist, sind Herzschrittmacher mit Schockfunktion die wichtigste Sicherheit gegen diese heimtückische Gefahr.
Diese intelligenten Geräte arbeiten, nachdem sie in den Brustkorb des Patienten eingesetzt wurden, wie ein inneres Notfallteam, das den Herzrhythmus 7 Tage die Woche, 24 Stunden am Tag ununterbrochen überwacht. Sobald sie erkennen, dass sich im Herzen ein lebensbedrohlicher, sehr schneller und chaotischer Rhythmus entwickelt hat, geben sie innerhalb von Sekunden von innen einen Elektroschock an das Herz ab und bringen den Rhythmus wieder in den Normalzustand. Diese Geräte behandeln die Herzinsuffizienz selbst nicht und beseitigen die Atemnot nicht, aber sie verhindern das Risiko eines plötzlichen Todes und ermöglichen dem Patienten, am Leben festzuhalten.
Wie wird ein Anstieg des inneren Herzdrucks bei Arten der Herzinsuffizienz ausgeglichen?
Besonders bei der Herzinsuffizienz mit erhaltener Ejektionsfraktion, bei der der Herzmuskel verhärtet und verdickt ist, erscheint die Pumpleistung des Herzens normal, aber der Druck im linken Vorhof, in dem sich das Blut sammelt, ist unglaublich hoch. Wenn der Patient ruhig sitzt, besteht kein Problem; aber wenn er gehen, Treppen steigen oder sich anstrengen möchte, schießt dieser Druck plötzlich noch weiter in die Höhe. Wenn der Druck steigt, staut sich das Blut direkt in Richtung Lunge zurück und erzeugt bei der Person ein starkes Erstickungsgefühl.
Um diese plötzlichen Druckexplosionen zu verhindern, werden kleine Shunt-Geräte in die dünne Wand zwischen den beiden Vorhöfen des Herzens eingesetzt. Diese intelligenten Geräte sorgen dafür, dass zwischen den beiden Kammern eine kontrollierte und dauerhaft kleine Öffnung bestehen bleibt. Wenn auf der linken Seite, also direkt hinter der Lunge, der Druck gefährliche Werte erreicht, fließt ein Teil des Blutes durch diese Öffnung zur rechten Seite, wo der Druck niedriger ist. Dank dieses einfachen, aber wirksamen Entlastungssystems wird das Risiko einer plötzlichen Wasseransammlung in der Lunge verhindert, und die Atemnotbeschwerden des Patienten im Alltag werden deutlich gelindert.
Kann Herzinsuffizienz über das Nervensystem behandelt werden?
Herzinsuffizienz ist kein Problem, das nur innerhalb der Grenzen des Herzens bleibt, sondern ein Prozess, bei dem auch das gesamte autonome Nervensystem in Alarmbereitschaft gerät. Wenn das Herz nicht ausreichend Blut in den Körper pumpen kann, nimmt unser Gehirn dies als lebensbedrohliche Gefahr, Blutung oder Stresssituation wahr. Als Antwort darauf lässt es den Körper ständig Adrenalin ausschütten. Diese Situation, die kurzfristig das Herz beschleunigt und den Blutdruck erhöht, peitscht das Herz, wenn sie über Monate und Jahre anhält, regelrecht aus und führt dazu, dass es vollständig erschöpft.
Um diesen schädlichen Kommunikationskreislauf zu durchbrechen, werden innovative Methoden eingesetzt, bei denen eine kleine Elektrode auf die Halsschlagader am Hals gesetzt wird. Dieses System sendet dem Gehirn kontinuierlich das Signal: „Alles ist in Ordnung, der Blutdruck ist ausreichend, es besteht keine Gefahr.“ Wenn das Gehirn diesen beruhigenden Reiz erhält, schaltet es das Stresssystem ab und aktiviert den Ruhemodus. Dadurch entspannen sich die Gefäße, die Herzfrequenz sinkt auf angemessene Werte, der Peitscheneffekt auf das Herz verschwindet, und die Nieren entspannen sich, indem sie überschüssiges Salz und Wasser aus dem Körper ausscheiden.
Wie wird das Gerinnselrisiko bei Herzinsuffizienz ohne Medikamente verhindert?
Bei einem ziemlich großen Teil der Herzinsuffizienzpatienten entwickelt sich mit der Zeit eine Rhythmusstörung namens „Vorhofflimmern“, bei der sich die Vorhöfe des Herzens nicht richtig zusammenziehen, sondern nur zittern. Bei dieser Rhythmusstörung verlangsamt sich der Blutfluss im Herzen, und besonders in dem blindtaschenartigen Anhängsel des linken Vorhofs beginnt sich Blut zu stauen. Langsam fließendes Blut gerinnt rasch, und wenn sich die in diesem Bereich entstandenen Gerinnsel lösen und ins Gehirn wandern, können sie sehr schwere Schlaganfälle verursachen.
Um dieses Risiko zu beseitigen, müssen Patienten lebenslang starke blutverdünnende Medikamente verwenden. Patienten, die diese Medikamente aufgrund von hohem Alter, einer Vorgeschichte von Magenblutungen oder Sturzrisiko nicht verwenden können, befinden sich jedoch in großer Gefahr. Als Lösung für diese Situation wird wieder über die Leiste eingegangen und an den Eingang dieses blinden Anhängsels ein winziger Schirm oder Stopfen gesetzt. Dieser Bereich, in dem nahezu alle Gerinnsel entstehen, wird vollständig verschlossen und ausgeschaltet, sodass die Patienten vor der Schlaganfallgefahr geschützt werden, ohne riskante Medikamente einnehmen zu müssen.
Worauf sollten Herzinsuffizienzpatienten im Alltag achten?
All diese hochmodernen interventionellen Behandlungen, perfekten chirurgischen Methoden oder intelligenten Geräte bleiben unvollständig, wenn der Patient den Prozess nicht mit einem guten Lebensstil und medizinischer Nachsorge unterstützt. In der modernen medizinischen Herangehensweise ist der wichtigste Schlüssel für ein erfolgreiches Ergebnis, dass der Patient ein aktiver und bewusster Teil seiner eigenen Behandlung ist. Die täglichen Routinen, auf die in diesem Prozess geachtet werden muss, sind sehr klar.
Die sehr wichtigen Regeln, die im Alltag beachtet werden müssen, sind:
- tägliche Gewichtskontrolle
- Einschränkung des Salzkonsums
- Begrenzung der Flüssigkeitsaufnahme
- regelmäßige und leichte Bewegung
- Einnahme der Medikamente genau zur richtigen Uhrzeit
- vollständiger Verzicht auf Alkohol und Rauchen
Der Salzkonsum gehört zu den kritischsten und am stärksten zu betonenden Punkten. Jedes überschüssige Salzmolekül, das in den Körper gelangt, zieht wie ein Schwamm Wasser an sich und hält es in den Gefäßen zurück. Dadurch steigt die Flüssigkeitslast, die das Herz pumpen muss, in unglaublichem Maße, und überschüssiges Wasser sickert rasch in die Lunge. Aus derselben Logik heraus darf auch die gesamte Flüssigkeitsmenge, die im Laufe des Tages getrunken wird, die vom Arzt festgelegten Grenzen nicht überschreiten; denn eine geschwächte Pumpe hat Schwierigkeiten, überschüssiges Wasser aus dem Körper zu entfernen.
Der wertvollste Test, der zu Hause durchgeführt werden kann, ist die tägliche Gewichtskontrolle. Patienten sollten sich jeden Morgen nüchtern, nach dem Toilettengang und mit derselben Kleidung wiegen. Wenn innerhalb weniger Tage plötzlich eine Zunahme von mehr als zwei Kilogramm bemerkt wird, zeigt dies nicht, dass die Person Fett zugenommen hat, sondern dass der Körper begonnen hat, Wasser zurückzuhalten. Diese plötzliche Zunahme ist der früheste Hinweis darauf, dass die Beine anschwellen werden oder eine Nacht bevorsteht, in der man mit Erstickungsgefühl aufwacht. In einer solchen Situation sollte ohne Zeitverlust ein Arzt aufgesucht werden, um den Behandlungsplan anzupassen.

Prof. Dr. Kadriye Orta Kılıçkesmez ist eine der führenden Persönlichkeiten im Bereich der Kardiologie in der Türkei. Sie wurde am 24. Januar 1974 in Tekirdağ geboren. Nach Abschluss ihres Studiums an der Medizinischen Fakultät Cerrahpaşa der Universität Istanbul entschied sie sich für die Kardiologie als Fachgebiet und absolvierte ihre Facharztausbildung am Kardiologischen Institut derselben Universität. Im Jahr 2015 wurde sie von der Universität beauftragt, die Kardiologieklinik und das Angiographie-Labor des Şişli Etfal Krankenhauses zu gründen. Kadriye Kılıçkesmez, die 2017 zur Professorin ernannt wurde, gründete im Jahr 2020 die Kardiologieklinik und das Angiographie-Labor des Prof. Dr. Cemil Taşçı Krankenhauses und stellte sicher, dass die Klinik zu einer Ausbildungsklinik wurde.