El foramen oval permeable (FOP) es la condición en la que la abertura del foramen oval, que debería cerrarse después del nacimiento entre la aurícula derecha y la aurícula izquierda del corazón, permanece abierta. Esta abertura anatómica puede cursar de forma asintomática en algunos individuos, pero puede estar relacionada con cuadros clínicos como embolia paradójica e ictus.
Los síntomas del foramen oval permeable no son evidentes en la mayoría de los pacientes y con frecuencia se detecta de manera incidental. Sin embargo, la sospecha clínica aumenta en personas con antecedentes de ictus criptogénico, migraña con aura, ataque isquémico transitorio y, rara vez, embolia sistémica. Los hallazgos pueden variar según los factores de riesgo cardiovasculares acompañantes.
El diagnóstico del foramen oval permeable se establece mediante ecocardiografía transtorácica y, especialmente, ecocardiografía transesofágica con contraste. El método conocido como prueba de burbujas proporciona una alta sensibilidad para demostrar la presencia de un cortocircuito de derecha a izquierda. Las evaluaciones neurológicas también son importantes en el proceso de valoración diagnóstica.
El tratamiento del foramen oval permeable se planifica según el estado clínico del paciente y su perfil de riesgo embólico. Mientras que en los casos asintomáticos el seguimiento puede ser suficiente, en pacientes seleccionados con antecedentes de ictus puede aplicarse el cierre percutáneo. El tratamiento antiplaquetario o anticoagulante se ajusta según la evaluación individual del riesgo.
Lo que debe saber | Información |
Definición | El Foramen Oval Permeable (FOP) es la condición en la que la abertura intracardíaca llamada foramen oval, que normalmente debería cerrarse después del nacimiento, permanece abierta. El foramen oval es una abertura fisiológica que durante la etapa intrauterina permite que la sangre evite los pulmones y participe en la circulación. |
Origen embriológico | Durante el período fetal, el foramen oval situado entre la aurícula derecha y la aurícula izquierda se cierra funcionalmente después del nacimiento como resultado del aumento de la presión en la aurícula izquierda con el inicio de la circulación pulmonar. En algunos individuos este cierre no se completa. |
Frecuencia | El FOP puede estar presente en aproximadamente el 20–25 % de la población. En la mayoría de los casos es asintomático y se detecta incidentalmente. |
Fisiopatología | En presencia de FOP, puede producirse un cortocircuito de derecha a izquierda transitorio o permanente desde la aurícula derecha hacia la aurícula izquierda. Esta situación se hace especialmente evidente en condiciones en las que aumenta la presión intratorácica (por ejemplo, maniobra de Valsalva). |
Importancia clínica | En la mayoría de los individuos no produce síntomas clínicos. Sin embargo, en algunos casos puede estar relacionado con embolia paradójica, ictus criptogénico y eventos embólicos sistémicos. |
Relación con los factores de riesgo | El FOP puede detectarse con mayor frecuencia especialmente en pacientes jóvenes que han sufrido un ictus inexplicado (criptogénico). Además, puede aumentar el riesgo de enfermedad por descompresión. |
Síntomas | Generalmente no produce síntomas. En los casos posibles, puede estar relacionado con síntomas de ictus (alteración repentina del habla, pérdida de fuerza), ataque isquémico transitorio o, raramente, migraña. |
Métodos diagnósticos | Para el diagnóstico se utilizan ecocardiografía transtorácica (ETT), ecocardiografía transesofágica (ETE) y prueba de burbujas (estudio con contraste salino). La ETE es más sensible en el diagnóstico del FOP. |
Opciones de tratamiento | En la mayoría de los casos asintomáticos no se requiere tratamiento. En pacientes seleccionados con antecedentes de ictus, puede considerarse tratamiento médico (antiplaquetario o anticoagulante) o cierre percutáneo. |
Pronóstico | En la mayoría de los individuos cursa sin problemas durante toda la vida. En pacientes que no han desarrollado eventos clínicos, el pronóstico suele ser bueno. |

Prof. Dra. Kadriye Kılıçkesmez
Cardiología, Cardióloga intervencionista – Interventional Cardiologist
Prof. Dra. Kadriye Orta Kılıçkesmez es una de las figuras destacadas en el campo de la cardiología en Turquía. Nació el 24 de enero de 1974 en Tekirdağ. Tras completar su formación universitaria en la Facultad de Medicina Cerrahpaşa de la Universidad de Estambul, eligió la cardiología como especialidad y realizó su formación especializada en el Instituto de Cardiología de la misma universidad.
Después de trabajar durante un breve período en el Hospital Estatal de Çorlu y en el Hospital de Servicio de la Fundación Turca del Riñón, regresó al Instituto de Cardiología de la Universidad de Estambul. Kadriye Kılıçkesmez, que continuó allí su carrera académica, se convirtió en profesora asociada en 2012. Posteriormente, trabajó en el Royal Brompton en intervenciones coronarias complejas, imagen intracoronaria CTO y enfermedades cardíacas estructurales, y escribió artículos científicos. En 2015, fue designada por la universidad para fundar la clínica de cardiología y el laboratorio de angiografía de Şişli Etfal. Kadriye Kılıçkesmez, quien se convirtió en profesora en 2017, fundó en 2020 la clínica de cardiología y el laboratorio de angiografía del Hospital Prof. Dr. Cemil Taşçıoğlu y aseguró que la clínica se convirtiera en una clínica de formación.
Ver más¿Qué es el Foramen Oval Permeable (FOP)?
El Foramen Oval Permeable (FOP) es la condición en la que una abertura conocida como ventana oval entre las aurículas del corazón no se cierra después del nacimiento. Normalmente, esta abertura, que durante la vida intrauterina permite que una parte de la sangre del bebé pase del lado derecho al lado izquierdo del corazón sin ir a los pulmones, suele cerrarse después del nacimiento cuando los pulmones comienzan a funcionar. Sin embargo, en algunos individuos este cierre no se produce y esta condición llamada FOP continúa. Esta abertura está presente, en promedio, en un 25 a 30 % de la población adulta. El FOP es generalmente una condición asintomática (que no produce síntomas), y muchas personas pueden vivir toda su vida sin darse cuenta. Sin embargo, en algunos casos puede causar complicaciones graves, especialmente cuando los coágulos sanguíneos pasan a través de esta abertura y llegan al cerebro u otros órganos. Por esta razón, es de gran importancia comprender el FOP y conocer sus riesgos potenciales.
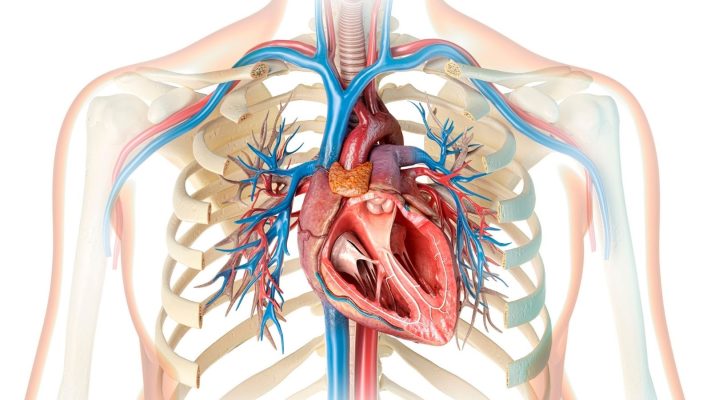
- Estructura del corazón y circulación fetal
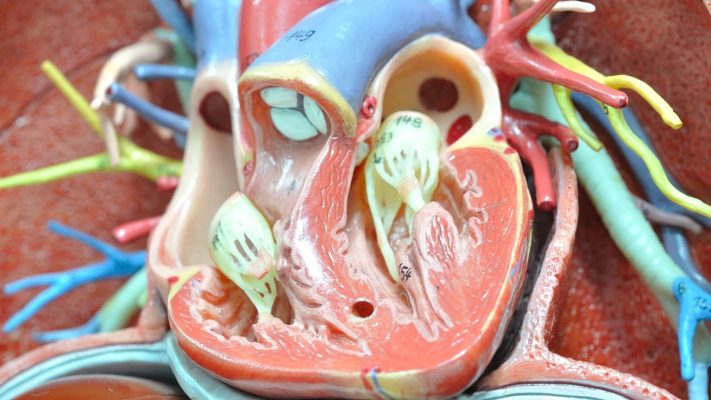
El corazón es un órgano complejo formado por cuatro cavidades: aurícula derecha, ventrículo derecho, aurícula izquierda y ventrículo izquierdo. La sangre regresa del cuerpo a la aurícula derecha, es bombeada a los pulmones por el ventrículo derecho, allí se oxigena y regresa a la aurícula izquierda. Desde el ventrículo izquierdo se bombea al resto del cuerpo. En los bebés dentro del útero materno, como los pulmones aún no funcionan, es necesario que la sangre oxigenada se mezcle con la sangre procedente de la placenta y se distribuya al cuerpo. En este proceso, una abertura llamada Foramen Oval permite el paso directo desde la aurícula derecha hacia la sangre oxigenada en la aurícula izquierda. Además, existe una conexión llamada Conducto Arterioso entre la arteria pulmonar y la arteria principal. Con el nacimiento y el inicio de la respiración pulmonar, se espera que estas aberturas se cierren. La falta de cierre del Foramen Oval es el FOP.
- Características anatómicas del FOP
El FOP se forma como resultado de la falta de fusión completa de las paredes entre las dos aurículas, llamadas septum primum y septum secundum. Esta abertura generalmente actúa como un puente entre la aurícula izquierda y la aurícula derecha. El tamaño de la abertura puede variar de una persona a otra; algunas pueden medir milímetros y otras varios milímetros de diámetro. La presencia de esta abertura permite que la sangre se mezcle, pasando desde la aurícula derecha a la sangre oxigenada de la aurícula izquierda. Esta situación se vuelve más evidente especialmente cuando la presión en la aurícula derecha es mayor que la presión en la aurícula izquierda (por ejemplo, al toser, estornudar o hacer esfuerzo). La presencia del FOP por sí sola puede no constituir un problema, pero los riesgos pueden aumentar cuando se combina con otras enfermedades cardíacas subyacentes o con tendencia a la coagulación sanguínea.
Causas del FOP: ¿Es una condición congénita?
El FOP es básicamente un tipo de defecto cardíaco congénito, y se cree que surge como resultado de la combinación de predisposición genética y factores del desarrollo. El hecho de que esta abertura no se cierre durante la circulación fetal en el útero materno es la causa principal del FOP. Sin embargo, las razones por las que este cierre no se produce no siempre están claras. Algunas investigaciones muestran que determinadas mutaciones genéticas pueden aumentar el riesgo de desarrollo de FOP. Además, algunas infecciones de la madre durante el embarazo o los medicamentos que utiliza también pueden influir indirectamente en este proceso, aunque las pruebas concluyentes sobre este punto son limitadas. La mayoría de los casos de FOP se desarrollan espontáneamente sin un desencadenante específico. En la formación de esta condición intervienen la estructura compleja del sistema circulatorio en el útero materno y la falta de realización completa de los cambios fisiológicos tras el nacimiento. En el desarrollo del FOP, pequeñas desviaciones en el proceso de desarrollo embriológico son más determinantes que los factores ambientales.
- El papel de los factores genéticos
La genética es un factor importante que puede desempeñar un papel en el desarrollo del FOP. En individuos con antecedentes familiares de FOP, la probabilidad de presentar esta condición es mayor. Sin embargo, el patrón de herencia del FOP no se comprende completamente; es decir, no puede decirse que un solo gen sea responsable. Se cree que puede surgir como resultado de la interacción de varios genes o de la combinación de predisposición genética con factores ambientales. Algunos estudios han investigado variaciones genéticas que podrían estar relacionadas con el FOP, pero se necesita más investigación en este campo. La predisposición genética puede conducir a anomalías en el mecanismo de cierre de la abertura o a pequeños defectos en el desarrollo de las paredes cardíacas. Por ello, se recomienda que las personas con antecedentes familiares de FOP o de condiciones relacionadas (por ejemplo, ictus) sean cuidadosas.
- Anomalías en el proceso de desarrollo fetal
Durante el desarrollo del bebé en el útero materno, la formación del corazón y de los grandes vasos es un proceso extremadamente complejo. El cierre del Foramen Oval también forma parte de este proceso. Si durante este proceso de cierre ocurre una alteración, puede formarse un FOP. Las causas de estas alteraciones pueden ser diversas; por ejemplo, pequeños errores durante la migración o fusión celular, factores genéticos o algunos factores ambientales en el útero pueden influir en este proceso. Sin embargo, en la mayoría de los casos de FOP no se detecta un factor teratogénico (que altere el desarrollo) claro. Esto lleva a que el FOP se considere generalmente una anomalía del desarrollo accidental. Estas pequeñas desviaciones en el mecanismo de cierre impiden que la abertura se cierre espontáneamente después del nacimiento.
Síntomas del FOP: La mayoría de las veces permanece silencioso
La característica más destacada del FOP es que la mayoría de las veces no produce ningún síntoma. Por esta razón, muchas personas viven toda su vida sin darse cuenta de esta condición. Sin embargo, en algunos individuos el FOP puede provocar problemas graves, especialmente cuando los coágulos sanguíneos atraviesan esta abertura y llegan al cerebro. Cuando aparecen este tipo de complicaciones, pueden observarse síntomas. El propio FOP no provoca directamente dolor ni molestia; los síntomas suelen derivarse de condiciones secundarias causadas por el FOP. Por ello, el diagnóstico de FOP suele establecerse de forma incidental durante la investigación de otra condición médica.
- Relación con el ictus (evento cerebrovascular)
Una de las complicaciones más importantes y temidas relacionadas con el FOP es el ictus. Especialmente en los ictus observados en personas jóvenes (menores de 55 años) y sin factores de riesgo conocidos (como hipertensión, diabetes, colesterol alto), se investiga el papel del FOP. El FOP puede hacer que un coágulo sanguíneo formado en cualquier parte del cuerpo (generalmente una trombosis venosa profunda – TVP – en las piernas) pase del lado derecho al lado izquierdo del corazón y obstruya los vasos cerebrales. Esta situación se denomina embolia paradójica. Entre los síntomas del ictus se encuentran alteración repentina del habla, debilidad o entumecimiento en la cara, brazo o pierna (generalmente en un solo lado del cuerpo), pérdida de visión, pérdida del equilibrio y dolor de cabeza intenso. Estos síntomas requieren intervención médica urgente.
- Migraña y FOP
Las investigaciones realizadas en los últimos años han puesto sobre la mesa la posible relación entre el FOP y la migraña. En particular, se ha detectado que el FOP es más frecuente en los tipos de migraña conocidos como migraña con aura, en los que se acompañan alteraciones visuales, auditivas o sensoriales que aparecen antes del ataque de migraña. Existen diversas teorías sobre la posibilidad de que el FOP desencadene ataques de migraña. Una de ellas es que algunas sustancias (por ejemplo, neuropéptidos) que pasan desde la aurícula derecha a la sangre oxigenada de la aurícula izquierda afectan a los vasos sanguíneos del cerebro y desencadenan la migraña. Otra teoría es que el FOP altera el flujo de sangre venosa que regresa desde el cerebro, aumentando el dolor migrañoso. La presencia de FOP en pacientes con migraña se considera una opción en los casos de migraña resistente al tratamiento.
Métodos de diagnóstico del FOP: Llegar a un diagnóstico definitivo
El diagnóstico del FOP se establece mediante el uso combinado de la historia clínica del paciente, los hallazgos de la exploración física y diversos métodos de imagen. Dado que los síntomas suelen ser indirectos, es importante detectar directamente el propio FOP. Este proceso diagnóstico suele comenzar durante la investigación de un ictus, migraña u otras situaciones sospechosas. Los médicos tienen en cuenta la posibilidad de un FOP evaluando cuidadosamente los factores de riesgo y los síntomas del paciente. Los principales métodos diagnósticos utilizados son los siguientes:
- Ecocardiografía (ECO)
La ecocardiografía es el método más utilizado en el diagnóstico del FOP. Este método permite visualizar de forma detallada la estructura del corazón, sus cavidades, válvulas y el flujo sanguíneo mediante ondas de ultrasonido. Para detectar la presencia de FOP, generalmente se prefiere la ecocardiografía transesofágica (ETE). En la ETE, se introduce una sonda fina y flexible en el esófago y se obtienen imágenes de alta resolución desde una posición más cercana al corazón. Durante este procedimiento, se administra al paciente por vía intravenosa un colorante especial (medio de contraste). Si existe un FOP, se observa que estas burbujas teñidas pasan desde la aurícula derecha a la sangre oxigenada de la aurícula izquierda. Este hallazgo confirma definitivamente la presencia del FOP. También puede utilizarse la ecocardiografía transtorácica (ECO realizada a través de la pared torácica), pero no es tan sensible como la ETE para detectar el FOP.
- Ecografía Doppler transcraneal (DTC) y maniobra de Valsalva
La ecografía Doppler transcraneal (DTC) es un método utilizado para evaluar el flujo sanguíneo en los vasos cerebrales. En el diagnóstico del FOP, la DTC suele utilizarse junto con la ecocardiografía. En este método, se pide al paciente que realice la maniobra de Valsalva. La maniobra de Valsalva consiste en contener la respiración y hacer esfuerzo. Durante esta maniobra, aumenta la presión intraabdominal y esto eleva la presión en el lado derecho del corazón. Si existe un FOP, debido a este aumento de presión se incrementa el paso de sangre desde la aurícula derecha hacia la sangre oxigenada de la aurícula izquierda. Mientras tanto, el medio de contraste administrado por vía intravenosa puede detectarse en los vasos cerebrales mediante el dispositivo de DTC. La sensibilidad de la DTC es alta y desempeña un papel importante en la detección del FOP, especialmente en pacientes con riesgo de ictus. Este método ayuda a evaluar el potencial del FOP para enviar coágulos al cerebro.
- Resonancia magnética cardíaca (RM cardíaca) y tomografía computarizada (TC)
Técnicas avanzadas de imagen como la resonancia magnética (RM) cardíaca y la tomografía computarizada (TC) también pueden utilizarse en el diagnóstico del FOP. La RM cardíaca ofrece imágenes de alta resolución de la estructura anatómica detallada y las funciones del corazón. Es especialmente útil para evaluar el tamaño, la forma del FOP y otras anomalías cardíacas asociadas. La angiografía por TC, por su parte, puede utilizarse para visualizar con mayor claridad los vasos del corazón y la abertura del FOP. Estos métodos pueden preferirse especialmente en los casos en que no se obtenga un resultado claro con la ecocardiografía o antes de planificar un tratamiento quirúrgico. Sin embargo, estos métodos suelen ser más costosos y menos accesibles que la ecocardiografía. Además, en la TC existe exposición a radiación.
Tratamiento del FOP: Un camino que va desde la observación hasta la cirugía
El tratamiento del FOP se determina según la edad del paciente, la gravedad de sus síntomas, el tamaño del FOP y el estado general de salud del paciente. No todos los casos de FOP requieren tratamiento. Para muchas personas, el seguimiento regular y la observación pueden ser suficientes. Sin embargo, si el FOP causa complicaciones graves (por ejemplo, ictus, ataques recurrentes de migraña), se valoran las opciones de tratamiento. Los enfoques terapéuticos pueden incluir tratamiento farmacológico, métodos mínimamente invasivos y, raramente, intervención quirúrgica. Los médicos elaboran el plan de tratamiento más adecuado evaluando cuidadosamente los factores de riesgo individuales del paciente y la relación beneficio-riesgo.
- Tratamiento farmacológico y cambios en el estilo de vida
No existe un tratamiento farmacológico específico para el propio FOP. Sin embargo, para prevenir las complicaciones relacionadas con el FOP pueden recetarse medicamentos anticoagulantes o antiagregantes (antiplaquetarios o anticoagulantes). Especialmente en pacientes que han sufrido un ictus, estos medicamentos se utilizan para impedir la formación de un nuevo coágulo y evitar que los coágulos lleguen al cerebro. Aspirina, clopidogrel, warfarina o agentes anticoagulantes de nueva generación se utilizan por recomendación del médico. Además, los cambios en el estilo de vida también son importantes. Medidas como una alimentación saludable, ejercicio regular, dejar de fumar, limitar el consumo de alcohol y controlar el peso mejoran la salud cardíaca general y reducen el riesgo de posibles complicaciones. Estas medidas cobran aún más importancia especialmente en pacientes con tendencia a la coagulación sanguínea.
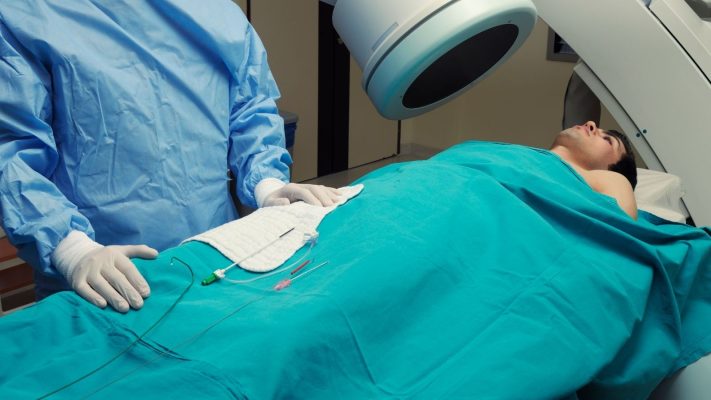
- Métodos de cierre percutáneo (cierre con dispositivo)
El cierre percutáneo es el método mínimamente invasivo que se aplica con mayor frecuencia en el tratamiento del FOP. En este método, sin incisión quirúrgica, la abertura del FOP se cierra mediante un catéter especial introducido por la ingle. El procedimiento generalmente se realiza en el laboratorio de angiografía y bajo anestesia local. Para el cierre se utilizan dispositivos especialmente diseñados similares a un paraguas. Estos dispositivos se colocan en la abertura del FOP con ayuda del catéter y cierran la abertura al fijarse a ambas paredes auriculares. Con el tiempo, se desarrolla tejido alrededor de este dispositivo y la abertura se cierra de forma permanente. El método de cierre percutáneo es una opción que implica menos riesgo para los pacientes, ofrece un proceso de recuperación más rápido y acorta la estancia hospitalaria. Este método se aplica con éxito especialmente en pacientes con ictus recurrente o ataques graves de migraña. Tiene, en promedio, una tasa de éxito superior al 90 %.
- Cierre quirúrgico (reparación del defecto del tabique auricular)
El cierre quirúrgico es un método menos preferido en el tratamiento del FOP, pero puede ser necesario en algunos casos. Este método suele aplicarse junto con otras cirugías cardíacas o en situaciones en las que el cierre percutáneo no es posible. El cierre quirúrgico puede realizarse como cirugía a corazón abierto. Se abre la caja torácica y el corazón se repara directamente. En la actualidad también se utilizan técnicas quirúrgicas más mínimamente invasivas; por ejemplo, el FOP puede cerrarse mediante cirugía toracoscópica a través de pequeñas incisiones. En la reparación quirúrgica, la abertura suele cerrarse con suturas o utilizando un parche. Este método puede ser más adecuado en pacientes con estructuras de FOP más complejas o con otros problemas cardíacos asociados. Sin embargo, la intervención quirúrgica conlleva un mayor riesgo que los métodos percutáneos y el proceso de recuperación es más largo.
Últimos avances en el tratamiento del FOP y perspectivas futuras
El tratamiento del FOP progresa continuamente con el desarrollo de la tecnología. La expansión de los métodos mínimamente invasivos y el desarrollo de nuevos dispositivos ofrecen a los pacientes opciones terapéuticas más seguras y eficaces. En el futuro, se espera que los enfoques de medicina personalizada adquieran aún más importancia en el tratamiento del FOP. Gracias a los análisis genéticos y a las técnicas avanzadas de imagen, se comprenderán mejor las características propias del FOP de cada paciente y los planes de tratamiento se optimizarán en consecuencia. Además, una mejor comprensión de otras condiciones relacionadas con el FOP (por ejemplo, migraña, apnea del sueño) y la integración de estas condiciones con el tratamiento del FOP constituyen otro importante campo de investigación futura. Los científicos están trabajando en dispositivos de cierre aún más avanzados y en métodos diagnósticos más sensibles.
- Dispositivos de cierre de nueva generación
Los dispositivos utilizados en los métodos de cierre percutáneo se desarrollan continuamente. Los dispositivos de nueva generación se fabrican con materiales más biocompatibles, pueden colocarse con mayor facilidad y pueden integrarse mejor con el tejido. El diseño de estos dispositivos se centra en reducir el riesgo de complicaciones como trombosis (formación de coágulos) y arritmia (trastorno del ritmo cardíaco). Algunos dispositivos nuevos tienen una estructura más flexible y adaptable para garantizar el cierre completo de la abertura del FOP. Además, al aumentar la variedad de tamaños de los dispositivos, se ofrecen soluciones más adecuadas para diferentes tamaños y anatomías de FOP. Estos avances hacen posible tratar a más pacientes sin necesidad de cirugía. Por ejemplo, algunos dispositivos están fabricados con metales flexibles y con memoria, como el nitinol (aleación de níquel-titanio), lo que facilita el procedimiento de colocación.
- Enfoques de tratamiento personalizados
Los enfoques personalizados en el tratamiento del FOP se refieren a la elaboración del plan terapéutico teniendo en cuenta la estructura genética del paciente, su estilo de vida, las enfermedades concomitantes y las características específicas del FOP. Por ejemplo, en pacientes con alta predisposición genética pueden adoptarse estrategias terapéuticas más agresivas, mientras que en pacientes de bajo riesgo puede preferirse la observación. La ecocardiografía 3D y las técnicas avanzadas de RM revelan con mucho más detalle las características anatómicas del FOP y ayudan a seleccionar el dispositivo de cierre más adecuado. Además, otras condiciones que afectan a la calidad de vida del paciente (por ejemplo, migraña grave) también se integran en el plan de tratamiento. Este enfoque pretende aumentar el éxito del tratamiento y, al mismo tiempo, evitar intervenciones innecesarias.
Efecto del FOP sobre la calidad de vida y su manejo
El propio FOP generalmente no afecta directamente a la calidad de vida. Sin embargo, el ictus, la migraña u otras complicaciones que se desarrollan relacionadas con el FOP pueden reducir significativamente la calidad de vida. Por esta razón, la gestión eficaz del FOP y la prevención de posibles complicaciones son de gran importancia. Los controles médicos regulares, el uso regular de los medicamentos recomendados por el médico y la adopción de hábitos de vida saludables ayudan a las personas con FOP a llevar una vida de mayor calidad. También es importante mantener el nivel de actividad física, pero evitando actividades exigentes. Se recomienda que los pacientes sean conscientes de su propio estado de salud y consulten inmediatamente a sus médicos cuando aparezca cualquier síntoma nuevo.
- Seguimiento del paciente y controles médicos
Después de establecerse el diagnóstico de FOP, el paciente debe ser seguido regularmente por su médico. La frecuencia de estos seguimientos se determina según la situación del paciente, su edad y la existencia o no de alguna complicación relacionada con el FOP. En los controles médicos se evalúa el estado general de salud del paciente, se controlan la presión arterial y los niveles de colesterol. Si el paciente está usando medicación, se revisan la eficacia de los medicamentos y sus posibles efectos secundarios. Además, se pregunta si el paciente ha experimentado algún síntoma nuevo (por ejemplo, dolor de cabeza, cambios en la visión, dificultad para hablar). Cuando se considera necesario, pueden repetirse métodos de imagen como la ecocardiografía. Este proceso de seguimiento regular permite el diagnóstico precoz de posibles complicaciones y la intervención oportuna.
- Apoyo psicológico e información
Vivir con una condición crónica como el FOP puede generar ansiedad y estrés en algunos individuos. Especialmente en situaciones con riesgo de complicaciones graves como el ictus, es importante proporcionar apoyo psicológico a los pacientes. Disponer de información correcta y actualizada sobre el FOP ayuda a los pacientes a comprender y gestionar mejor su situación. Los médicos de atención primaria, los cardiólogos y los neurólogos desempeñan un papel importante a la hora de responder a las preguntas de los pacientes y aliviar sus preocupaciones. Cuando es necesario, también puede proporcionarse apoyo por parte de psicólogos o psiquiatras. Los programas de educación para pacientes y los grupos de apoyo también permiten que los pacientes compartan sus experiencias entre sí y sientan que no están solos. La información fomenta la participación activa del paciente en el proceso de tratamiento.
Preguntas frecuentes
El FOP se forma cuando el canal del foramen oval, que está abierto en el útero materno, no se cierra completamente después del nacimiento. Esta abertura entre las aurículas puede permitir el paso de sangre de derecha a izquierda en los cambios de presión, facilitando así la mezcla de coágulos en la circulación sistémica.
El FOP es un factor importante especialmente en los casos de ictus inexplicado en personas jóvenes. Pequeños coágulos formados en las venas de las piernas pueden pasar a través de la abertura del corazón, obstruir los vasos cerebrales y dar lugar al cuadro llamado “embolia paradójica”.
En algunos estudios, el FOP se ha detectado con mayor frecuencia especialmente en personas con migraña con aura. Los microémbolos que pasan de derecha a izquierda o la llegada al cerebro de sustancias químicas circulantes sin ser filtradas se consideran entre los mecanismos que pueden desencadenar ataques de migraña.
La mayor tendencia a la coagulación durante el embarazo puede aumentar teóricamente el riesgo de ictus en presencia de FOP. Sin embargo, la mayoría de las mujeres con FOP tienen un embarazo sin problemas. En situaciones de alto riesgo, es importante el seguimiento conjunto por parte de especialistas en ginecología y cardiología.
Las burbujas de gas que se forman durante el buceo con botella normalmente se filtran en los pulmones. En presencia de FOP, estas burbujas pueden pasar al cerebro y a otros órganos, lo que puede provocar un curso más grave de la enfermedad por descompresión.
En pacientes que han sufrido ictus inexplicados recurrentes y no presentan otros factores de riesgo, los cardiólogos pueden recomendar el cierre del FOP. La decisión se toma de forma individual según la edad, los antecedentes de coágulos y las características anatómicas de la abertura.
El procedimiento de cierre realizado a través de la ingle generalmente permite el alta en poco tiempo. Los pacientes pueden volver a la vida diaria en pocos días, pero se requieren algunos meses de tratamiento anticoagulante y controles regulares para que el dispositivo se asiente por completo.
La mayoría de los FOP no producen síntomas durante toda la vida. Sin embargo, en individuos de riesgo pueden presentarse ictus, ataque isquémico transitorio o, raramente, embolia sistémica. Por esta razón, el análisis personal del riesgo y el seguimiento médico regular son de gran importancia.
Es importante no permanecer inmóvil durante largos periodos, tomar suficiente líquido y evitar hábitos como fumar, que aumentan el riesgo de coágulos. En vuelos largos, el uso de medias de compresión y moverse de forma intermitente puede ser protector.
Especialmente cuando se detecta después de un ictus, el FOP puede generar en el paciente una sensación de ansiedad e incertidumbre. Una explicación detallada de las opciones de tratamiento y un plan de seguimiento regular ayudan a reducir la carga psicológica al aumentar la sensación de control del paciente.