Le foramen ovale perméable (FOP) est la persistance de l’ouverture du foramen ovale, qui devrait se fermer après la naissance, entre l’oreillette droite et l’oreillette gauche du cœur. Cette ouverture anatomique peut rester asymptomatique chez certains individus, mais peut être associée à des tableaux cliniques tels que l’embolie paradoxale et l’accident vasculaire cérébral.
Les symptômes du foramen ovale perméable ne sont pas évidents chez la plupart des patients et il est souvent détecté fortuitement. Cependant, la suspicion clinique augmente chez les personnes ayant des antécédents d’AVC cryptogénique, de migraine avec aura, d’accident ischémique transitoire et, plus rarement, d’embolie systémique. Les signes peuvent varier selon les facteurs de risque cardiovasculaires associés.
Le diagnostic du foramen ovale perméable est posé par échocardiographie transthoracique et surtout par échocardiographie transœsophagienne avec contraste. La méthode connue sous le nom de test aux bulles offre une haute sensibilité pour démontrer la présence d’un shunt droite-gauche. Les examens neurologiques sont également importants au cours du processus d’évaluation diagnostique.
Le traitement du foramen ovale perméable est planifié en fonction de l’état clinique du patient et de son profil de risque embolique. Alors qu’une surveillance peut être suffisante dans les cas asymptomatiques, une fermeture percutanée peut être appliquée chez certains patients sélectionnés ayant des antécédents d’AVC. Un traitement antiplaquettaire ou anticoagulant est organisé selon l’évaluation individuelle du risque.
Ce que vous devez savoir | Information |
Définition | Le Foramen Ovale Perméable (FOP) est la persistance de l’ouverture intracardiaque appelée foramen ovale, qui devrait normalement se fermer après la naissance. Le foramen ovale est une ouverture physiologique qui permettait, pendant la vie intra-utérine, au sang de contourner les poumons et de rejoindre la circulation. |
Origine embryologique | Pendant la période fœtale, le foramen ovale situé entre l’atrium (oreillette) droit et gauche se ferme fonctionnellement après la naissance sous l’effet de l’augmentation de la pression dans l’atrium gauche avec le début de la circulation pulmonaire. Chez certains individus, cette fermeture ne se réalise pas complètement. |
Fréquence | Un FOP peut être présent chez environ 20 à 25 % de la population. Dans la plupart des cas, il est asymptomatique et détecté par hasard. |
Physiopathologie | En présence d’un FOP, un shunt droite-gauche transitoire ou permanent peut se former de l’atrium droit vers l’atrium gauche. Cette situation devient particulièrement marquée lors d’une augmentation de la pression intrathoracique (par exemple, manœuvre de Valsalva). |
Importance clinique | Chez la plupart des individus, il ne provoque aucun symptôme clinique. Cependant, dans certains cas, il peut être associé à une embolie paradoxale, à un AVC cryptogénique et à des événements emboliques systémiques. |
Relation avec les facteurs de risque | Le FOP peut être détecté plus fréquemment, en particulier chez les patients jeunes ayant subi un AVC inexpliqué (cryptogénique). Il peut également augmenter le risque de maladie de décompression. |
Symptômes | Il ne provoque généralement aucun symptôme. Dans les cas possibles, il peut être associé à des symptômes d’AVC (trouble soudain de la parole, perte de force), à un accident ischémique transitoire ou plus rarement à une migraine. |
Méthodes diagnostiques | L’échocardiographie transthoracique (ETT), l’échocardiographie transœsophagienne (ETO) et le test aux bulles (étude avec contraste salin) sont utilisés pour le diagnostic. L’ETO est plus sensible pour le diagnostic du FOP. |
Options de traitement | Dans la plupart des cas asymptomatiques, aucun traitement n’est nécessaire. Chez certains patients ayant des antécédents d’AVC, un traitement médical (antiplaquettaire ou anticoagulant) ou une fermeture percutanée peut être envisagé. |
Pronostic | Chez la plupart des individus, l’évolution se fait sans problème toute la vie. Chez les patients n’ayant pas développé d’événement clinique, le pronostic est généralement bon. |

Prof. Dr. Kadriye Kılıçkesmez
Cardiologie, Cardiologue interventionnelle – Interventional Cardiologist
Prof. Dr. Kadriye Orta Kılıçkesmez est l'une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l'Université d'Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l'Institut de Cardiologie de la même université.
Après avoir travaillé pendant une courte période à l'Hôpital Public de Çorlu et à l'Hôpital de Service de la Fondation Turque du Rein, elle est retournée à l'Institut de Cardiologie de l'Université d'Istanbul. Kadriye Kılıçkesmez, qui a poursuivi sa carrière académique ici, est devenue professeure associée en 2012. Par la suite, elle a travaillé au Royal Brompton sur les interventions coronaires complexes, l'imagerie intracoronaire CTO et les maladies cardiaques structurelles, et a rédigé des articles scientifiques. En 2015, elle a été mandatée par l'université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d'angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d'angiographie de l'Hôpital Prof. Dr. Cemil Taşçıoğlu et a assuré que la clinique devienne une clinique de formation.
Voir plusQu’est-ce que le Foramen Ovale Perméable (FOP) ?
Le Foramen Ovale Perméable (FOP) est la non-fermeture après la naissance d’une ouverture connue sous le nom de fenêtre ovale entre les oreillettes du cœur. Normalement, cette ouverture, qui permet à une partie du sang de passer du côté droit au côté gauche du cœur chez le bébé pendant la vie intra-utérine sans aller aux poumons, se ferme généralement après la naissance lorsque les poumons commencent à fonctionner. Cependant, chez certains individus, cette fermeture ne se produit pas et cette condition appelée FOP persiste. Cette ouverture est présente en moyenne chez 25 à 30 % de la population adulte. Le FOP est généralement une condition asymptomatique (sans symptômes), et de nombreuses personnes peuvent vivre toute leur vie sans s’en rendre compte. Cependant, dans certains cas, il peut entraîner des complications graves, notamment lorsque des caillots sanguins traversent cette ouverture et atteignent le cerveau ou d’autres organes. C’est pourquoi il est très important de comprendre le FOP et de connaître ses risques potentiels.
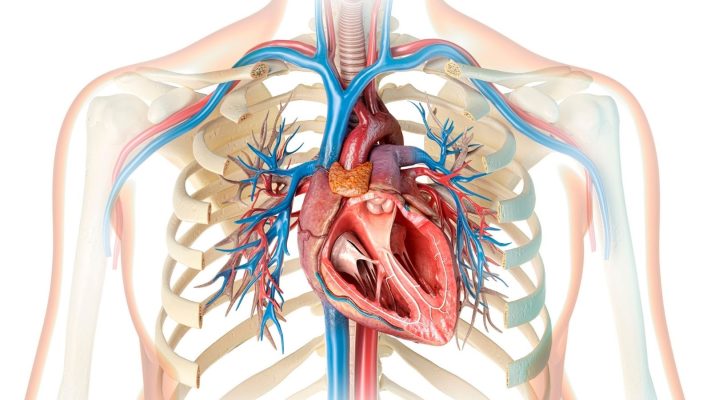
- Structure du cœur et circulation fœtale
Le cœur est un organe complexe composé de quatre cavités : l’oreillette droite, le ventricule droit, l’oreillette gauche et le ventricule gauche. Le sang revient du corps vers l’oreillette droite, est pompé vers les poumons par le ventricule droit, y est oxygéné, puis retourne à l’oreillette gauche. Depuis le ventricule gauche, il est pompé vers le reste du corps. Chez les bébés dans le ventre maternel, comme les poumons ne fonctionnent pas encore, il est nécessaire que le sang oxygéné se mélange au sang provenant du placenta et soit distribué au corps. Dans ce processus, une ouverture appelée Foramen Ovale permet un passage direct de l’oreillette droite vers le sang oxygéné de l’oreillette gauche. En outre, il existe aussi une connexion appelée canal artériel entre l’artère pulmonaire et l’aorte. Avec la naissance et le début de la respiration par les poumons, on s’attend à ce que ces ouvertures se ferment. La non-fermeture du Foramen Ovale correspond au FOP.
- Caractéristiques anatomiques du FOP
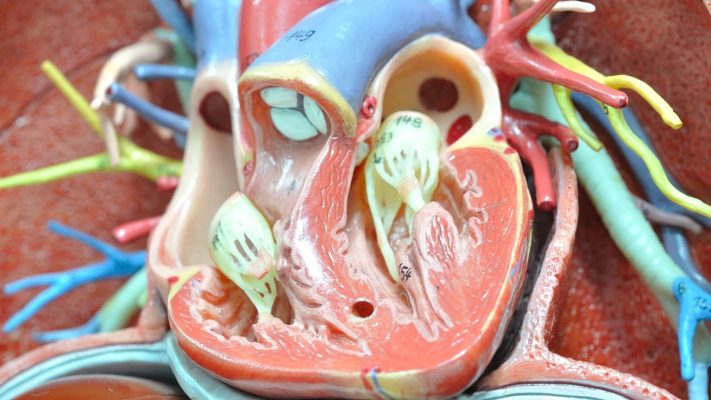
Le FOP se forme à la suite de la fusion incomplète des parois appelées septum primum et septum secundum entre les deux oreillettes. Cette ouverture agit généralement comme un pont entre l’oreillette gauche et l’oreillette droite. La taille de l’ouverture peut varier d’une personne à l’autre ; elle peut être de quelques millimètres ou mesurer plusieurs millimètres de diamètre. La présence de cette ouverture permet au sang de se mélanger, depuis l’oreillette droite, au sang oxygéné de l’oreillette gauche. Cette situation devient plus marquée, en particulier lorsque la pression dans l’oreillette droite est plus élevée que celle dans l’oreillette gauche (par exemple lors de la toux, de l’éternuement ou d’un effort). La présence d’un FOP peut ne pas constituer un problème à elle seule, mais les risques peuvent augmenter lorsqu’elle s’associe à d’autres maladies cardiaques sous-jacentes ou à une tendance à la coagulation sanguine.
Causes du FOP : Une condition congénitale ?
Le FOP est essentiellement un type de trou cardiaque congénital, et l’on pense qu’il apparaît à la suite d’une combinaison de prédisposition génétique et de facteurs développementaux. La non-fermeture de cette ouverture pendant la circulation fœtale dans le ventre maternel est la principale cause du FOP. Cependant, les raisons pour lesquelles cette fermeture ne se produit pas ne sont pas toujours clairement établies. Certaines recherches montrent que certaines mutations génétiques peuvent augmenter le risque de développement d’un FOP. En outre, certaines infections contractées par la mère pendant la grossesse ou certains médicaments qu’elle utilise peuvent également influencer indirectement ce processus, bien que les preuves définitives à ce sujet soient limitées. La plupart des cas de FOP se développent spontanément sans déclencheur spécifique. Dans la survenue de cette situation, la structure complexe du système circulatoire intra-utérin et l’absence de réalisation complète des modifications physiologiques après la naissance jouent un rôle. Dans le développement du FOP, de petites déviations au cours du processus de développement embryologique sont plus déterminantes que les facteurs environnementaux.
- Rôle des facteurs génétiques
La génétique est un facteur important pouvant jouer un rôle dans le développement du FOP. Chez les individus ayant des antécédents familiaux de FOP, la probabilité de présenter cette condition est plus élevée. Cependant, le mode de transmission du FOP n’est pas entièrement compris ; autrement dit, on ne peut pas dire qu’un seul gène en soit responsable. On pense qu’il peut apparaître à la suite de l’interaction de plusieurs gènes ou de la combinaison d’une prédisposition génétique avec des facteurs environnementaux. Certaines études ont recherché des variations génétiques pouvant être associées au FOP, mais davantage de recherches sont nécessaires dans ce domaine. La prédisposition génétique peut entraîner des anomalies dans le mécanisme de fermeture de l’ouverture ou de petits défauts dans le développement des parois du cœur. C’est pourquoi il est recommandé aux personnes ayant des antécédents familiaux de FOP ou de conditions associées (par exemple un AVC) d’être vigilantes.
- Anomalies au cours du développement fœtal
Pendant le développement du bébé dans le ventre maternel, la formation du cœur et des gros vaisseaux est un processus extrêmement complexe. La fermeture du Foramen Ovale fait également partie de ce processus. Si un dysfonctionnement survient au cours de ce processus de fermeture, un FOP peut se former. Les causes de ces perturbations peuvent être diverses ; par exemple, de petites erreurs au cours de la migration ou de la fusion des cellules, des facteurs génétiques ou certains facteurs environnementaux in utero peuvent influencer ce processus. Cependant, dans la plupart des cas de FOP, aucun facteur tératogène évident (perturbant le développement) n’est détecté. Cela conduit à considérer le FOP comme une anomalie développementale généralement fortuite. Ces petites déviations dans le mécanisme de fermeture empêchent la fermeture spontanée de l’ouverture après la naissance.
Symptômes du FOP : La plupart du temps silencieux
La caractéristique la plus marquante du FOP est qu’il ne provoque la plupart du temps aucun symptôme. C’est pourquoi de nombreuses personnes vivent toute leur vie sans se rendre compte de cette situation. Cependant, chez certains individus, le FOP peut entraîner de graves problèmes, notamment lorsque des caillots sanguins traversent cette ouverture et atteignent le cerveau. Lorsque ce type de complications apparaît, des symptômes peuvent être observés. Le FOP lui-même ne provoque pas directement de douleur ou d’inconfort ; les symptômes proviennent généralement de conditions secondaires causées par le FOP. C’est pourquoi le diagnostic du FOP est généralement posé fortuitement au cours de l’exploration d’un autre problème médical.
- Relation avec l’AVC (événement cérébrovasculaire)
L’un des complications les plus importantes et les plus redoutées associées au FOP est l’AVC. En particulier, le rôle du FOP est recherché dans les AVC observés chez les personnes jeunes (moins de 55 ans) sans facteurs de risque connus (tels que l’hypertension, le diabète, l’hypercholestérolémie). Le FOP peut permettre à un caillot sanguin formé n’importe où dans le corps (généralement une thrombose veineuse profonde – TVP – dans les jambes) de passer du côté droit au côté gauche du cœur puis d’obstruer les vaisseaux du cerveau. Cette situation est appelée embolie paradoxale. Parmi les symptômes de l’AVC figurent un trouble soudain de la parole, une faiblesse ou un engourdissement du visage, du bras ou de la jambe (généralement d’un seul côté du corps), une perte de vision, une perte d’équilibre et de violents maux de tête. Ces symptômes nécessitent une intervention médicale urgente.
- Migraine et FOP
Les recherches menées ces dernières années ont mis en avant le lien possible entre le FOP et la migraine. Il a notamment été constaté que le FOP est plus fréquemment observé dans les types de migraine connus sous le nom de migraine avec aura, qui s’accompagnent de troubles visuels, auditifs ou sensitifs apparaissant avant la crise migraineuse. Il existe plusieurs théories selon lesquelles le FOP pourrait déclencher des crises de migraine. L’une d’elles est que certaines substances (par exemple des neuropeptides) passant de l’oreillette droite au sang oxygéné de l’oreillette gauche affectent les vaisseaux sanguins du cerveau et déclenchent la migraine. Une autre théorie est que le FOP perturbe le flux du sang veineux revenant du cerveau, augmentant ainsi la douleur migraineuse. La présence d’un FOP chez les patients migraineux est considérée comme une option dans les cas de migraines résistantes au traitement.
Méthodes de diagnostic du FOP : parvenir à un diagnostic certain
Le diagnostic du FOP est posé par l’utilisation combinée des antécédents médicaux du patient, des résultats de l’examen physique et de diverses méthodes d’imagerie. Comme les symptômes sont généralement indirects, il est important de détecter directement le FOP lui-même. Ce processus diagnostique commence généralement lors de l’exploration d’un AVC, d’une migraine ou d’autres situations suspectes. Les médecins évaluent soigneusement les facteurs de risque et les symptômes du patient et prennent en compte la possibilité d’un FOP. Les principales méthodes diagnostiques utilisées sont les suivantes :
- Échocardiographie (ECHO)
L’échocardiographie est la méthode la plus fréquemment utilisée pour le diagnostic du FOP. Cette méthode permet de visualiser en détail la structure du cœur, ses cavités, ses valves et le flux sanguin grâce aux ondes ultrasonores. Pour détecter la présence d’un FOP, on préfère généralement l’échocardiographie transœsophagienne (ETO). Dans l’ETO, une sonde fine et flexible est placée dans l’œsophage afin d’obtenir des images haute résolution depuis une position plus proche du cœur. Pendant ce temps, un colorant spécial (agent de contraste) est administré au patient par voie intraveineuse. S’il existe un FOP, on observe que ces bulles colorées passent de l’oreillette droite au sang oxygéné de l’oreillette gauche. Ce constat confirme définitivement la présence du FOP. L’échocardiographie transthoracique (ECHO réalisée à travers la paroi thoracique) peut également être utilisée, mais elle n’est pas aussi sensible que l’ETO pour détecter le FOP.
- Doppler transcrânien (DTC) et manœuvre de Valsalva
Le Doppler transcrânien (DTC) est une méthode utilisée pour évaluer le flux sanguin dans les vaisseaux cérébraux. Dans le diagnostic du FOP, le DTC est généralement utilisé avec l’échocardiographie. Avec cette méthode, on demande au patient d’effectuer la manœuvre de Valsalva. La manœuvre de Valsalva consiste à retenir sa respiration et à pousser. Pendant cette manœuvre, la pression intra-abdominale augmente, ce qui élève la pression du côté droit du cœur. S’il existe un FOP, en raison de cette augmentation de pression, le passage du sang de l’oreillette droite vers le sang oxygéné de l’oreillette gauche augmente. Pendant ce temps, l’agent de contraste administré par voie intraveineuse peut être détecté dans les vaisseaux cérébraux à l’aide de l’appareil DTC. La sensibilité du DTC est élevée et il joue un rôle important dans la détection du FOP, notamment chez les patients à risque d’AVC. Cette méthode aide à évaluer le potentiel du FOP à envoyer des caillots au cerveau.
- Imagerie par résonance magnétique cardiaque (IRM cardiaque) et tomodensitométrie (TDM)
Les techniques d’imagerie avancées telles que l’imagerie par résonance magnétique (IRM) cardiaque et la tomodensitométrie (TDM) peuvent également être utilisées pour le diagnostic du FOP. L’IRM cardiaque offre des images haute résolution de la structure anatomique détaillée et des fonctions du cœur. Elle est particulièrement utile pour évaluer la taille, la forme du FOP et d’autres anomalies cardiaques associées. L’angiographie par TDM peut quant à elle être utilisée pour visualiser plus clairement les vaisseaux du cœur et l’ouverture du FOP. Ces méthodes peuvent être préférées, en particulier dans les situations où l’échocardiographie ne permet pas d’obtenir un résultat clair ou avant la planification d’un traitement chirurgical. Cependant, ces méthodes peuvent être généralement plus coûteuses et moins accessibles que l’échocardiographie. En outre, la TDM implique une exposition aux radiations.
Traitement du FOP : un parcours allant de l’observation à la chirurgie
Le traitement du FOP est déterminé en fonction de l’âge du patient, de la gravité de ses symptômes, de la taille du FOP et de son état de santé général. Tous les cas de FOP ne nécessitent pas un traitement. Pour de nombreuses personnes, un suivi régulier et une observation peuvent suffire. Cependant, si le FOP provoque des complications graves (par exemple un AVC, des crises de migraine récurrentes), les options thérapeutiques sont évaluées. Les approches thérapeutiques peuvent prendre la forme d’un traitement médicamenteux, de méthodes minimalement invasives et, plus rarement, d’une intervention chirurgicale. Les médecins établissent le plan de traitement le plus approprié en évaluant soigneusement les facteurs de risque individuels du patient ainsi que le rapport bénéfice-risque.
- Traitement médicamenteux et changements du mode de vie
Il n’existe pas de traitement médicamenteux spécifique pour le FOP lui-même. Cependant, des médicaments fluidifiant le sang (antiplaquettaires ou anticoagulants) peuvent être prescrits afin de prévenir les complications associées au FOP. En particulier chez les patients ayant subi un AVC, ces médicaments sont utilisés pour empêcher la formation d’un nouveau caillot et prévenir l’arrivée de caillots au cerveau. L’aspirine, le clopidogrel ou la warfarine, ou encore les agents anticoagulants de nouvelle génération, sont utilisés sur recommandation du médecin. En outre, les changements de mode de vie sont également importants. Des mesures telles qu’une alimentation saine, l’exercice régulier, l’arrêt du tabac, la limitation de la consommation d’alcool et le contrôle du poids améliorent la santé cardiaque globale et réduisent le risque de complications potentielles. Ces mesures prennent encore plus d’importance, notamment chez les patients ayant une tendance à la coagulation sanguine.
- Méthodes de fermeture percutanée (fermeture par dispositif)
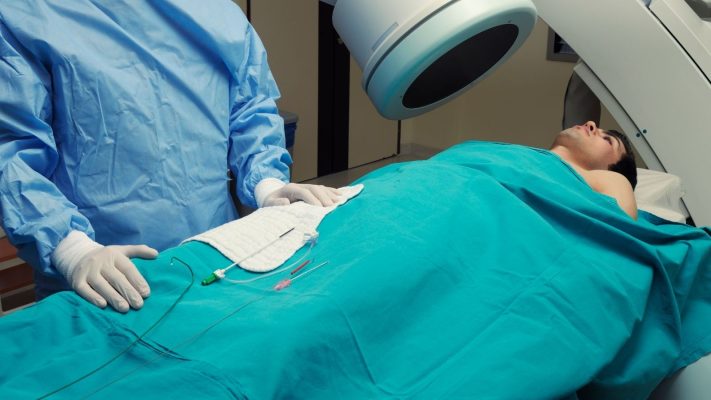
La fermeture percutanée est la méthode minimalement invasive la plus fréquemment appliquée dans le traitement du FOP. Dans cette méthode, l’ouverture du FOP est fermée à l’aide d’un cathéter spécial introduit par l’aine, sans incision chirurgicale. L’intervention est généralement réalisée en salle d’angiographie et sous anesthésie locale. Des dispositifs spécialement conçus, ressemblant à un parapluie, sont utilisés pour la fermeture. Ces dispositifs sont placés dans l’ouverture du FOP à l’aide du cathéter et ferment l’ouverture en s’ancrant aux deux parois auriculaires. Avec le temps, un tissu se développe autour de ce dispositif et l’ouverture se ferme de manière permanente. La méthode de fermeture percutanée est une option qui présente moins de risques pour les patients, offre une récupération plus rapide et réduit la durée d’hospitalisation. Cette méthode est appliquée avec succès, en particulier chez les patients présentant des AVC récurrents ou de graves crises de migraine. En moyenne, elle possède un taux de réussite supérieur à 90 %.
- Fermeture chirurgicale (réparation du défaut septal auriculaire)
La fermeture chirurgicale est une méthode moins fréquemment préférée dans le traitement du FOP, mais elle peut être nécessaire dans certains cas. Cette méthode est généralement appliquée en association avec d’autres opérations cardiaques ou lorsque la fermeture percutanée n’est pas possible. La fermeture chirurgicale peut être réalisée sous forme de chirurgie à cœur ouvert. La cage thoracique est ouverte et le cœur est réparé directement. De nos jours, des techniques chirurgicales plus minimalement invasives sont également utilisées ; par exemple, le FOP peut être fermé par chirurgie thoracoscopique à travers de petites incisions. Lors de la réparation chirurgicale, l’ouverture est généralement fermée à l’aide de sutures ou d’un patch. Cette méthode peut être plus appropriée chez les patients présentant des structures de FOP plus complexes ou d’autres problèmes cardiaques associés. Cependant, l’intervention chirurgicale comporte un risque plus élevé que les méthodes percutanées et le processus de récupération est plus long.
Dernières avancées dans le traitement du FOP et perspectives d’avenir
Le traitement du FOP progresse continuellement avec le développement de la technologie. La généralisation des méthodes minimalement invasives et le développement de nouveaux dispositifs offrent aux patients des options thérapeutiques plus sûres et plus efficaces. À l’avenir, on s’attend à ce que les approches de médecine personnalisée prennent encore plus d’importance dans le traitement du FOP. Grâce aux analyses génétiques et aux techniques d’imagerie avancées, les caractéristiques propres au FOP de chaque patient seront mieux comprises, et les plans de traitement seront optimisés en conséquence. En outre, une meilleure compréhension d’autres conditions associées au FOP (par exemple la migraine, l’apnée du sommeil) et leur intégration au traitement du FOP font également partie des domaines de recherche importants pour l’avenir. Les scientifiques travaillent sur des dispositifs de fermeture encore plus avancés et sur des méthodes diagnostiques plus sensibles.
- Dispositifs de fermeture de nouvelle génération
Les dispositifs utilisés dans les méthodes de fermeture percutanée sont continuellement améliorés. Les dispositifs de nouvelle génération sont fabriqués à partir de matériaux plus biocompatibles, peuvent être placés plus facilement et mieux s’intégrer aux tissus. Leur conception vise à réduire le risque de complications telles que la thrombose (formation de caillots) et l’arythmie (trouble du rythme cardiaque). Certains nouveaux dispositifs présentent une structure plus flexible et adaptable afin d’assurer une fermeture complète de l’ouverture du FOP. En outre, la variété des tailles de dispositifs a été augmentée afin d’offrir des solutions mieux adaptées aux différentes tailles et anatomies de FOP. Ces avancées permettent de traiter davantage de patients sans avoir recours à la chirurgie. Par exemple, certains dispositifs sont fabriqués à partir de métaux flexibles et à mémoire de forme tels que le nitinol (alliage nickel-titane), ce qui facilite la procédure de mise en place.
- Approches thérapeutiques personnalisées
Les approches personnalisées dans le traitement du FOP désignent l’élaboration du plan thérapeutique en tenant compte de la structure génétique du patient, de son mode de vie, des maladies associées et des caractéristiques spécifiques du FOP. Par exemple, des stratégies thérapeutiques plus agressives peuvent être adoptées chez les patients présentant une forte prédisposition génétique, tandis qu’une observation peut être privilégiée chez les patients à faible risque. L’échocardiographie 3D et les techniques avancées d’IRM révèlent de manière beaucoup plus détaillée les caractéristiques anatomiques du FOP, aidant ainsi à choisir le dispositif de fermeture le plus approprié. En outre, d’autres conditions affectant la qualité de vie du patient (par exemple une migraine sévère) sont également intégrées au plan de traitement. Cette approche vise à augmenter le succès du traitement tout en évitant les interventions inutiles.
Impact du FOP sur la qualité de vie et sa prise en charge
Le FOP lui-même n’affecte généralement pas directement la qualité de vie. Cependant, l’AVC, la migraine ou d’autres complications qui se développent en lien avec le FOP peuvent réduire considérablement la qualité de vie. Il est donc très important de gérer efficacement le FOP et de prévenir les complications possibles. Des consultations médicales régulières, l’utilisation régulière des médicaments prescrits par le médecin et l’adoption d’habitudes de vie saines aident les personnes atteintes de FOP à mener une vie de meilleure qualité. Il est également important de maintenir un niveau d’activité physique, tout en évitant les activités trop exigeantes. Il est conseillé aux patients d’être conscients de leur propre état de santé et de consulter immédiatement leur médecin en cas d’apparition de tout nouveau symptôme.
- Suivi du patient et contrôles médicaux
Une fois le diagnostic de FOP posé, le patient doit être suivi régulièrement par son médecin. La fréquence de ce suivi est déterminée en fonction de la situation du patient, de son âge et de la présence ou non d’éventuelles complications liées au FOP. Lors des consultations, l’état de santé général du patient est évalué, la pression artérielle et les taux de cholestérol sont contrôlés. Si le patient prend des médicaments, leur efficacité et leurs éventuels effets secondaires sont examinés. En outre, on s’informe de la survenue de tout nouveau symptôme (par exemple maux de tête, changements de la vision, difficulté à parler). Si nécessaire, des méthodes d’imagerie telles que l’échocardiographie peuvent être répétées. Ce processus de suivi régulier permet la détection précoce de complications potentielles et une intervention en temps utile.
- Soutien psychologique et information
Vivre avec une condition chronique telle que le FOP peut provoquer de l’anxiété et du stress chez certains individus. Le soutien psychologique des patients est particulièrement important dans les situations comportant un risque de complications graves telles qu’un AVC. Le fait que les patients disposent d’informations exactes et à jour sur le FOP les aide à mieux comprendre et gérer leur état. Les médecins généralistes, les cardiologues et les neurologues jouent un rôle important pour répondre aux questions des patients et apaiser leurs inquiétudes. Si nécessaire, un soutien psychologique ou psychiatrique peut également être proposé. Les programmes d’éducation des patients et les groupes de soutien permettent aussi aux patients de partager leurs expériences entre eux et de sentir qu’ils ne sont pas seuls. L’information encourage la participation active du patient au processus de traitement.
Questions fréquemment posées
Le FOP se forme lorsque le canal du foramen ovale, ouvert dans le ventre maternel, ne se ferme pas complètement après la naissance. Cette ouverture entre les atriums peut, lors des variations de pression, permettre le passage du sang de droite à gauche et préparer le terrain au mélange de caillots dans la circulation systémique.
Le FOP est un facteur important, en particulier dans les cas d’AVC inexpliqués chez les jeunes. De petits caillots formés dans les veines des jambes peuvent traverser l’ouverture du cœur, obstruer les vaisseaux cérébraux et conduire à un tableau appelé « embolie paradoxale ».
Dans certaines études, le FOP a été détecté plus fréquemment, en particulier chez les personnes souffrant de migraine avec aura. Le passage de micro-emboles de droite à gauche ou l’arrivée au cerveau, sans filtration, de substances chimiques circulantes figurent parmi les mécanismes susceptibles de déclencher les crises de migraine.
L’augmentation de la tendance à la coagulation pendant la grossesse peut théoriquement accroître le risque d’AVC en présence d’un FOP. Cependant, la plupart des femmes atteintes de FOP ont une grossesse sans problème. Dans les situations à haut risque, un suivi conjoint par les spécialistes en gynécologie-obstétrique et en cardiologie est important.
Les bulles de gaz qui se forment pendant la plongée sous-marine sont normalement filtrées dans les poumons. En présence d’un FOP, ces bulles peuvent passer vers le cerveau et d’autres organes et entraîner une évolution plus grave de la maladie de décompression.
Chez les patients ayant subi des AVC inexpliqués récurrents et ne présentant aucun autre facteur de risque, les cardiologues peuvent recommander la fermeture du FOP. La décision est prise individuellement en fonction de l’âge, des antécédents de caillots et des caractéristiques anatomiques de l’ouverture.
L’intervention de fermeture réalisée par l’aine permet généralement une sortie rapide de l’hôpital. Les patients peuvent reprendre leur vie quotidienne en quelques jours, mais quelques mois de traitement fluidifiant le sang et un contrôle régulier sont nécessaires pour que le dispositif se stabilise complètement.
La plupart des FOP ne provoquent aucun symptôme tout au long de la vie. Cependant, chez les individus à risque, un AVC, un accident ischémique transitoire ou, plus rarement, une embolie systémique peuvent survenir. C’est pourquoi une analyse personnalisée du risque et un suivi médical régulier sont d’une grande importance.
Il est important de ne pas rester immobile pendant de longues périodes, de boire suffisamment de liquides et d’éviter des habitudes telles que le tabac, qui augmentent le risque de caillots. Lors de longs vols, l’utilisation de bas de contention et des mouvements intermittents peuvent être protecteurs.
En particulier lorsqu’il est détecté après un AVC, le FOP peut créer chez le patient un sentiment d’anxiété et d’incertitude. Une explication détaillée des options de traitement et un plan de suivi régulier aident à réduire la charge psychologique en renforçant le sentiment de contrôle du patient.