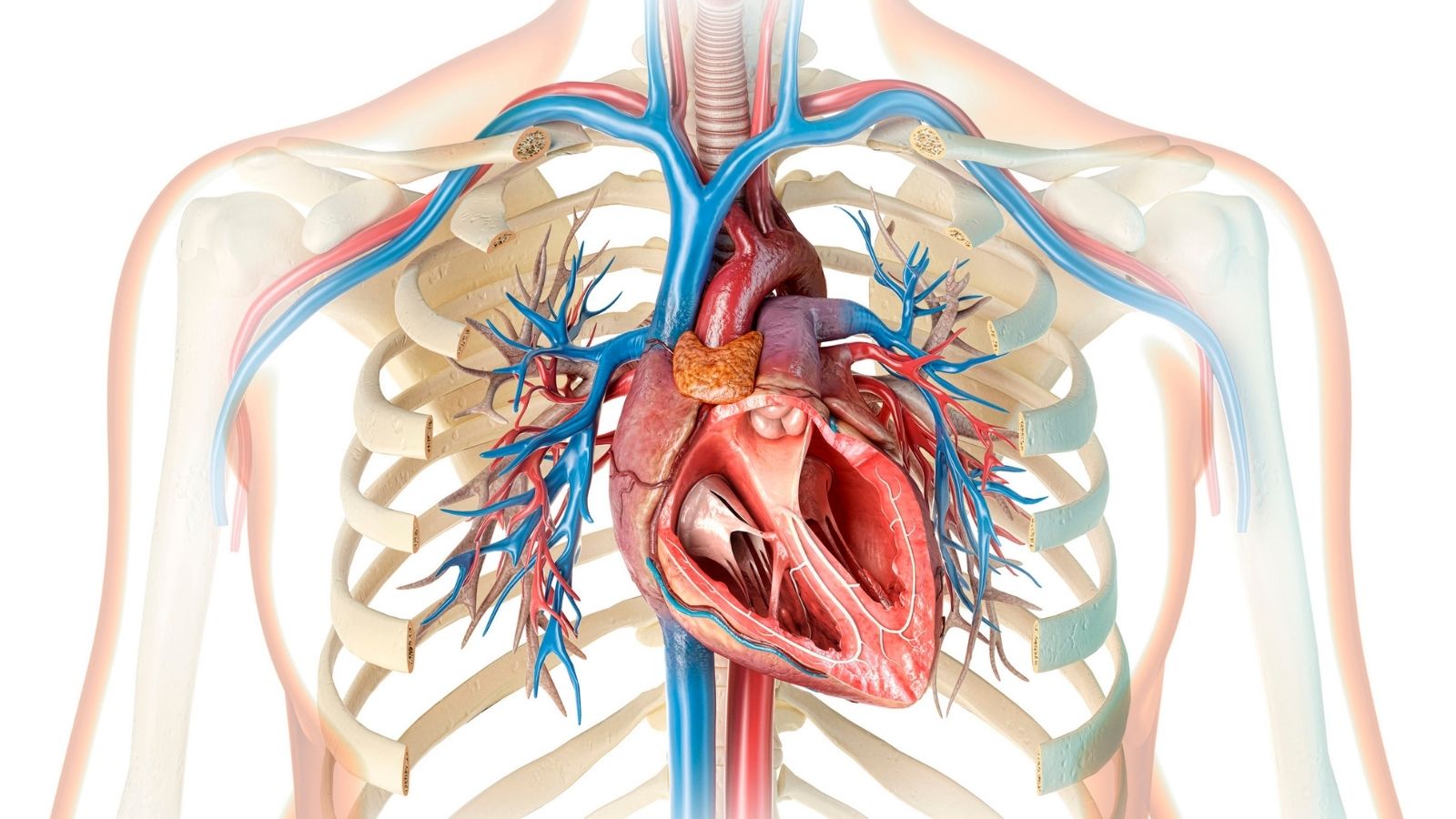
L’obstruction des vaisseaux cardiaques est une situation de rétrécissement ou d’occlusion complète causée par l’accumulation de cholestérol, de graisses et de calcium sur la paroi interne des artères coronaires qui transportent le sang nécessaire au fonctionnement continu du cœur. Dans ce processus, également appelé maladie coronarienne, le muscle cardiaque ne peut pas être suffisamment nourri ; cela entraîne des douleurs thoraciques, une fatigue rapide et, dans les cas graves, un risque d’infarctus. Aujourd’hui, grâce aux techniques avancées d’angiographie offertes par la cardiologie interventionnelle et aux applications de stents médicamenteux de nouvelle génération, ces vaisseaux vitaux peuvent être ouverts en toute sécurité sans intervention chirurgicale. Ces méthodes modernes de traitement prolongent la durée de vie des patients tout en leur permettant de reprendre rapidement leurs activités quotidiennes.
Comment le processus d’obstruction des vaisseaux cardiaques commence-t-il à l’intérieur de nos artères ?
Contrairement à ce que l’on pense, l’intérieur de nos vaisseaux n’est pas un simple tuyau lisse et inerte. Il existe une couche très fine, intelligente et vivante qui permet au sang de circuler facilement et qui empêche la coagulation. Cette couche règle même d’elle-même la dilatation ou le rétrécissement du vaisseau. Cependant, au fil des années, la pression physique créée par l’hypertension, les substances chimiques toxiques introduites dans le corps par la fumée de cigarette ou une glycémie non contrôlée commencent à endommager cette couche fragile. Lorsque cette membrane est abîmée, les particules de mauvais cholestérol circulant dans le sang s’infiltrent par ces fissures et s’installent dans la paroi vasculaire.
Notre système de défense perçoit ces dépôts graisseux comme un ennemi et envoie des cellules dans la zone pour les éliminer. Mais ces cellules avalent tellement de graisse qu’elles gonflent à leur tour et restent accumulées sur place. À la suite de cette guerre silencieuse qui dure des années, des plaques se forment dans la paroi vasculaire : elles sont remplies de bouillie de cholestérol et d’inflammation à l’intérieur, et recouvertes d’une enveloppe dure à l’extérieur. Avec le temps, lorsque le calcium s’ajoute à cette structure, le vaisseau perd sa belle élasticité et le tunnel par lequel passe le sang commence à se rétrécir progressivement.
Quels sont les principaux facteurs qui augmentent le risque d’obstruction des vaisseaux cardiaques ?
Ce processus n’apparaît pas soudainement ; il est généralement le résultat commun de différents facteurs de risque accumulés pendant des années. Les principaux éléments qui prédisposent à la maladie sont les suivants :
- Âge avancé
- Sexe masculin
- Prédisposition génétique
- Diabète
- Hypertension artérielle
- Hypercholestérolémie
- Tabagisme
- Obésité
- Vie sédentaire
- Stress excessif
Les trois premiers facteurs de cette liste sont des éléments que nous ne pouvons pas contrôler, que nous portons dès la naissance ou auxquels nous sommes inévitablement confrontés avec le temps. Si des problèmes cardiaques sont survenus à un âge précoce dans notre famille, en particulier chez notre mère ou notre père, cela signifie que nous devons être plus vigilants sur le plan génétique. En revanche, tous les autres éléments de la liste dépendent entièrement de nos habitudes quotidiennes et de notre mode de vie. Alors qu’une tension artérielle constamment élevée fatigue la paroi vasculaire comme du papier de verre, le tabagisme est l’habitude la plus dangereuse qui déclenche instantanément la coagulation. Un corps inactif et une prise de poids augmentent quant à eux l’inflammation générale dans l’organisme et accélèrent ce processus sans interruption.
Comment le diabète et le sexe féminin influencent-ils le processus d’obstruction des vaisseaux cardiaques ?
Le diabète est comme une tempête silencieuse mais très destructrice pour tout le réseau vasculaire du corps. Le sucre qui circule constamment à un niveau élevé dans le sang rouille les vaisseaux de l’intérieur. Chez les personnes diabétiques, les rétrécissements ne se produisent généralement pas en un seul point, mais s’étendent souvent du début à la fin du vaisseau, de manière beaucoup plus diffuse et calcifiée. C’est un détail important qui rend les traitements plus difficiles.
Chez les femmes, avant la ménopause, l’hormone œstrogène produite par le corps agit comme un excellent bouclier protecteur pour les vaisseaux. Grâce à ce bouclier, cette maladie commence généralement plus tard chez les femmes que chez les hommes. Cependant, avec la ménopause, lorsque cette protection naturelle disparaît, le niveau de risque augmente très rapidement. De plus, comme la structure vasculaire des femmes est plus fine que celle des hommes, lorsque la maladie commence, elle a malheureusement souvent tendance à progresser plus rapidement.
Par quels premiers symptômes l’obstruction des vaisseaux cardiaques se manifeste-t-elle ?
Lorsque le vaisseau commence à se rétrécir progressivement, la personne peut ne ressentir aucune plainte au repos ou en position assise, car les besoins en sang du cœur sont faibles. Mais lorsqu’un effort physique est fourni, le tableau change. Les premiers symptômes les plus fréquents sont les suivants :
- Pression au milieu de la poitrine
- Douleur irradiant vers le bras gauche
- Douleur se projetant vers la mâchoire
- Sensation de lourdeur dans le dos
- Sensation de constriction dans la région du cou
Lorsque la personne monte des escaliers, gravit une pente ou marche après un repas copieux, le cœur doit pomper davantage de sang et consommer davantage d’oxygène. Les voies rétrécies ne peuvent pas répondre à cette demande intense. Le tissu musculaire privé d’oxygène transmet cette situation au cerveau sous forme de douleur. Cette douleur est souvent décrite comme une lourde pierre posée au centre de la poitrine, une compression comme dans un étau ou une sensation de brûlure importante. Lorsque la personne s’arrête de marcher et se repose, la charge de travail du cœur diminue ; ces plaintes s’apaisent alors spontanément en quelques minutes et disparaissent.
Où se situe réellement l’infarctus dans le processus d’obstruction des vaisseaux cardiaques ?
L’infarctus correspond au moment où les plaques formées au fil des années ne résistent plus et se fissurent ou se rompent soudainement. La membrane qui recouvre ces plaques remplies de graisse et d’inflammation est parfois très fine. Lors d’un stress intense ou d’une montée brutale de la tension artérielle, cette fine membrane se déchire. Lorsque la déchirure survient, le sang présent dans le vaisseau entre en contact avec ce tissu endommagé, et le corps croit qu’il y a une hémorragie à cet endroit ; il y envoie alors en quelques secondes des cellules responsables de la coagulation pour réparer la zone.
C’est là que commence la véritable catastrophe. Le vaisseau déjà rétréci se bouche complètement et soudainement à cause de ce caillot qui grossit rapidement. Le flux sanguin vers le muscle cardiaque tombe brusquement à zéro. La douleur thoracique ressentie pendant la crise ne disparaît plus au repos. Elle est beaucoup plus intense, peut durer des heures et s’accompagne d’une peur de mourir très forte. Chaque minute pendant laquelle le vaisseau reste bouché signifie la mort irréversible de millions de cellules cardiaques.
Peut-on vivre une crise liée à une obstruction des vaisseaux cardiaques sans aucune douleur thoracique ?
C’est l’un des aspects les plus dangereux et les plus déroutants de cette maladie. Le tableau classique que l’on voit dans les films, avec une personne qui se tient la poitrine avant de s’effondrer, ne se produit pas toujours. Certains groupes de patients peuvent traverser ce processus de manière très silencieuse, sans ressentir les symptômes classiques. Les groupes à risque sont les suivants :
- Personnes âgées
- Patients diabétiques
- Femmes
Le diabète qui persiste pendant des années endommage notamment les terminaisons nerveuses du corps. Comme ces terminaisons nerveuses deviennent moins sensibles, le patient ne peut pas ressentir sous forme de douleur ou de souffrance le manque d’oxygène de son cœur. C’est ce que l’on appelle l’ischémie silencieuse. Lors d’un effort, le patient peut seulement ressentir un essoufflement inexpliqué, une fatigue excessive ou un voile noir devant les yeux. Lorsque les vaisseaux qui irriguent la partie inférieure du cœur se bouchent, la douleur peut également se projeter vers l’estomac ; le patient peut croire qu’il s’agit simplement de brûlures d’estomac, d’une indigestion ou de gaz. Ces symptômes atypiques peuvent retarder la consultation à l’hôpital et doivent donc être pris très au sérieux.
Quels examens préliminaires sont réalisés lorsqu’on se rend à l’hôpital avec une suspicion d’obstruction des vaisseaux cardiaques ?
Chez une personne qui consulte avec des plaintes évocatrices, le processus diagnostique commence par les méthodes les plus rapides et les moins agressives. Les examens prioritaires appliqués à ce stade sont les suivants :
- Électrocardiographie
- Analyse sanguine
- Échocardiographie
- Test d’effort
- Angiographie virtuelle
La première étape du processus est toujours l’électrocardiographie. Grâce à l’ECG, la carte électrique instantanée du cœur est obtenue en quelques secondes et l’on comprend s’il existe une crise active. En cas de suspicion, des analyses sanguines répétées à intervalles réguliers sont réalisées afin de rechercher une protéine très spécifique appelée troponine. Lorsque les cellules cardiaques sont endommagées, elles libèrent cette protéine dans le sang. L’échocardiographie permet d’évaluer la force de contraction du cœur et les valves à l’aide d’ondes ultrasonores. Si le patient présente des plaintes mais que les examens au repos sont normaux, on recourt au test d’effort, qui consiste à faire marcher la personne sur un tapis roulant pour solliciter le cœur. Au-delà de tout cela, l’angiographie virtuelle, qui permet de cartographier le cœur par tomographie après injection d’un produit dans une veine du bras sans pénétrer dans les artères, apporte ces dernières années une très grande facilité diagnostique.
Comment l’angiographie est-elle réalisée pour poser le diagnostic définitif d’obstruction des vaisseaux cardiaques ?
Si tous les examens préliminaires montrent un risque élevé ou si la personne se présente directement dans un tableau de crise, une angiographie classique est réalisée pour voir la situation de manière définitive. Cette procédure n’est absolument pas une opération chirurgicale. Le patient est complètement éveillé et seule la petite zone où l’intervention sera effectuée est anesthésiée localement. À l’aide de tubes très fins et flexibles, on entre dans les artères et l’on progresse jusqu’au point de départ exact des vaisseaux qui nourrissent le cœur.
À partir de ce point, un produit de contraste spécial est injecté dans les vaisseaux et un film dynamique du cœur est obtenu sous appareil de radiographie. Grâce à ce film, on détermine avec une précision millimétrique où se trouve l’obstruction, quel est le pourcentage de rétrécissement et quelle est la longueur de la zone bouchée. Aucune douleur n’est ressentie pendant la procédure et elle se termine le plus souvent en seulement dix à quinze minutes.
Quelles sont les différences entre l’angiographie réalisée par l’aine et celle réalisée par le poignet dans l’obstruction des vaisseaux cardiaques ?
Dans les années passées, l’angiographie était presque toujours réalisée à partir de la grande artère de la région de l’aine. Aujourd’hui, cependant, l’angiographie par le poignet, une méthode beaucoup plus confortable, est privilégiée. Les principaux avantages de l’utilisation du poignet sont les suivants :
- Risque de saignement faible
- Possibilité de se lever immédiatement après la procédure
- Absence de nécessité de sac de sable
- Sortie le jour même dans la plupart des cas
Dans les procédures réalisées par l’aine, comme le vaisseau est très profond et large, il est assez difficile d’arrêter le saignement. Après l’intervention, le patient doit rester allongé sur le dos pendant des heures, immobile, avec un sac de sable lourd posé sur lui. Cette situation est particulièrement pénible pour les personnes souffrant de hernie discale ou les personnes âgées. En revanche, l’artère du poignet se trouve juste sous la peau et repose sur un os dur ; lorsque la procédure se termine, le saignement s’arrête immédiatement avec un petit bandage. Le patient peut se lever de la table, marcher jusqu’à sa chambre, manger et rentrer chez lui à pied quelques heures plus tard.
Quelles mesures sensibles sont utilisées dans les cas limites d’obstruction des vaisseaux cardiaques ?
Parfois, lorsque nous réalisons le film angiographique, nous constatons que le rétrécissement du vaisseau se situe entre quarante et soixante-dix pour cent. Il est difficile de comprendre, à l’œil nu seulement, si un rétrécissement de ce niveau perturbe réellement le flux sanguin vers le cœur. Nous ne voulons pas poser un stent inutilement, mais nous ne pouvons pas non plus laisser le patient sans traitement. Dans ce cas, nous utilisons une technologie appelée mesure de pression intracoronaire.
À l’aide d’un fil aussi fin qu’un cheveu, muni à son extrémité d’un capteur de pression microscopique, nous passons derrière la zone rétrécie du vaisseau. Avec des médicaments spéciaux, nous accélérons le cœur et mesurons numériquement la pression sanguine avant et après la zone rétrécie. Si la pression chute fortement, une intervention est réalisée. En dehors de cela, il nous arrive d’entrer dans le vaisseau avec une caméra afin de visualiser les couches de l’artère et la structure exacte de la plaque au moyen d’ondes basées sur le son ou la lumière, ce qui nous permet de déterminer la véritable taille de l’obstruction au millimètre près.
Comment se déroule le traitement non chirurgical de l’obstruction des vaisseaux cardiaques par ballon et stent ?
Si une sténose sévère ou une occlusion complète est détectée dans le vaisseau à la suite de l’angiographie, on passe le plus souvent au traitement lors de la même séance. La première étape consiste à traverser lentement la zone étroite et bouchée à l’aide d’un fil guide très fin et orientable. Ce fil sert ensuite de rail pour les matériaux qui seront utilisés. Un très petit ballon dégonflé est glissé sur ce fil jusqu’au point exact du rétrécissement, puis gonflé de l’extérieur à haute pression.
Lorsque le ballon se gonfle, il écrase le tissu calcifié et graisseux contre la paroi du vaisseau et ouvre un tunnel par lequel le sang peut passer. Cependant, lorsque le ballon est dégonflé et retiré, le vaisseau peut avoir tendance à se resserrer à nouveau. Pour éviter cela, un stent, une fine armature métallique ressemblant au ressort d’un stylo à bille et fabriquée en acier ou en alliages métalliques très spéciaux, est placé dans la même zone. Le stent donne un soutien structurel au vaisseau et garantit que le passage ouvert reste durablement perméable.
Quels sont les avantages des stents médicamenteux de nouvelle génération dans le traitement de l’obstruction des vaisseaux cardiaques ?
Avec les anciens stents métalliques nus, le corps pouvait percevoir ce métal comme un corps étranger et accumuler une quantité excessive de cellules dessus, rétrécissant à nouveau le vaisseau en quelques mois. Cependant, les stents médicamenteux de nouvelle génération offerts par la médecine moderne ont largement résolu ce problème. Les innovations apportées par ces stents sont les suivantes :
- Faible taux de ré-obstruction
- Maintien d’une surface interne vasculaire lisse
- Revêtement polymère spécial à la surface
- Libération lente du médicament pendant plusieurs semaines
Ces stents possèdent un revêtement semblable à du plastique, invisible à l’œil nu, dans lequel sont imprégnés des médicaments très puissants. Après la pose du stent dans le vaisseau, ce médicament est libéré lentement dans les tissus environnants pendant plusieurs semaines. Le médicament empêche la prolifération excessive des cellules. Ainsi, l’intérieur du stent reste lisse comme un miroir et le risque de nouveau rétrécissement descend à un niveau proche de zéro. Pour les patients, cette technologie a considérablement prolongé la durée de vie du traitement.
Les cas d’obstruction des vaisseaux cardiaques complètement bouchés depuis des années peuvent-ils être ouverts sans chirurgie ?
Lorsqu’un vaisseau se bouche soudainement, une crise survient ; mais il peut aussi se boucher lentement et rester ainsi pendant des mois ou des années. C’est ce que l’on appelle une occlusion totale chronique. Autrefois, on considérait qu’il n’y avait rien à faire pour ces vaisseaux et le patient était directement orienté vers la chirurgie ouverte. Car la zone fermée depuis longtemps devenait comme du béton, et il était impossible de la traverser avec des fils classiques.
Cependant, aujourd’hui, grâce à des fils de très haut niveau issus d’une ingénierie fine et à des techniques avancées, même ces voies bétonnées peuvent être ouvertes sans chirurgie. Parfois, on entre dans la zone bouchée par l’avant en exerçant une pression avec des fils rigides ; parfois, on contourne l’obstruction par les minuscules vaisseaux collatéraux que le cœur a créés lui-même, en abordant la zone bouchée par l’arrière, c’est-à-dire en sens inverse. Il s’agit d’une procédure très difficile, nécessitant habileté manuelle et patience, mais lorsqu’elle réussit, la qualité de vie du patient revient soudainement à celle de ses années les plus saines.
Quels dispositifs sont utilisés dans les obstructions des vaisseaux cardiaques très calcifiées et durcies comme de la pierre ?
Parfois, le stade de la maladie est si avancé que l’intérieur du vaisseau n’est pas seulement rempli de graisse, mais recouvert d’une couche intense de calcium, transformant l’artère en un tuyau de marbre. Si l’on applique une haute pression avec un ballon classique dans un tel vaisseau, le ballon peut éclater ou le stent posé peut ne pas s’ouvrir entre ces blocs de calcium. Dans ces cas très difficiles, des dispositifs spéciaux que l’on peut appeler des forets intravasculaires entrent en jeu.
À l’extrémité de ce dispositif se trouve une tête de la taille d’un noyau d’olive, recouverte de poussières de diamant microscopiques. Cette tête introduite dans le vaisseau tourne à une vitesse incroyable, pouvant atteindre cent quatre-vingt mille tours par minute. Grâce à cette rotation, les blocs de calcium durs qui bouchent la voie sont poncés et rasés jusqu’à devenir de très fines particules de sable. Une fois le vaisseau nettoyé et rendu apte à se dilater, la procédure de ballon et de stent est réalisée de façon beaucoup plus sûre et parfaite.
Dans quels cas d’obstruction des vaisseaux cardiaques faut-il choisir le stent, et dans quels cas le pontage ?
Même si les procédures non chirurgicales ont beaucoup progressé, elles ne constituent pas une solution miraculeuse pour tous les patients. Dans certaines situations, la chirurgie ouverte, c’est-à-dire le pontage, est une option beaucoup plus durable et correcte. Pour prendre cette décision, les équipes de cardiologie et de chirurgie cardiaque se réunissent et évaluent l’état du patient sous tous les angles.
Si le patient présente un rétrécissement dans un ou deux vaisseaux, peu de calcification et un bon état général, la première option est toujours la pose de stent. Mais si le patient souffre de diabète depuis de longues années, et si les trois principales artères du cœur présentent des occlusions très diffuses, extrêmement calcifiées et étendues sur toute leur longueur, la situation change. Dans ce type de cas, comme la durée de vie des stents peut être courte, ouvrir la cage thoracique et utiliser de nouveaux vaisseaux parfaitement sains prélevés dans la jambe ou la poitrine pour faire passer le sang au-delà de la zone bouchée, c’est-à-dire pour la contourner, est une méthode beaucoup plus fiable qui prolonge la vie de la personne.
Quels médicaments doivent être utilisés après la pose d’un stent pour obstruction des vaisseaux cardiaques ?
Même si l’obstruction a été physiquement ouverte par la pose d’un stent dans le vaisseau, la guerre biologique vient en réalité de commencer. Jusqu’à ce que notre corps s’habitue à ce métal étranger et le recouvre d’une couche cellulaire lisse, il est très enclin à former un caillot à cet endroit. Pour éviter cela, les patients doivent absolument utiliser régulièrement les groupes de médicaments suivants :
- Médicaments anticoagulants
- Médicaments hypocholestérolémiants
- Médicaments régulateurs de la tension artérielle
- Médicaments ralentissant la fréquence cardiaque
Les médicaments les plus vitaux de ce groupe sont les traitements anticoagulants doubles. Généralement, l’Aspirine et un deuxième comprimé plus puissant ajouté à celle-ci ne doivent absolument pas être interrompus pendant la première année. Si le médicament est oublié ne serait-ce qu’un seul jour, l’intérieur du stent peut soudainement se remplir d’un caillot et provoquer une crise majeure. En outre, même si le taux de cholestérol du patient semble normal, les médicaments hypocholestérolémiants doivent rester une partie indissociable du traitement à vie afin de stabiliser les plaques dans les autres vaisseaux, de les durcir et d’empêcher leur rupture.
Quelle intervention est réalisée si l’obstruction des vaisseaux cardiaques récidive après le traitement ?
Malgré tous ces progrès technologiques et les stents médicamenteux, la biologie humaine peut parfois réserver des surprises, même si cela reste très rare. Parfois, le corps exagère le processus de cicatrisation et remplit l’intérieur du stent de cellules, rétrécissant à nouveau le passage après des mois ou des années. Le patient commence alors à ressentir à nouveau ses anciennes sensations de constriction ou d’essoufflement en montant les escaliers.
Dans une telle situation, il n’y a aucune raison de paniquer. Une nouvelle angiographie est réalisée chez le patient. La plupart du temps, il n’est même pas nécessaire de poser un nouveau stent. Des ballons médicamenteux spécialement développés, dont la surface est recouverte de médicaments concentrés, sont utilisés pour dilater la zone rétrécie. Le ballon libère son médicament sur les parois, dilate le tissu puis est retiré. Ainsi, l’intérieur du vaisseau retrouve son excellente fluidité.
Quels aliments faut-il consommer pour ralentir le processus d’obstruction des vaisseaux cardiaques ?
Pour que le traitement soit durable, nous devons reconstruire complètement nos habitudes alimentaires. Les principaux aliments qui protègent et réparent la santé vasculaire, et qui ne devraient pas manquer à nos tables, sont les suivants :
- Huile d’olive
- Noix
- Amandes
- Saumon
- Épinards
- Brocoli
- Flocons d’avoine
- Fruits frais
- Légumineuses sèches
Il faut absolument éviter les graisses saturées, les graisses solides et les aliments transformés emballés. Ces produits constituent directement la matière première des plaques à l’intérieur des vaisseaux. À leur place, il convient de consommer les poissons riches en oméga-3, les légumes verts à feuilles contenant des antioxydants naturels et les fruits à coque riches en bonnes graisses, comme ceux mentionnés ci-dessus. L’huile d’olive, en particulier, est l’une de nos sources alimentaires les plus précieuses, car elle réduit l’inflammation de la surface interne des vaisseaux et freine la formation de caillots.
Que devons-nous changer dans notre mode de vie pour lutter contre l’obstruction des vaisseaux cardiaques ?
Toutes ces procédures miraculeuses réalisées à l’hôpital, les ballons et les stents, ressemblent en réalité à la réparation d’un affaissement sur une route. Empêcher cette route de s’effondrer à nouveau dépend entièrement de la manière dont vous reprenez fermement le volant de votre propre vie. Le succès réel et durable du traitement se cache dans les mesures que vous prendrez après votre sortie de l’hôpital.
Éviter même les environnements où l’on fume est la plus grande étape pour stopper la progression de cette maladie. Faire seulement une demi-heure de marche rapide par jour permet au cœur de créer de nouveaux petits vaisseaux collatéraux et aide les artères à gagner en élasticité. Prendre les médicaments à l’heure et ne pas négliger les contrôles médicaux réguliers est la règle d’or.

Prof. Dr. Kadriye Orta Kılıçkesmez est l’une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l’Université d’Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l’Institut de Cardiologie de la même université. En 2015, elle a été mandatée par l’université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d’angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d’angiographie de l’Hôpital Prof. Dr. Cemil Taşçı et a assuré que la clinique devienne une clinique de formation.