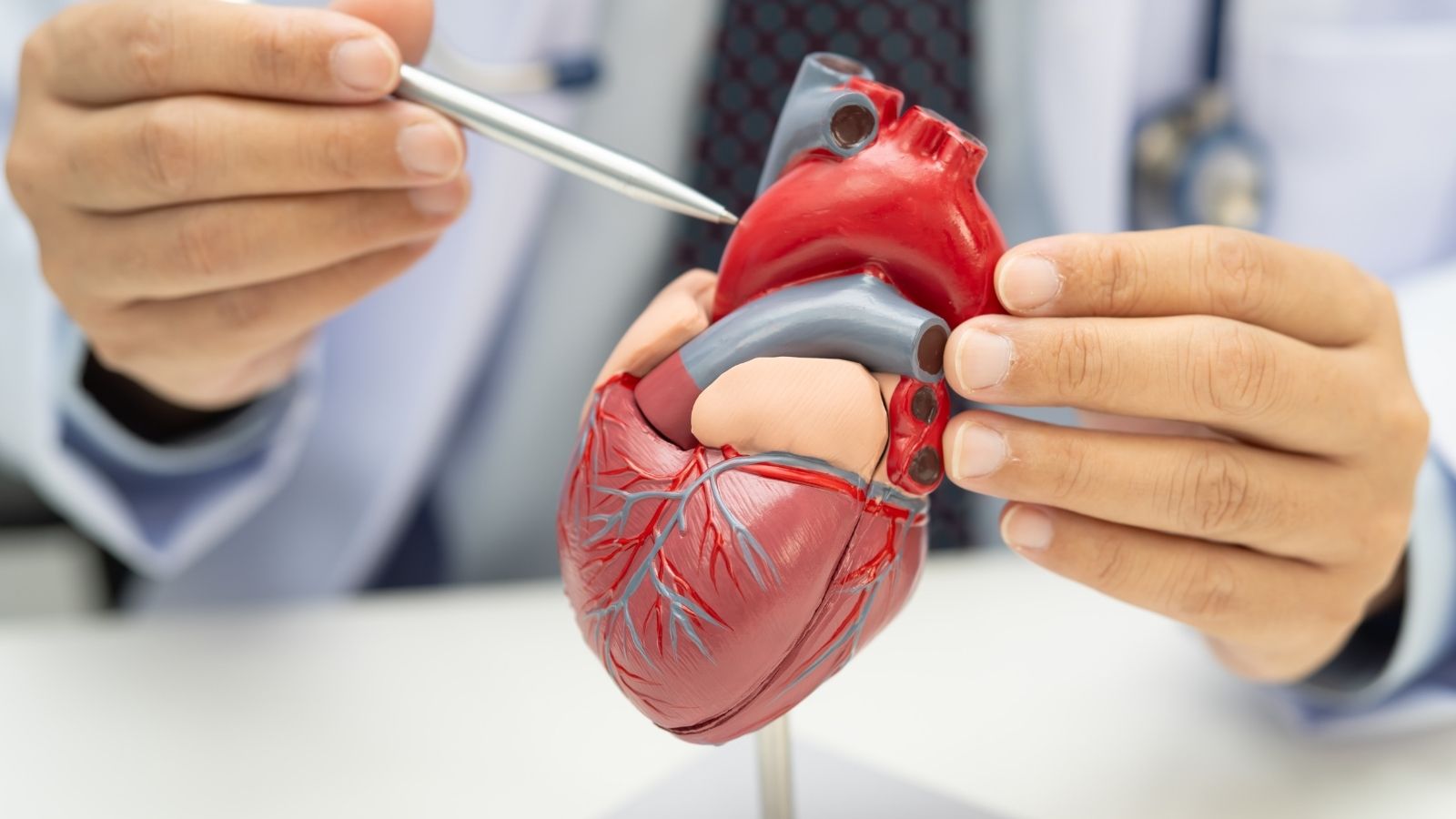
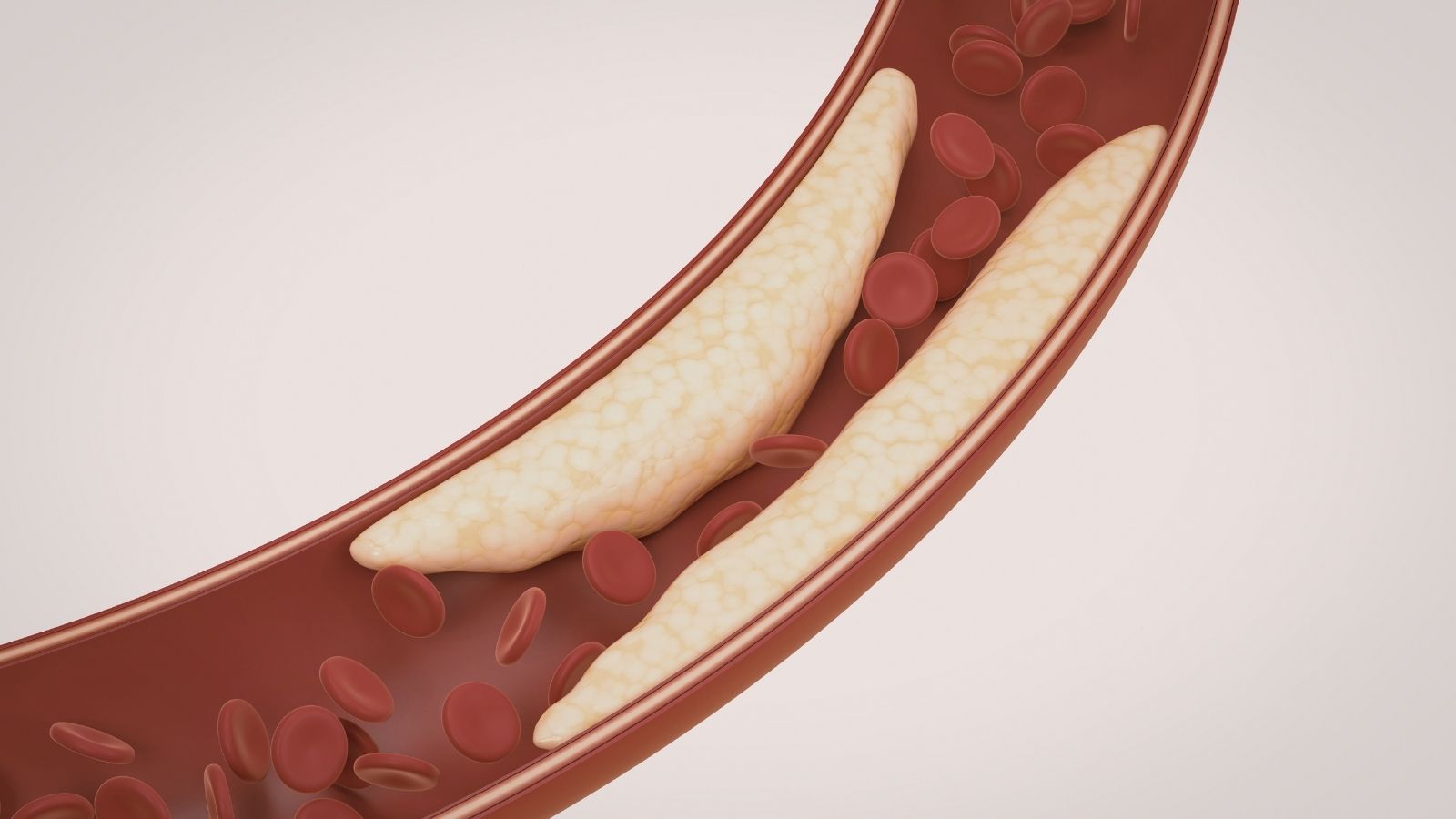
La enfermedad de las arterias coronarias es la insuficiencia de sangre y oxígeno que llega al músculo cardíaco debido al estrechamiento de los vasos coronarios que alimentan el corazón, como consecuencia de la acumulación de placas en su superficie interna. Este proceso crónico genera riesgos vitales porque el corazón no puede recibir la energía que necesita. Entre las causas principales de esta enfermedad, que suele dar señales con síntomas típicos como dolor en el pecho, se encuentran factores genéticos, diabetes y tabaquismo. Gracias a los tratamientos invasivos y médicos que ofrece la medicina moderna, las obstrucciones vasculares pueden abrirse hoy de forma segura y la progresión de la enfermedad puede mantenerse bajo control. El diagnóstico temprano es la forma más eficaz de evitar que el músculo cardíaco sufra daño.
¿Qué es la enfermedad de las arterias coronarias y cómo afecta al sistema de funcionamiento de nuestro corazón?
La enfermedad de las arterias coronarias es el estrechamiento o la obstrucción completa de los vasos principales y secundarios que alimentan el corazón, como consecuencia de la pérdida de elasticidad con el paso del tiempo. En la base del desarrollo de esta enfermedad se encuentra una alteración estructural muy compleja que en medicina se denomina aterosclerosis y que popularmente se conoce como endurecimiento de las arterias. La aterosclerosis no es un acontecimiento simple y mecánico, como si se acumulara grasa dentro de una estructura tubular. Al contrario, es un proceso inflamatorio crónico, silencioso y de muchos años que comienza en la capa más interna de los vasos.
Cuando las partículas de colesterol malo que circulan en la sangre empiezan a filtrarse por debajo de la membrana protectora muy fina que recubre la superficie interna de los vasos, llamada endotelio, el sistema inmunitario del cuerpo percibe esta situación como una amenaza. Las células de defensa acuden inmediatamente a esa zona e intentan destruir las partículas de colesterol. Sin embargo, como resultado de esta lucha, las células defensivas se hinchan, adquieren una estructura espumosa y quedan atrapadas dentro de la pared vascular. Como consecuencia de esta acumulación que continúa durante años, incluso décadas, se forman estructuras llamadas placas en la pared del vaso. A medida que estas placas crecen, estrechan cada vez más el espacio por el que circula la sangre. El músculo cardíaco puede tolerar este estrechamiento en reposo y seguir cumpliendo su función, aunque sea con un flujo sanguíneo limitado. Sin embargo, cuando la persona sube escaleras, corre o vive un momento de estrés intenso, la frecuencia de trabajo del corazón aumenta y necesita mucho más oxígeno. Cuando el vaso estrechado no puede satisfacer esta mayor demanda de oxígeno y sangre, las células del músculo cardíaco quedan sin oxígeno y empiezan a dar señales de alarma.
¿Con qué factores de riesgo y causas fisiológicas aparece la enfermedad de las arterias coronarias?
El proceso de desarrollo de la enfermedad generalmente no depende de una sola causa. La estructura vascular se daña como resultado de la interacción de muchos factores metabólicos, genéticos y ambientales diferentes durante años. Estos factores de riesgo se dividen en dos categorías principales: factores que la persona no puede cambiar por su propio esfuerzo y factores que pueden controlarse mediante cambios en el estilo de vida.
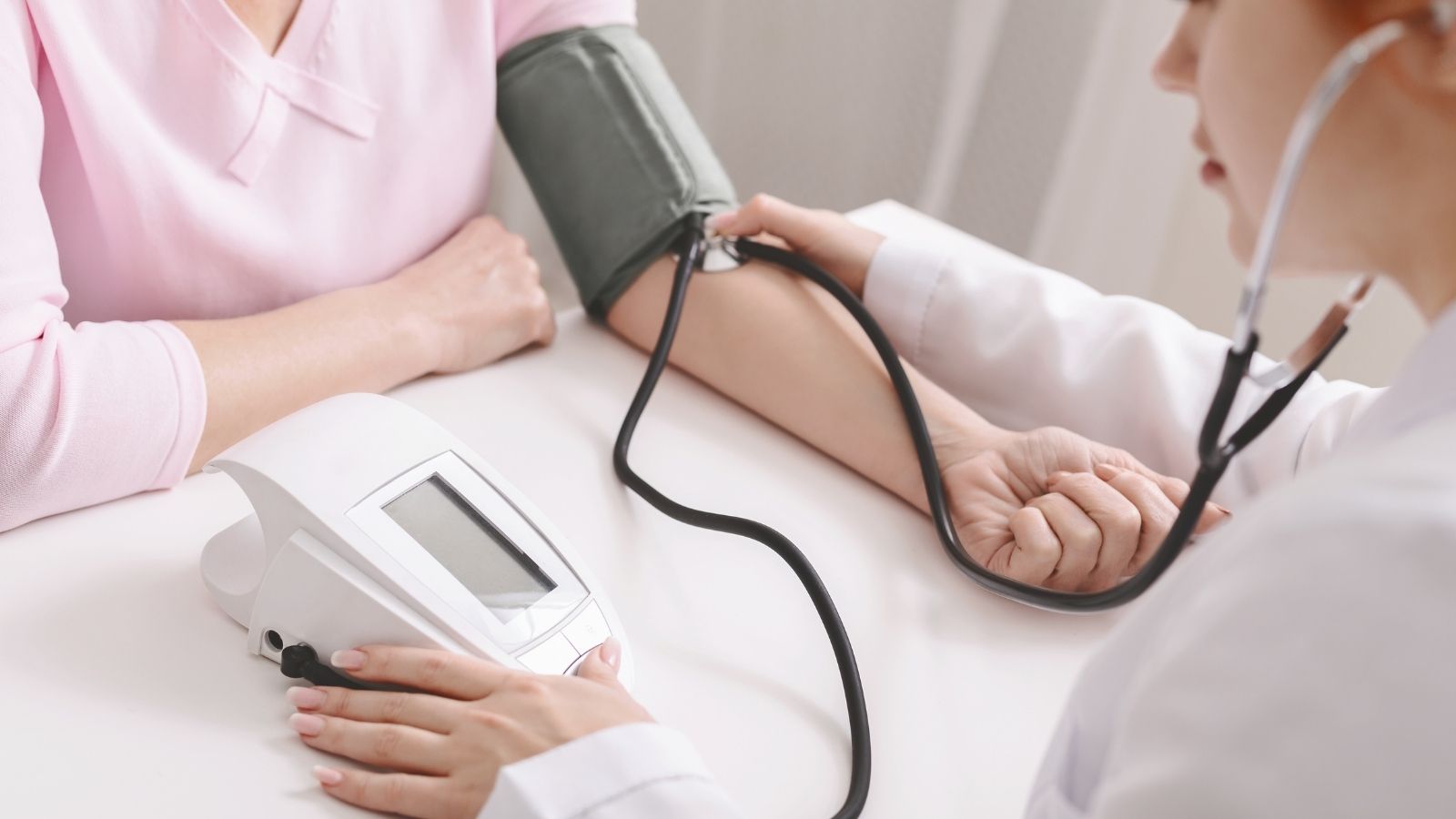
La edad avanzada, el sexo masculino y la presencia de enfermedad cardíaca a edad temprana en la familia son los principales riesgos congénitos y no modificables. Se sabe que las personas cuyos familiares de primer grado han tenido obstrucción vascular a edades jóvenes tienen una predisposición genética mucho mayor a esta enfermedad. Además, los hábitos de vida incorrectos y las enfermedades crónicas que trae la era moderna dañan directamente la estructura interna de los vasos. Por ejemplo, la hipertensión lesiona la membrana interna protectora del vaso mediante el estrés mecánico que genera la sangre al golpear constantemente la pared vascular con alta presión. La diabetes, por su parte, hace que las moléculas de glucosa que permanecen elevadas de forma continua en la sangre se adhieran a las células vasculares, alterando sus funciones normales y haciendo que los vasos adopten una estructura más frágil y calcificada. El uso de productos de tabaco aumenta la tendencia de la sangre a coagularse y envenena directamente la superficie interna del vaso, acelerando de manera increíble el proceso de formación de placas.
Los principales factores de riesgo que intervienen en el desarrollo de la enfermedad son los siguientes:
- Edad avanzada
- Predisposición genética
- Diabetes
- Hipertensión
- Colesterol alto
- Tabaquismo
- Obesidad
- Vida sedentaria
- Estrés crónico
¿Qué síntomas da el cuerpo en las personas que desarrollan enfermedad de las arterias coronarias?
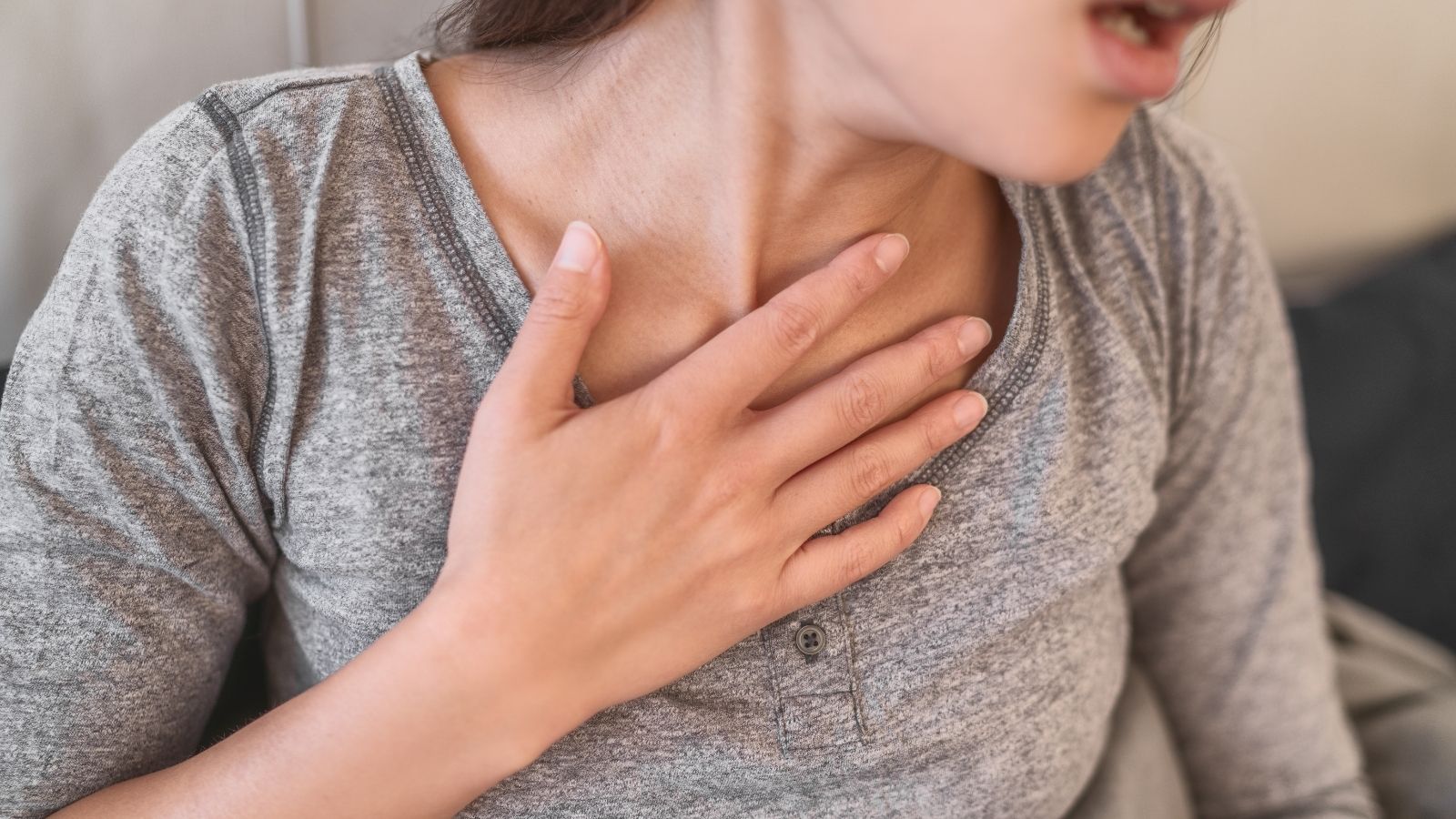
La enfermedad puede manifestarse con síntomas muy diferentes según la gravedad del estrechamiento de los vasos y si la obstrucción se desarrolla de forma repentina o no. Si el estrechamiento del vaso ha aumentado de manera gradual, el cuerpo generalmente empieza a enviar señales cuando se realiza esfuerzo. En esta situación, conocida como dolor torácico estable, la persona siente una presión muy marcada justo en el centro del pecho, detrás del esternón, al subir una cuesta, cargar un peso o caminar contra un viento frío. Esta sensación no suele ser como una punzada de aguja, sino un dolor sordo, como si una piedra pesada se hubiera asentado sobre el pecho o como si la caja torácica estuviera siendo comprimida. Cuando el paciente se detiene y descansa, la necesidad de oxígeno del corazón disminuye, por lo que estas molestias desaparecen por completo en cinco o diez minutos.
Sin embargo, si la estructura de la placa dentro del vaso se agrieta o se rompe repentinamente, la situación alcanza una dimensión mucho más peligrosa. Cuando la placa se rompe, las sustancias que contiene entran en contacto con la sangre y el cuerpo envía de inmediato células de coagulación a esa zona, formando un tapón que obstruye completamente el vaso. En este cuadro, llamado infarto, el dolor ya no desaparece con el reposo, no está relacionado con el esfuerzo y puede ser tan intenso que despierta al paciente del sueño. En esos minutos en los que las células quedan completamente sin oxígeno, los síntomas son mucho más intensos y atemorizantes. Especialmente en mujeres, personas mayores y pacientes diabéticos, en lugar del dolor torácico clásico pueden verse síntomas ocultos como cansancio extremo o molestias estomacales.
Los síntomas principales que experimentan con más frecuencia los pacientes son los siguientes:
- Dolor en el pecho
- Falta de aire
- Palpitaciones
- Sudor frío
- Náuseas
- Mareo
- Dolor que se irradia al brazo izquierdo
- Entumecimiento de la mandíbula
- Sensación de presión en el cuello
- Cansancio extremo
¿Qué métodos diagnósticos se utilizan en personas con sospecha de enfermedad de las arterias coronarias?
En una persona que acude al hospital con dolor en el pecho o molestias similares, se pone en marcha un proceso científico bastante detallado que avanza paso a paso para poder establecer el diagnóstico correcto. El objetivo principal del médico es determinar si las molestias realmente se originan en el corazón y si se ha producido daño cardíaco. El primer paso y el más básico es la electrocardiografía. Este dispositivo plasma en papel el mapa eléctrico del corazón y proporciona las primeras y más rápidas pistas sobre si el músculo cardíaco recibe suficiente oxígeno. En situaciones de emergencia como el infarto, la electrocardiografía permite establecer el diagnóstico con una rapidez que salva vidas.
Sin embargo, si no existe una obstrucción completa en los vasos y solo hay un estrechamiento parcial, la electrocardiografía realizada mientras el paciente está en reposo puede verse completamente normal. En este punto entra en juego la prueba de esfuerzo. Se hace caminar al paciente sobre una cinta a un ritmo determinado para aumentar artificialmente la carga de trabajo del corazón, y durante este proceso se controlan de forma continua las ondas eléctricas del corazón para comprobar si aparece una falta de oxígeno que permanecía oculta. El ecocardiograma, por su parte, utiliza ondas sonoras para mostrar en vivo en la pantalla las cavidades del corazón, la fuerza de contracción de sus paredes y el estado de las válvulas. Gracias a este dispositivo puede observarse con claridad si una zona del músculo cardíaco dañada por una obstrucción vascular ha perdido capacidad de contracción. En los casos necesarios también se utilizan con frecuencia métodos de angiografía tomográfica, que permiten mapear en tres dimensiones en el entorno informático la calcificación dentro del vaso y los posibles estrechamientos.
¿Cómo se realiza la angiografía en el diagnóstico definitivo de la enfermedad de las arterias coronarias?
Si como resultado de las pruebas preliminares se sospecha un estrechamiento grave en los vasos, se recurre al procedimiento de angiografía coronaria, aceptado en la literatura médica como el estándar de oro. Aunque en la sociedad es una palabra que genera bastante preocupación, los procedimientos modernos de angiografía se realizan de forma muy cómoda, rápida y segura. La angiografía no es una cirugía abierta; no requiere anestesia general, no se abre la caja torácica del paciente y el paciente permanece completamente despierto durante todo el procedimiento. Solo se anestesia la zona de entrada con una pequeña aguja, eliminando por completo la sensación de dolor.
Hoy en día este procedimiento se realiza en la mayoría de los casos a través de la arteria radial de la muñeca, mucho más pequeña y segura que la arteria inguinal. Después de anestesiar la muñeca, se colocan dentro del vaso tubos huecos finos, flexibles y de material plástico. Estos tubos se avanzan suavemente con el flujo sanguíneo hasta llegar a la entrada de los vasos principales del corazón. A través de los tubos se inyecta en la red vascular un líquido especial que brilla bajo los rayos X. Mientras este líquido llena en segundos toda la red vascular del corazón, el dispositivo toma imágenes sucesivas. Gracias a este mapa en movimiento reflejado en la pantalla, se determina con precisión milimétrica la ubicación, el número y la gravedad de los estrechamientos en los vasos. Los procedimientos de angiografía realizados solo con fines diagnósticos, sin necesidad de intervención, se completan en un tiempo corto de unos quince minutos y, tras los procedimientos realizados por la muñeca, los pacientes pueden salir caminando del hospital en pocas horas y volver a su vida diaria.
¿Qué tecnologías avanzadas de imagen se utilizan al decidir el tratamiento de la enfermedad de las arterias coronarias?
Aunque la angiografía ofrece un mapa excelente, a veces no es posible entender solo mirando la pantalla si el estrechamiento observado es realmente lo bastante grave como para dejar al músculo cardíaco sin oxígeno. Especialmente en estrechamientos moderados, para evitar colocar innecesariamente un material dentro del vaso o para no pasar por alto un estrechamiento que debe tomarse en serio, es necesario examinar el interior del vaso a nivel celular. En esta etapa entran en juego sistemas de medición e imagen intravascular de alta tecnología.
En el método llamado Reserva Fraccional de Flujo, se pasa más allá del estrechamiento dentro del vaso un alambre del grosor de un cabello, que lleva en la punta un sensor de presión de tamaño microscópico. Este sensor mide la presión de la sangre antes y después del estrechamiento, mostrando con una proporción matemática cuánto impide realmente el estrechamiento el flujo sanguíneo. Si no hay una caída importante de presión, no es necesario intervenir ese estrechamiento y el paciente puede seguirse con medicamentos. Otra tecnología extraordinaria es la ecografía intravascular. Con un dispositivo de ultrasonido en miniatura enviado dentro del vaso, se obtiene no una película tomada desde fuera, sino una imagen transversal de 360 grados directamente desde el interior. De este modo se calcula con una precisión perfecta la estructura de la placa en la pared vascular, el diámetro real del vaso y las dimensiones exactas del material que se colocará. Todas estas tecnologías elevan al máximo la tasa de éxito de la intervención que se realizará.
¿Cómo se realizan las aplicaciones de stent y balón en el tratamiento de la enfermedad de las arterias coronarias?
Si como resultado de la angiografía y los métodos avanzados de medición se decide que el vaso debe abrirse mecánicamente, se pasa a la etapa de tratamiento en la misma sesión o de forma planificada. Este proceso de tratamiento se denomina en general intervención coronaria percutánea. El objetivo del tratamiento no es destruir la placa dentro del vaso, sino aplastarla, ampliar la luz vascular y devolver el flujo sanguíneo a su curso normal.
El procedimiento comienza enviando una guía metálica muy fina al vaso a través de los catéteres de angiografía. Esta guía atraviesa cuidadosamente la zona estrechada y se fija más allá del vaso. Un balón muy pequeño y desinflado, avanzado sobre la guía, se coloca justo en el centro del estrechamiento y se infla con una presión alta aplicada desde fuera. Cuando el balón se infla, aplasta la placa contra la pared vascular y ensancha el vaso estirándolo. Sin embargo, cuando el balón se desinfla, existe una alta posibilidad de que el vaso vuelva a contraerse. Para evitarlo se utilizan stents, que tienen forma de andamio de construcción o de un tubo de malla metálica muy fina. El stent, montado sobre el balón, se infla en la misma zona y se incrusta firmemente en la pared vascular. La estructura de malla metálica evita de forma permanente que el vaso vuelva a colapsar. En pocas semanas, la superficie interna del vaso recubre este metal con sus propias células y convierte el stent en una parte natural del cuerpo.
Los tipos de stent seleccionados según la estructura del vaso son los siguientes:
- Stents recubiertos de fármacos
- Stents metálicos desnudos
- Stents completamente reabsorbibles
¿Con qué dispositivos especiales se resuelve la enfermedad de las arterias coronarias en vasos avanzados y calcificados?
En medicina, no todas las obstrucciones vasculares son iguales. Algunos pacientes no sienten ningún síntoma durante años, por lo que los vasos pueden obstruirse completamente y pueden pasar meses, incluso años, desde la obstrucción. En estos casos, llamados oclusión total crónica, el interior del vaso está lleno de placas endurecidas como hormigón. Las guías clásicas no pueden atravesar este tejido duro. En estos casos complejos se utilizan guías con puntas completamente diferentes y especiales, junto con estrategias mucho más técnicas. A veces se intenta abrir la zona obstruida desde atrás avanzando en sentido inverso a través de los pequeños vasos colaterales procedentes de otros vasos sanos del corazón. Estos procedimientos son intervenciones avanzadas, bastante prolongadas, que requieren gran paciencia y experiencia.
Además, especialmente en personas mayores o pacientes diabéticos, la pared vascular puede sufrir una acumulación excesiva de calcio y endurecerse como piedra. En estos vasos, utilizar solo balones de alta presión puede hacer que el balón estalle y también provocar una rotura del vaso. No se puede colocar un stent en un vaso petrificado; incluso si se coloca, como el stent no puede abrirse completamente, se vuelve a obstruir en muy poco tiempo. En escenarios tan difíciles, se utilizan dispositivos especiales de raspado que tienen polvo de diamante en la punta y giran a una velocidad increíble, como ciento cincuenta mil revoluciones por minuto. Este dispositivo finísimo, parecido a un taladro, convierte las calcificaciones del interior del vaso en partículas microscópicas de polvo y abre un canal liso para que el stent pueda colocarse de manera perfecta.
¿Qué tratamientos farmacológicos se utilizan después de la intervención por enfermedad de las arterias coronarias?
Abrir el vaso con un stent proporciona al paciente un alivio inmediato, termina la falta de oxígeno del corazón y la persona siente que ha recuperado su salud. Sin embargo, esta reparación mecánica no significa que la enfermedad haya terminado por completo. Como la aterosclerosis es un problema celular que afecta a todo el cuerpo, el tratamiento farmacológico aplicado después de colocar el stent tiene una importancia vital. Durante la fase en la que el stent se adapta al cuerpo, es obligatorio usar de forma ininterrumpida durante meses dos medicamentos anticoagulantes diferentes como estándar para evitar que la sangre coagule sobre el metal.
Además, aunque el nivel de colesterol del paciente parezca ideal, se añaden al tratamiento medicamentos reductores del colesterol de alta eficacia con el objetivo de estabilizar otras placas de la pared vascular, secar la inflamación de su interior y reducir el tamaño de la placa. Los medicamentos reguladores del ritmo, que reducen al mínimo la necesidad de oxígeno del corazón al regular su velocidad de trabajo y así permiten que el corazón descanse, también tienen un lugar muy valioso en el proceso de recuperación. Como mantener la presión arterial del paciente en niveles que no desgasten los vasos es fundamental para prevenir el agrandamiento del corazón y el desarrollo de insuficiencia cardíaca, los reguladores especiales de la presión arterial también forman parte indispensable de esta receta.
Los grupos básicos de medicamentos que deben utilizarse son los siguientes:
- Anticoagulantes
- Medicamentos para reducir el colesterol
- Reguladores del ritmo
- Medicamentos para la presión arterial
- Protectores gástricos
¿A qué deben prestar atención en su alimentación las personas con enfermedad de las arterias coronarias?
El éxito de los tratamientos médicos e intervencionistas está directamente relacionado con cómo trata el paciente a su propio cuerpo después del procedimiento. Una de las formas más eficaces de proteger la salud vascular es cambiar por completo y de manera permanente los hábitos alimentarios. Las grasas saturadas de origen animal, las grasas trans y los alimentos procesados que favorecen la formación de placas dentro de los vasos deben retirarse rápidamente de la dieta. En su lugar, debe adoptarse un estilo de alimentación mediterráneo, ofrecido por la naturaleza, que apoye la reparación vascular y tenga propiedades antiinflamatorias.
Los cereales integrales, las verduras frescas y las frutas, que son extremadamente ricos en fibra, contribuyen en gran medida a regular los valores sanguíneos al reducir la absorción de colesterol en los intestinos. Los productos del mar y los aceites vegetales que contienen ácidos grasos Omega-3, los cuales protegen la elasticidad de la membrana celular, deben estar necesariamente en el centro de la dieta. El consumo de sal, uno de los enemigos más silenciosos que fatigan el corazón, debe restringirse seriamente, y al sazonar las comidas deben preferirse especias naturales en lugar de sal. Además, evitar por completo los carbohidratos simples, los dulces y los productos elaborados con harina blanca, que elevan rápidamente la glucosa en sangre y dañan la membrana interna del vaso, es un paso crítico para mantener con éxito el proceso de tratamiento.
Los alimentos que deben estar presentes en una dieta amiga del corazón son los siguientes:
- Aceite de oliva virgen extra
- Salmón
- Almendras crudas
- Nueces crudas
- Avena
- Espinaca
- Brócoli
- Semillas de lino
- Té verde
- Manzana
- Ajo
Los alimentos que deben evitarse son los siguientes.
- Margarina
- Productos cárnicos procesados
- Frituras
- Bebidas azucaradas
- Productos de bollería
- Pan blanco
¿Qué debe cambiar en el estilo de vida para detener la progresión de la enfermedad de las arterias coronarias?
El complemento del tratamiento y la clave del éxito permanente se esconden en los cambios profundos que el paciente realizará en su estilo de vida. Un cuerpo sedentario provoca ralentización del metabolismo, deterioro de la calidad de la circulación sanguínea y pereza vascular. Por ello, realizar al menos ciento cincuenta minutos semanales de actividad física regular de intensidad moderada, aprobada por el médico, es sumamente importante. Las caminatas a paso rápido, la natación o los ejercicios suaves en bicicleta aumentan la fuerza de bombeo del corazón, estimulan la formación de nuevos vasos capilares y reducen la presión arterial por vías naturales.
Además, la calidad del sueño y el manejo del estrés también tienen efectos muy potentes sobre la salud cardíaca. El estrés intenso de la vida diaria hace que las hormonas cortisol y adrenalina permanezcan constantemente elevadas en el cuerpo, estrechando los vasos y fatigando el corazón. Aprender a manejar el estrés y dormir lo suficiente y de manera profunda le da al cuerpo el tiempo que necesita durante la noche para reparar las células dañadas. Los hábitos que prácticamente invitan al infarto, como el consumo de tabaco, deben abandonarse de inmediato y sin excusas. Desde el primer día en que se deja de fumar, el cuerpo entra en un gran proceso de reparación y el riesgo de coagulación empieza a disminuir rápidamente.

Prof. Dra. Kadriye Orta Kılıçkesmez es una de las figuras destacadas en el campo de la cardiología en Turquía. Nació el 24 de enero de 1974 en Tekirdağ. Tras completar su formación universitaria en la Facultad de Medicina Cerrahpaşa de la Universidad de Estambul, eligió la cardiología como especialidad y realizó su formación especializada en el Instituto de Cardiología de la misma universidad. En 2015, fue designada por la universidad para fundar la clínica de cardiología y el laboratorio de angiografía de Şişli Etfal. Kadriye Kılıçkesmez, quien se convirtió en profesora en 2017, fundó en 2020 la clínica de cardiología y el laboratorio de angiografía del Hospital Prof. Dr. Cemil Taşçı y aseguró que la clínica se convirtiera en una clínica de formación.