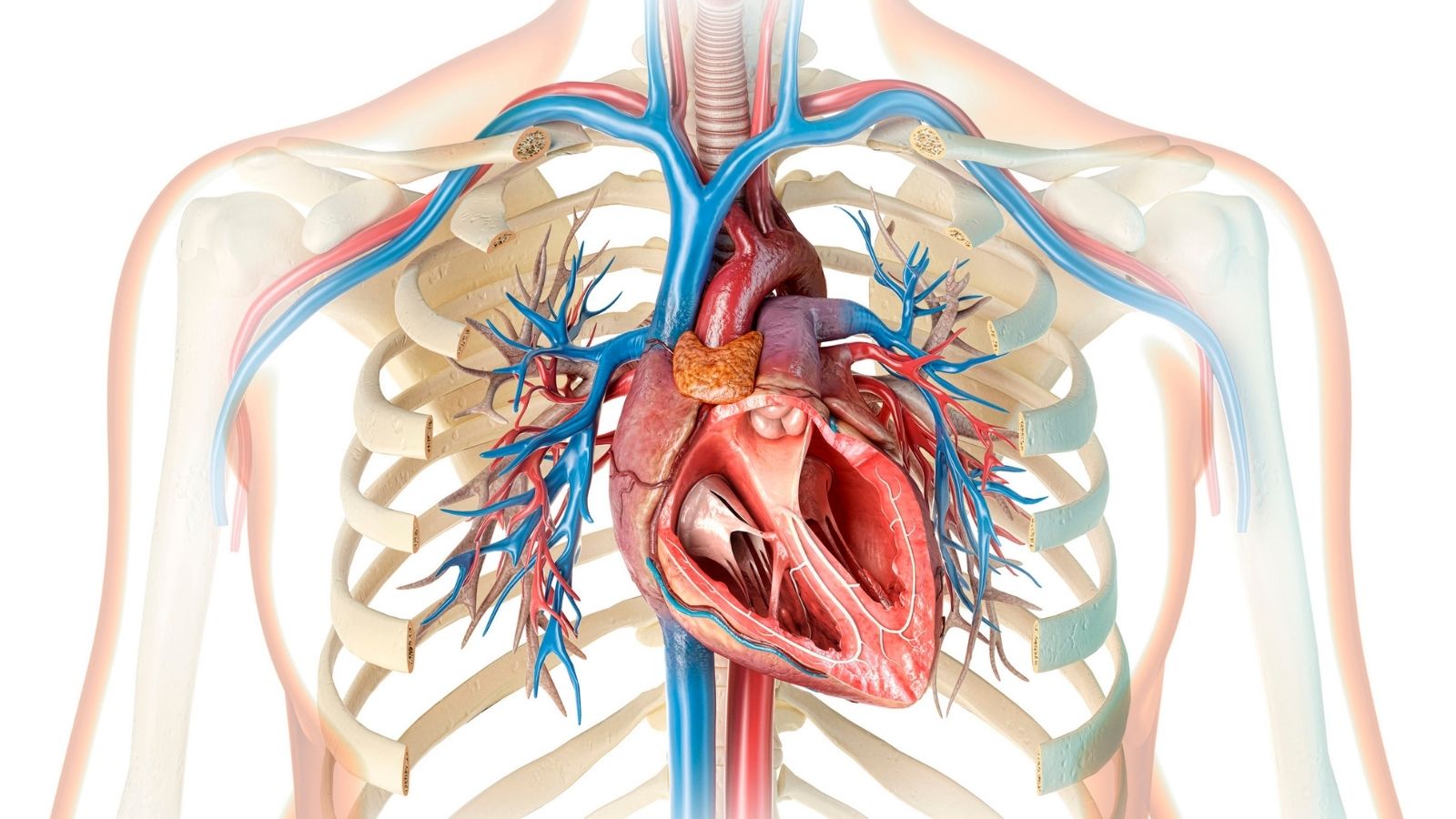
La malattia coronarica è la riduzione insufficiente del flusso di sangue e ossigeno al muscolo cardiaco a causa del restringimento delle arterie coronarie, provocato dall’accumulo di placche sulla superficie interna dei vasi che nutrono il cuore. Questo processo cronico crea rischi vitali perché il cuore non riesce a ricevere l’energia di cui ha bisogno. Tra le cause principali di questa patologia, che spesso segnala la propria presenza con sintomi tipici come il dolore toracico, rientrano fattori genetici, diabete e uso di sigarette. Grazie ai trattamenti invasivi e medici offerti dalla medicina moderna, le occlusioni vascolari possono oggi essere aperte in sicurezza e la progressione della malattia può essere controllata. La diagnosi precoce è il modo più efficace per impedire che il muscolo cardiaco venga danneggiato.
Che cos’è la malattia coronarica e come influisce sul sistema di funzionamento del nostro cuore?
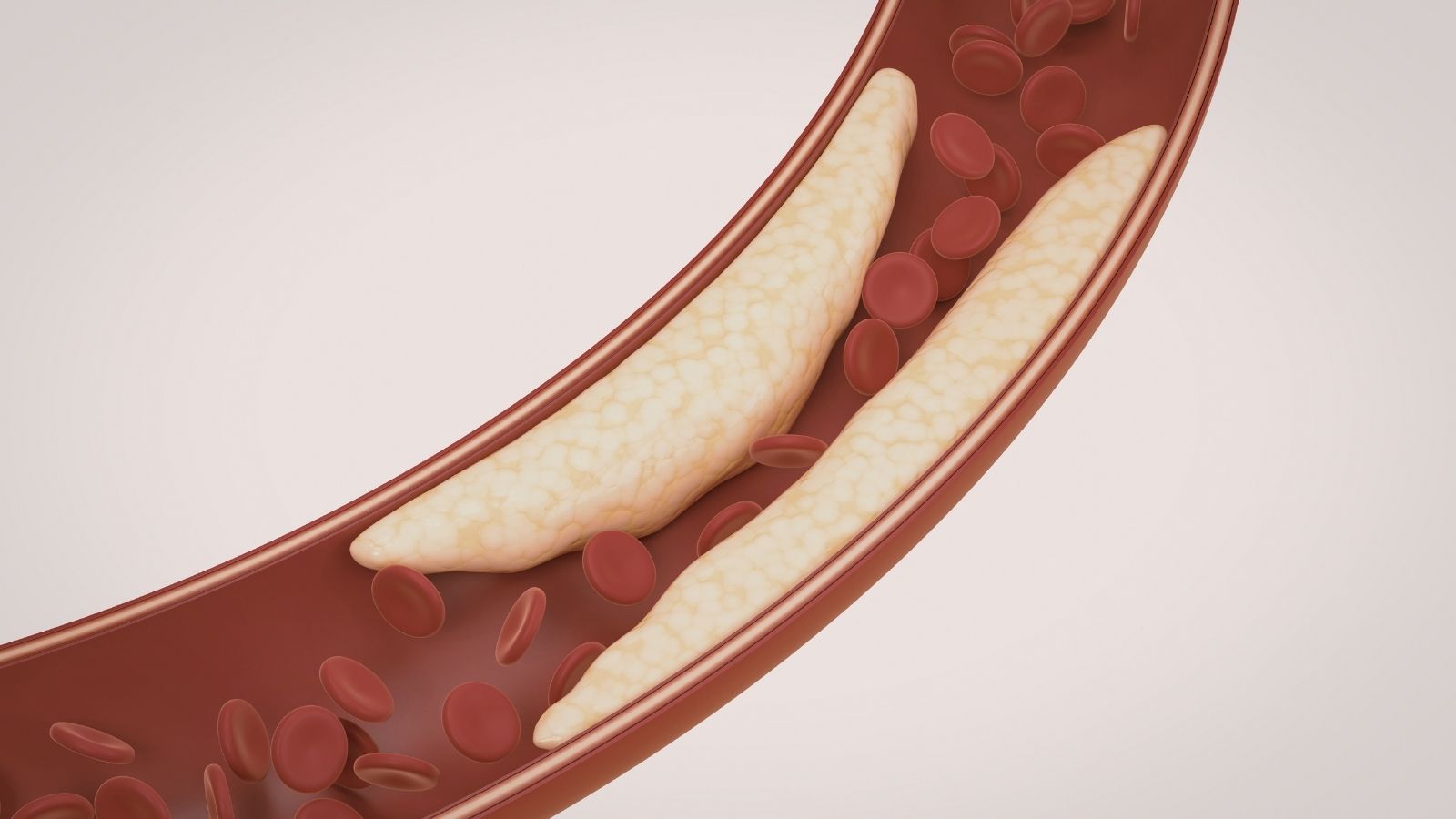
La malattia coronarica è la condizione in cui le arterie principali e secondarie che nutrono il cuore perdono elasticità nel tempo, si restringono o si ostruiscono completamente. Alla base dello sviluppo di questa malattia vi è un deterioramento strutturale estremamente complesso, chiamato in medicina aterosclerosi e conosciuto comunemente come indurimento delle arterie. L’aterosclerosi non è un semplice evento meccanico, come l’accumulo di grasso dentro una struttura a forma di tubo. Al contrario, è un processo infiammatorio cronico, subdolo e di lunga durata che inizia nello strato più interno dei vasi.
Quando le particelle di colesterolo cattivo che circolano nel sangue iniziano a infiltrarsi sotto la sottilissima membrana protettiva chiamata endotelio, che riveste la superficie interna dei vasi, il sistema immunitario percepisce questa situazione come una minaccia. Le cellule di difesa si dirigono immediatamente verso quest’area e cercano di eliminare le particelle di colesterolo. Tuttavia, come risultato di questa lotta, le cellule difensive si gonfiano, assumono una struttura schiumosa e restano intrappolate nella parete vascolare. A seguito di questo accumulo che continua per anni, persino per decenni, nella parete del vaso si formano strutture chiamate placche. Man mano che queste placche crescono, restringono progressivamente lo spazio attraverso cui scorre il sangue. Il muscolo cardiaco, a riposo, può tollerare questo restringimento e continuare a svolgere la propria funzione anche con un flusso sanguigno limitato. Tuttavia, quando la persona sale le scale, corre o vive un momento di intenso stress, la frequenza di lavoro del cuore aumenta e il cuore ha bisogno di molto più ossigeno. Quando il vaso ristretto non riesce a soddisfare questa maggiore richiesta di ossigeno e sangue, le cellule del muscolo cardiaco restano senza ossigeno e iniziano a lanciare segnali d’allarme.
Con quali fattori di rischio e cause fisiologiche si sviluppa la malattia coronarica?
Il processo di sviluppo della malattia di solito non dipende da una sola causa. La struttura vascolare viene danneggiata come risultato dell’interazione, nel corso degli anni, di molti fattori metabolici, genetici e ambientali. Questi fattori di rischio si dividono in due categorie principali: fattori che la persona non può modificare con i propri sforzi e fattori che possono essere controllati attraverso cambiamenti dello stile di vita.
Età avanzata, sesso maschile e presenza di malattie cardiache in giovane età nella famiglia sono i principali rischi congeniti e non modificabili. È noto che soprattutto le persone con parenti di primo grado che hanno avuto occlusioni vascolari in giovane età sono geneticamente molto più predisposte a questa malattia. Oltre a ciò, le abitudini scorrette della vita moderna e le malattie croniche danneggiano direttamente la struttura interna dei vasi. Per esempio, l’ipertensione danneggia la membrana interna protettiva del vaso attraverso lo stress meccanico generato dal sangue che colpisce continuamente la parete vascolare con alta pressione. Il diabete, invece, fa sì che le molecole di glucosio costantemente elevate nel sangue aderiscano alle cellule vascolari, compromettendone le normali funzioni e rendendo i vasi più fragili e calcificati. L’uso di prodotti del tabacco accelera incredibilmente il processo di formazione delle placche, aumentando la tendenza alla coagulazione nel sangue e avvelenando direttamente la superficie interna dei vasi.
I principali fattori di rischio coinvolti nello sviluppo della malattia sono:
- Età avanzata
- Predisposizione genetica
- Diabete
- Ipertensione
- Colesterolo alto
- Uso di sigarette
- Obesità
- Vita sedentaria
- Stress cronico
Quali sintomi manifesta il corpo negli individui che sviluppano la malattia coronarica?
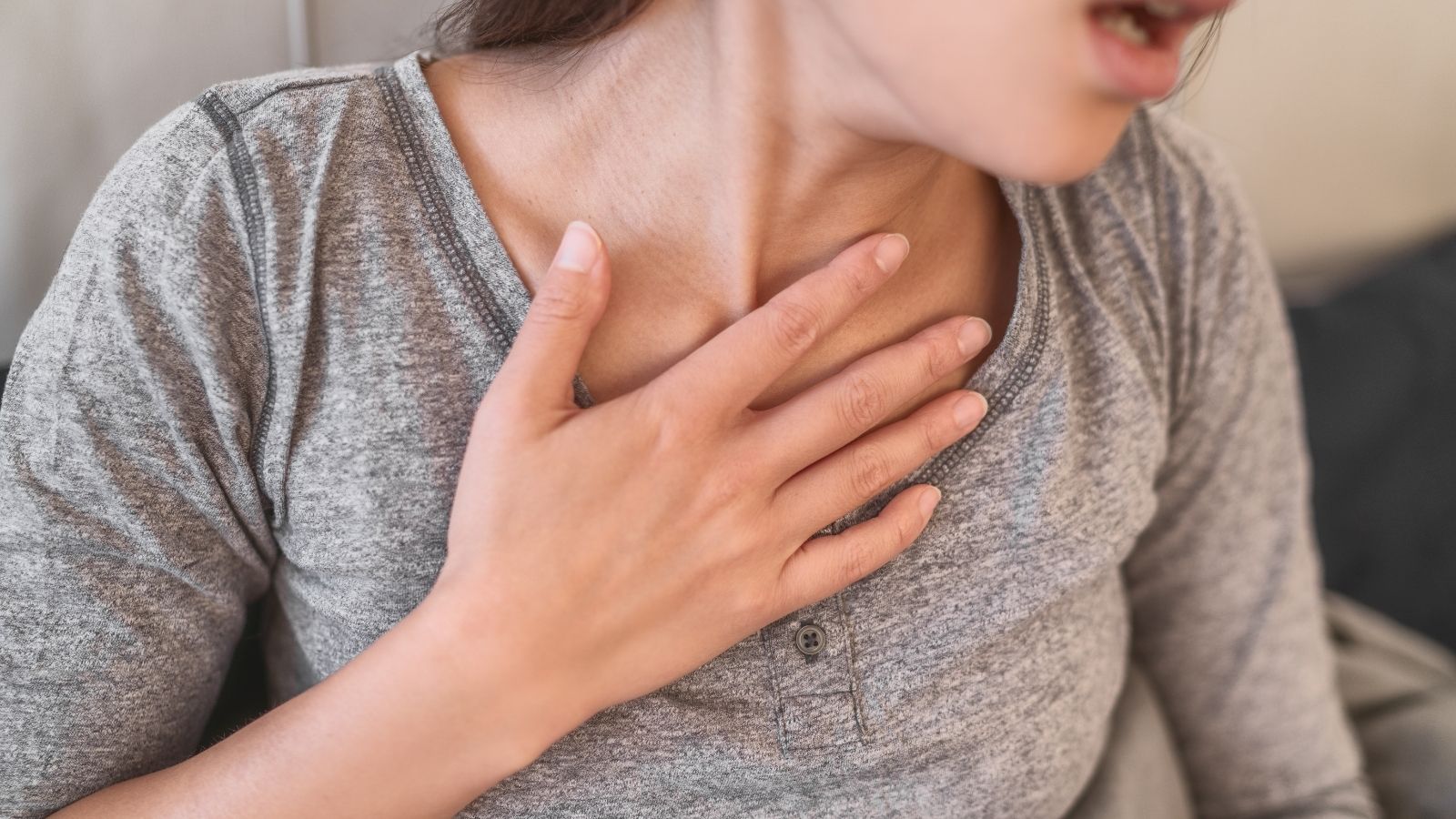
La malattia può manifestarsi con sintomi molto diversi a seconda della gravità del restringimento dei vasi e del fatto che l’occlusione si sviluppi improvvisamente o meno. Se il restringimento del vaso è aumentato gradualmente, il corpo di solito inizia a inviare segnali durante lo sforzo. In questa condizione, nota come dolore toracico stabile, la persona avverte una pressione molto evidente al centro del torace, dietro lo sterno, quando sale una salita, trasporta un peso o cammina contro un vento freddo. Questa sensazione non è generalmente come una puntura di ago, ma come un dolore sordo, come se una pietra pesante fosse appoggiata sul petto o come se la gabbia toracica fosse compressa. Quando il paziente si ferma e riposa, poiché il bisogno di ossigeno del cuore diminuisce, questi disturbi scompaiono completamente entro cinque-dieci minuti.
Tuttavia, se la struttura della placca all’interno del vaso si rompe o si lacera improvvisamente, la situazione raggiunge una dimensione molto più pericolosa. Quando la placca si lacera, le sostanze al suo interno entrano in contatto con il sangue e il corpo invia immediatamente in quella zona cellule della coagulazione, formando un tappo che ostruisce completamente il vaso. In questo quadro, chiamato infarto, il dolore non passa più con il riposo, non è legato allo sforzo e può essere così intenso da svegliare dal sonno. In quei minuti in cui le cellule restano completamente prive di ossigeno, i sintomi sono molto più intensi e spaventosi. Soprattutto nelle donne, negli anziani e nei pazienti diabetici, al posto del classico dolore toracico possono comparire anche sintomi nascosti come solo una stanchezza estrema o disturbi gastrici.
I principali sintomi più frequentemente vissuti dai pazienti sono:
- Dolore toracico
- Mancanza di respiro
- Palpitazioni
- Sudorazione fredda
- Nausea
- Capogiri
- Dolore che si irradia al braccio sinistro
- Intorpidimento della mandibola
- Sensazione di pressione al collo
- Stanchezza estrema
Quali metodi diagnostici vengono utilizzati negli individui con sospetto di malattia coronarica?
In una persona che si presenta in ospedale con dolore toracico o disturbi simili, per arrivare a una diagnosi corretta viene seguito un processo scientifico molto dettagliato e progressivo. L’obiettivo principale del medico è stabilire se i disturbi provengano davvero dal cuore e se si sia verificato un danno cardiaco. Il primo e più fondamentale passo è l’elettrocardiografia. Questo dispositivo registra su carta la mappa elettrica del cuore e fornisce i primi e più rapidi indizi sul fatto che il muscolo cardiaco riceva ossigeno a sufficienza. In situazioni di emergenza come l’infarto, l’elettrocardiografia permette una diagnosi salvavita in tempi rapidissimi.
Tuttavia, se nei vasi non vi è un’occlusione completa ma solo un restringimento parziale, l’elettrocardiografia eseguita a riposo può apparire del tutto normale. A questo punto entra in gioco il test da sforzo. Il paziente viene fatto camminare su un tapis roulant a un ritmo definito, aumentando artificialmente il carico di lavoro del cuore; durante questo processo, le onde elettriche cardiache vengono monitorate continuamente per verificare se compaia una condizione di carenza di ossigeno rimasta nascosta. L’ecocardiografia, invece, utilizza onde sonore per visualizzare in tempo reale sullo schermo le cavità del cuore, la forza di contrazione delle pareti e lo stato delle valvole. Grazie a questo dispositivo è possibile vedere chiaramente se una zona del muscolo cardiaco danneggiata da un’occlusione vascolare ha perso capacità contrattile. Quando necessario, vengono spesso utilizzati anche metodi di angiografia tomografica, che mappano in ambiente computerizzato e in tre dimensioni la calcificazione e le possibili stenosi all’interno dei vasi.
Come viene eseguita l’angiografia nella diagnosi definitiva della malattia coronarica?
Se, in seguito ai test preliminari, si sospetta una stenosi significativa nei vasi, si ricorre alla coronarografia, considerata il gold standard nella letteratura medica. Sebbene nella società la parola susciti molta preoccupazione, le moderne procedure angiografiche vengono eseguite in modo estremamente confortevole, rapido e sicuro. L’angiografia non è un intervento chirurgico aperto; non richiede anestesia generale, il torace del paziente non viene aperto e il paziente resta completamente sveglio durante tutta la procedura. Solo l’area di accesso viene anestetizzata con una piccola iniezione, eliminando completamente la sensazione di dolore.
Oggi questa procedura viene eseguita per lo più attraverso l’arteria radiale del polso, molto più piccola e sicura rispetto al vaso inguinale. Dopo aver anestetizzato il polso, all’interno del vaso vengono inseriti sottili tubi cavi, flessibili e di materiale plastico. Questi tubi vengono fatti avanzare delicatamente insieme al flusso sanguigno fino all’ingresso dei principali vasi del cuore. Attraverso i tubi viene iniettato nella rete vascolare uno speciale liquido visibile ai raggi X. Mentre questo liquido riempie in pochi secondi tutta la rete vascolare del cuore, il dispositivo acquisisce immagini in sequenza. Grazie a questa mappa dinamica visualizzata sullo schermo, la posizione, il numero e la gravità dei restringimenti nei vasi vengono identificati con precisione millimetrica. Le procedure angiografiche solo diagnostiche, che non richiedono alcun intervento, vengono completate mediamente in un tempo breve, come quindici minuti, e dopo le procedure eseguite dal polso i pazienti possono lasciare l’ospedale camminando entro poche ore e tornare alla vita quotidiana.
Di quali tecnologie avanzate di imaging ci si avvale nel decidere il trattamento della malattia coronarica?
Sebbene l’angiografia offra una mappa eccellente, a volte non è possibile capire solo guardando lo schermo se la stenosi osservata sia davvero abbastanza grave da lasciare il muscolo cardiaco senza ossigeno. Soprattutto nelle stenosi di grado intermedio, per evitare di posizionare inutilmente un materiale nel vaso o per non trascurare una stenosi che deve essere presa sul serio, è necessario esaminare l’interno del vaso a livello cellulare. In questa fase entrano in gioco sistemi di misurazione e imaging intravascolare ad alta tecnologia.
Nel metodo chiamato Riserva di Flusso Frazionale, un filo sottile come un capello, dotato all’estremità di un microsensore di pressione, viene fatto passare oltre la stenosi all’interno del vaso. Questo sensore misura la pressione del sangue prima e dopo il restringimento e mostra con un rapporto matematico quanto la stenosi ostacoli realmente il flusso sanguigno. Se non vi è un calo significativo della pressione, non è necessario intervenire su quella stenosi e il paziente può essere seguito con farmaci. Un’altra tecnologia straordinaria è l’ecografia intravascolare. Con un minuscolo dispositivo ecografico inviato all’interno del vaso, non si ottiene un’immagine del vaso dall’esterno, ma direttamente dall’interno, con una sezione trasversale a 360 gradi. In questo modo, la struttura della placca nella parete vascolare, il diametro reale del vaso e le dimensioni esatte del materiale da posizionare vengono calcolati con precisione perfetta. Tutte queste tecnologie portano al massimo livello il tasso di successo dell’intervento da eseguire.
Come vengono eseguite le applicazioni di stent e palloncino nel trattamento della malattia coronarica?
Se, in seguito all’angiografia e ai metodi di misurazione avanzati, si decide che il vaso deve essere aperto meccanicamente, si passa alla fase terapeutica nella stessa seduta o in modo programmato. Questo processo terapeutico viene generalmente chiamato intervento coronarico percutaneo. L’obiettivo del trattamento non è tanto eliminare la placca all’interno del vaso, quanto schiacciarla, allargare il lume vascolare e riportare il flusso sanguigno al suo corso normale.
La procedura inizia inviando nel vaso un filo guida molto sottile attraverso i cateteri angiografici. Questo filo attraversa con attenzione la zona ristretta e viene fissato oltre il vaso. Un palloncino molto piccolo, sgonfio, fatto avanzare su questo filo, viene posizionato esattamente al centro della stenosi e gonfiato con un’alta pressione applicata dall’esterno. Quando il palloncino si gonfia, schiaccia la placca contro la parete vascolare e dilata il vaso allargandolo. Tuttavia, quando il palloncino viene sgonfiato, la probabilità che il vaso si restringa di nuovo è elevata. Per impedirlo vengono utilizzati gli stent, strutture simili a un’impalcatura da costruzione o a un sottilissimo tubo metallico a rete. Lo stent, montato sul palloncino, viene gonfiato nella stessa zona e viene ben incorporato nella parete del vaso. La struttura a rete metallica impedisce in modo permanente il nuovo collasso del vaso. Nel giro di settimane, la superficie interna del vaso ricopre questo metallo con le proprie cellule, rendendo lo stent una parte naturale del corpo.
I tipi di stent scelti in base alla struttura del vaso sono:
- Stent medicati
- Stent metallici nudi
- Stent completamente riassorbibili
Con quali dispositivi speciali si risolve la malattia coronarica nei vasi avanzati e calcificati?
Nel mondo medico, non tutte le occlusioni vascolari sono uguali. In alcuni pazienti, poiché per anni non si avverte alcun sintomo, i vasi possono occludersi completamente e possono passare mesi, persino anni, dall’occlusione. In queste condizioni, chiamate occlusione cronica totale, l’interno del vaso è pieno di placche dure come cemento. I fili guida classici non riescono ad attraversare questo tessuto duro. In questi casi complessi si utilizzano fili con punte speciali completamente diverse e strategie molto più tecniche. A volte si cerca di aprire la zona ostruita da dietro avanzando in direzione opposta attraverso piccoli vasi collaterali provenienti dagli altri vasi sani del cuore. Questi interventi sono procedure avanzate, molto lunghe e richiedono grande pazienza ed esperienza.
Oltre a ciò, soprattutto negli anziani o nei diabetici, la parete vascolare può pietrificarsi a causa di un accumulo eccessivo di calcio. In questi vasi, l’uso di soli palloncini ad alta pressione può sia far scoppiare il palloncino sia causare la rottura del vaso. Non si può inserire uno stent in un vaso pietrificato; anche se lo si inserisce, poiché lo stent non riesce ad aprirsi completamente, si occlude di nuovo in brevissimo tempo. In scenari difficili come questi, si utilizzano speciali dispositivi di rasatura con punte ricoperte di polvere di diamante, che ruotano a una velocità incredibile, come centocinquantamila giri al minuto. Questo sottilissimo dispositivo simile a un trapano riduce le calcificazioni all’interno del vaso in particelle microscopiche di polvere e apre un canale liscio, consentendo il posizionamento perfetto dello stent.
A quali trattamenti farmacologici si ricorre dopo l’intervento per la malattia coronarica?
L’apertura del vaso con lo stent offre al paziente un sollievo immediato, termina la mancanza di ossigeno del cuore e la persona si sente di aver recuperato la salute. Tuttavia, questa riparazione meccanica non significa che la malattia sia completamente finita. Poiché l’aterosclerosi è un problema cellulare che interessa tutto il corpo, il trattamento farmacologico applicato dopo l’impianto dello stent ha un’importanza salvavita. Durante la fase in cui lo stent si integra con l’organismo, è obbligatorio utilizzare senza interruzione per mesi due diversi farmaci anticoagulanti/antiaggreganti, per impedire che il sangue coaguli sul metallo.
Inoltre, anche se il livello di colesterolo del paziente sembra ideale, vengono aggiunti al trattamento farmaci ipocolesterolemizzanti ad alta efficacia per stabilizzare le altre placche nella parete vascolare, asciugare l’infiammazione al loro interno e ridurre la placca. Anche i farmaci per il ritmo, che regolano la frequenza di lavoro del cuore e riducono al minimo il bisogno di ossigeno, facendo così riposare il cuore, hanno un ruolo molto prezioso nel processo di guarigione. Poiché mantenere la pressione arteriosa del paziente a livelli che non affatichino i vasi è fondamentale per prevenire l’ingrossamento del cuore e lo sviluppo di insufficienza cardiaca, anche specifici farmaci antipertensivi rientrano tra gli elementi indispensabili di questa prescrizione.
I principali gruppi di farmaci da utilizzare sono:
- Anticoagulanti/antiaggreganti
- Farmaci per abbassare il colesterolo
- Farmaci regolatori del ritmo
- Farmaci per la pressione
- Farmaci gastroprotettori
A cosa devono prestare attenzione nell’alimentazione le persone con malattia coronarica?
Il successo dei trattamenti medici e interventistici è direttamente collegato a come il paziente tratta il proprio corpo dopo la procedura. Uno dei modi più efficaci per proteggere la salute vascolare è modificare completamente e in modo permanente le abitudini alimentari. I grassi saturi di origine animale, i grassi trans e gli alimenti processati che favoriscono la formazione di placche all’interno dei vasi devono essere rimossi rapidamente dalla dieta. Al loro posto dovrebbe essere adottato uno stile alimentare di tipo mediterraneo, offerto dalla natura, che supporta la riparazione vascolare e possiede proprietà antinfiammatorie.
I cereali integrali, le verdure fresche e la frutta, estremamente ricchi di fibre, contribuiscono notevolmente alla regolazione dei valori del sangue riducendo l’assorbimento del colesterolo nell’intestino. I prodotti del mare e gli oli vegetali contenenti acidi grassi Omega-3, che preservano l’elasticità della membrana cellulare, devono essere necessariamente al centro della dieta. Il consumo di sale, uno dei nemici più subdoli che affaticano il cuore, deve essere fortemente limitato; per insaporire i piatti, al posto del sale, dovrebbero essere preferite spezie naturali. Inoltre, evitare assolutamente carboidrati semplici, dolci e prodotti a base di farina bianca, che aumentano rapidamente la glicemia e danneggiano la membrana interna dei vasi, è un passo critico per portare avanti con successo il processo terapeutico.
Gli alimenti che dovrebbero essere presenti in un’alimentazione amica del cuore sono:
- Olio extravergine d’oliva
- Salmone
- Mandorle crude
- Noci crude
- Fiocchi d’avena
- Spinaci
- Broccoli
- Semi di lino
- Tè verde
- Mela
- Aglio
Gli alimenti da evitare sono invece i seguenti.
- Margarina
- Prodotti di carne lavorata
- Fritture
- Bevande zuccherate
- Prodotti da forno
- Pane bianco
Cosa deve cambiare nello stile di vita per fermare la progressione della malattia coronarica?
Il completamento del trattamento e la chiave del successo duraturo sono nascosti nei cambiamenti radicali che il paziente apporterà al proprio stile di vita. Un corpo sedentario rallenta il metabolismo, peggiora la qualità della circolazione sanguigna e rende pigri i vasi. Per questo motivo è estremamente importante svolgere, con l’approvazione del medico, almeno centocinquanta minuti alla settimana di attività fisica regolare e di intensità moderata. Camminate a passo sostenuto, nuoto o esercizi leggeri in bicicletta aumentano la forza di pompaggio del cuore, stimolano la formazione di nuovi piccoli vasi e abbassano la pressione in modo naturale.
Oltre a ciò, anche la qualità del sonno e la gestione dello stress hanno effetti molto potenti sulla salute cardiaca. Lo stress intenso della vita quotidiana mantiene costantemente elevati nel corpo gli ormoni cortisolo e adrenalina, restringendo i vasi e affaticando il cuore. Imparare a gestire lo stress e dormire in modo sufficiente e profondo offre al corpo il tempo di cui ha bisogno per riparare durante la notte le cellule danneggiate. Abitudini come l’uso del tabacco, che invitano quasi direttamente all’infarto, devono invece essere interrotte immediatamente e senza scuse. Dal primo giorno in cui si smette di fumare, il corpo entra in un grande processo di riparazione e il rischio di coagulazione inizia rapidamente a diminuire.

Prof. Dr. Kadriye Orta Kılıçkesmez è una delle figure di spicco nel campo della cardiologia in Turchia. È nata il 24 gennaio 1974 a Tekirdağ. Dopo aver completato la sua formazione universitaria presso la Facoltà di Medicina Cerrahpaşa dell’Università di Istanbul, ha scelto la cardiologia come specializzazione e ha ricevuto la sua formazione specialistica presso l’Istituto di Cardiologia della stessa università. Nel 2015, incaricata dall’università, ha fondato la clinica di cardiologia e il laboratorio di angiografia dello Şişli Etfal. Divenuta professoressa nel 2017, Kadriye Kılıçkesmez ha fondato nel 2020 la clinica di cardiologia e il laboratorio di angiografia dell’Ospedale Prof. Dr. Cemil Taşçı e ha garantito che la clinica diventasse una clinica di formazione.