L’ipertensione è una condizione in cui la pressione esercitata dal sangue pompato dal cuore sulle pareti delle arterie rimane cronicamente e costantemente elevata. Tra i sintomi della pressione alta spiccano generalmente mal di testa pulsante che si irradia dalla nuca, epistassi improvvise, forte ronzio alle orecchie, capogiri, perdita di equilibrio, visione offuscata e mancanza di respiro avvertita durante lo sforzo. Questa pressione elevata, che sottopone continuamente a stress il sistema circolatorio, quando non viene controllata altera completamente l’elasticità dei vasi e rappresenta un processo fisiologico pericoloso che affatica tutti gli organi a livello cellulare. A causa del danno che provoca nella rete della circolazione sistemica del corpo, interpretare correttamente i segnali fisiologici inviati dall’organismo ha un’importanza vitale.
Che cosa significa dal punto di vista medico il concetto di ipertensione (pressione alta)?
La pressione sanguigna nasce dal complesso rapporto tra due elementi fondamentali. Il primo è la forza e la quantità con cui il cuore pompa il sangue, il secondo è la resistenza che i vasi oppongono a questo flusso sanguigno. L’avanzare dell’età, un’alimentazione non sana, lo stress o i fattori genetici possono causare alterazioni strutturali nelle pareti dei vasi. Quando i vasi perdono elasticità e si irrigidiscono, oppongono una resistenza maggiore al sangue inviato dal cuore. Più questa resistenza aumenta, più cresce anche la pressione interna.
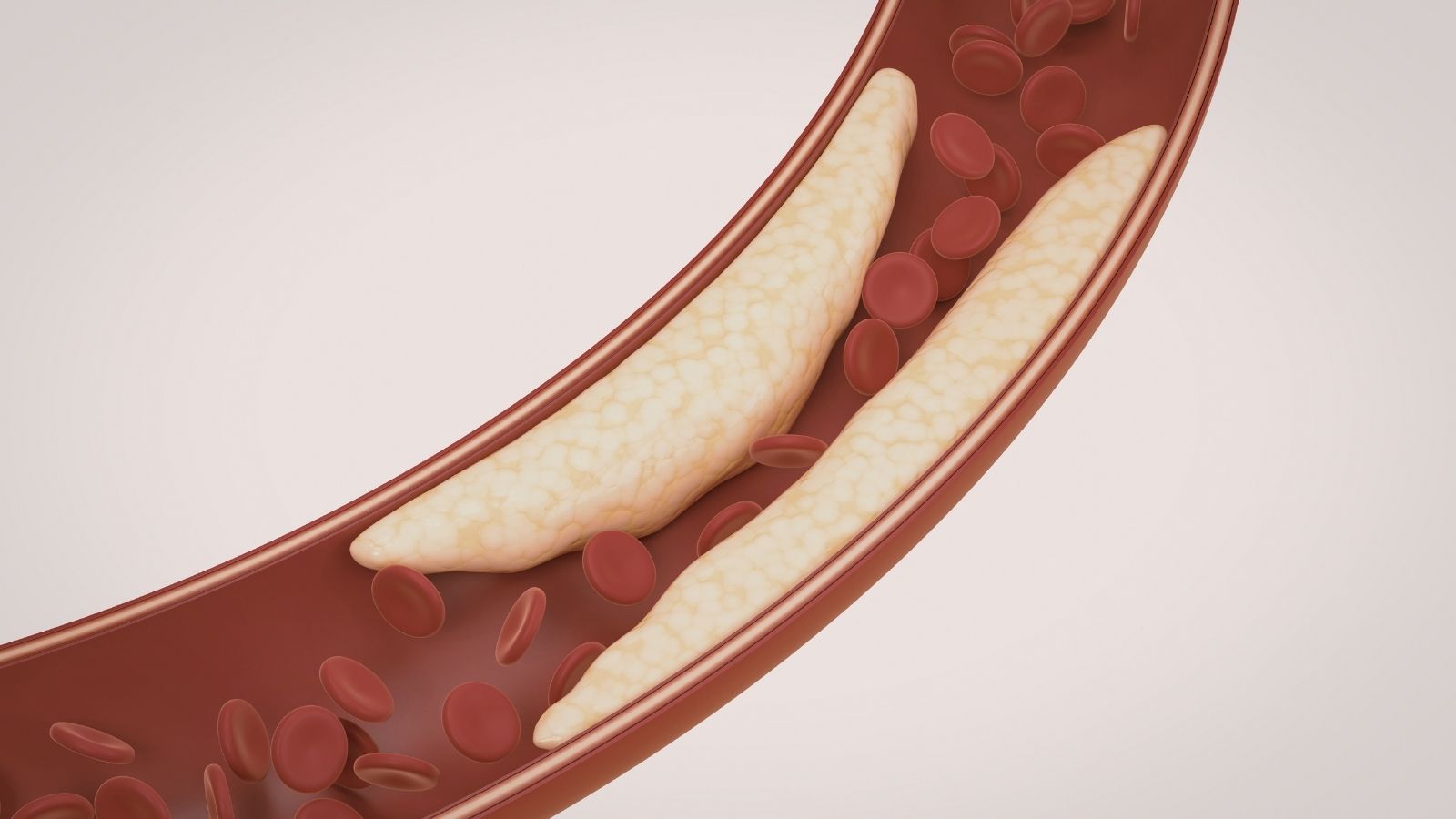
Quando la pressione resta costantemente alta, inizia a danneggiare quella superficie liscia che riveste l’interno dei vasi. Si formano crepe e lacerazioni microscopiche. Mentre il corpo cerca di riparare queste lesioni, sostanze come colesterolo e calcio si accumulano in queste zone, accelerando ulteriormente il quadro che chiamiamo aterosclerosi. Quindi l’ipertensione non è solo un valore numerico elevato, ma un processo dinamico e pericoloso che logora l’intero sistema vascolare.
Qual è il limite dell’ipertensione nei valori della pressione arteriosa?
Quando si misura la pressione, compaiono sempre due numeri diversi. La pressione massima (sistolica) è la pressione più alta che si forma nel momento in cui il cuore si contrae e spinge il sangue nei vasi. La pressione minima (diastolica) è invece la pressione di base che rimane nei vasi quando il cuore si rilassa e riposa tra due battiti.
In un adulto, se in misurazioni eseguite in condizioni standard e corrette la pressione massima risulta pari o superiore a 140 mmHg e la pressione minima pari o superiore a 90 mmHg, ciò è sufficiente per la diagnosi della malattia. Tuttavia la medicina moderna ritiene che la malattia debba essere fermata prima di arrivare a questi livelli. Per questo motivo, una pressione massima tra 120 e 139 e una pressione minima tra 70 e 89 vengono considerate “pressione arteriosa elevata”. Questi valori non significano ancora una malattia certa, ma indicano che i campanelli d’allarme hanno iniziato a suonare e rappresentano un segnale precoce estremamente prezioso del possibile sviluppo di ipertensione permanente nel prossimo futuro.
Quali metodi di misurazione vengono utilizzati nella diagnosi della pressione alta?
Il fatto che la pressione non resti sempre allo stesso livello può rendere più difficile il processo diagnostico. Lo stress, la stanchezza, la gioia o la tristezza portati dalla vita quotidiana possono causare oscillazioni momentanee della pressione arteriosa. Anche solo trovarsi in una struttura sanitaria, vedere un medico o un infermiere può creare tensione nel corpo e far salire la pressione. Questa condizione viene chiamata ipertensione da camice bianco. D’altra parte, valori pressori completamente normali in ospedale possono raggiungere livelli pericolosi nell’ambiente domestico o lavorativo stressante della persona. Questa condizione viene chiamata ipertensione mascherata.
Per evitare questi errori, i dispositivi chiamati Holter pressorio delle 24 ore sono molto preziosi. Questo dispositivo, indossato sul braccio per un’intera giornata, traccia la mappa della pressione del paziente durante tutte le attività, incluso il sonno. Solo con questo metodo si può capire con certezza se la pressione si abbassa durante il sonno notturno e se al mattino si verificano improvvisi rialzi. Anche le misurazioni regolari e corrette eseguite a casa sono indispensabili per monitorare l’andamento della terapia.
Perché l’ipertensione è una malattia che può restare silenziosa per anni?
Nel mondo medico l’ipertensione viene spesso definita “killer silenzioso”, e questa è una definizione estremamente appropriata. Anche se la pressione sanguigna raggiunge livelli pericolosi per i vasi, il corpo umano possiede una straordinaria capacità di adattamento. I vasi e gli organi cercano per un certo periodo di resistere e adattarsi a questa pressione aumentata. Il corpo inizia quasi ad accettare questa nuova pressione elevata come “normale”.
Proprio questo processo di adattamento permette alla malattia di progredire per anni in modo del tutto nascosto, senza dare alcun sintomo. La persona può sentirsi estremamente sana ed energica. Tuttavia, sullo sfondo di questo periodo silenzioso, l’alta pressione affatica il muscolo cardiaco, logora i vasi cerebrali, danneggia le unità filtranti dei reni e deteriora i sottili vasi del fondo dell’occhio. Spesso la malattia viene notata per la prima volta con complicanze molto evidenti e gravi come ictus, infarto o insufficienza renale, che compaiono come risultato di anni di usura. L’importanza del controllo regolare deriva proprio da questa progressione silenziosa.
Quali segnali invia il nostro corpo come sintomi della pressione alta?
Anche se la malattia spesso non dà sintomi, quando gli organi non riescono più a resistere alla pressione aumentata o quando la pressione sale improvvisamente a valori molto elevati, il corpo invia alcuni avvertimenti.
I principali sintomi a cui prestare attenzione sono:
- Mal di testa
- Sanguinamento dal naso
- Capogiri
- Sensazione di stordimento
Sono particolarmente tipici i mal di testa pulsanti che, al risveglio al mattino, iniziano dalla nuca e si irradiano verso la parte posteriore della testa, a volte fino alle tempie. La causa principale di questo dolore è la dilatazione dei vasi all’interno del cranio sotto alta pressione, che comprimono le reti nervose sensibili circostanti.
Le epistassi, invece, si verificano quando la sottilissima rete di vasi situata molto superficialmente all’interno del naso non riesce a sopportare l’aumento della pressione intravascolare e si rompe improvvisamente. Le perdite di sangue dal naso che iniziano senza una causa apparente devono sempre essere prese sul serio. Il peggioramento della qualità del flusso sanguigno diretto al cervello e le oscillazioni pressorie possono invece causare capogiri improvvisi, perdita di equilibrio e la sensazione di non poggiare saldamente a terra.
Quali sono i sintomi della pressione alta osservati negli occhi e nelle orecchie?
Gli occhi sono l’unico organo attraverso cui possiamo osservare dall’esterno, nel modo più trasparente e vivo, la rete vascolare del nostro corpo. Lo strato retinico situato nella parte posteriore dell’occhio è composto da milioni di cellule nervose che permettono la visione e dai capillari che le nutrono. L’ipertensione altera direttamente la struttura di questi capillari. Possono verificarsi perdite, piccole emorragie o edema nei vasi. Questa situazione può causare nel paziente visione offuscata, visione doppia o la sensazione di punti neri che fluttuano davanti agli occhi.
Il ronzio o il fruscio nelle orecchie è invece un problema molto più meccanico. Il sangue che scorre con alta pressione e velocità nelle grandi arterie che passano da entrambi i lati del collo ed entrano nel cranio si trasforma da flusso lineare in un flusso vorticoso e turbolento. Quel fischio e quel ronzio prodotti dall’acqua in pressione che passa attraverso un tubo stretto vengono riflessi direttamente al centro dell’udito dai vasi molto vicini all’orecchio interno. In particolare i ronzii pulsanti, sincronizzati con il battito cardiaco, possono essere un segno della pressione alta.
Come vengono influenzati cuore e polmoni in caso di pressione alta?
L’organo più affaticato dall’ipertensione è senza dubbio il cuore. Il cuore è un muscolo e deve pompare sangue contro un sistema vascolare resistente e ad alta pressione. Proprio come i muscoli delle braccia di una persona che solleva pesi crescono nel tempo, anche il muscolo cardiaco inizia a ispessirsi a causa di questo sforzo continuo ed eccessivo. Si verifica un evidente ingrandimento delle pareti della camera sinistra del cuore.
Tuttavia, questo tipo di ingrandimento del cuore non è una condizione sana. Il tessuto muscolare ispessito perde nel tempo elasticità e diventa rigido. Un cuore che non riesce a rilassarsi non può ricevere al suo interno una quantità sufficiente di sangue. Questo riduce l’efficienza di pompaggio del cuore. Il paziente percepisce questa condizione come improvvisa mancanza di respiro salendo le scale o compiendo un lieve sforzo, sensazione di pressione al torace o battito cardiaco irregolare e molto rapido (palpitazioni). Questi problemi respiratori e del ritmo sono le prove più evidenti che il cuore è ormai sotto sforzo.
Quali sono le differenze tra ipertensione essenziale e secondaria?
La grande maggioranza dei pazienti con pressione alta rientra nel gruppo dell’ipertensione primaria (essenziale), in cui la causa non può essere ricondotta a un singolo organo o a una singola malattia. In questo gruppo, la malattia è il risultato comune dell’eredità genetica, di anni di alimentazione errata, consumo eccessivo di sale, sedentarietà, stress e invecchiamento. Anche la soluzione consiste in cambiamenti dello stile di vita da mantenere per tutta la vita e nell’uso regolare di farmaci.
Tuttavia una piccola ma molto critica parte dei pazienti ipertesi rientra nel gruppo chiamato ipertensione secondaria. In questo gruppo esiste un problema concreto, anatomico o ormonale, che causa l’aumento della pressione. Ostruzioni dei vasi renali dovute a calcificazione, eccessiva attività delle ghiandole surrenali con produzione di ormoni o stenosi vascolari congenite possono far salire bruscamente la pressione. La caratteristica più importante di questo gruppo di pazienti è che, correggendo questo problema concreto sottostante con metodi interventistici o chirurgici, il paziente può avere la possibilità di liberarsi completamente dal problema della pressione alta.
Qual è l’effetto dei reni sulla pressione alta?
I reni sono, in un certo senso, uno dei centri di regolazione della pressione del corpo. Intorno ai reni si trova una rete di nervi simpatici estremamente fitta, in comunicazione continua con il cervello. Questo sistema nervoso è quello che gestisce la risposta “combatti o fuggi” nei momenti di pericolo. Se questa rete nervosa, per qualche motivo, si attiva eccessivamente e perde il controllo, iniziano ad arrivare continuamente segnali errati ai reni. Il rene, credendo che la pressione sanguigna del corpo sia scesa, lancia un allarme di pericolo.
Come conseguenza di questo falso allarme, i reni producono ormoni molto potenti che restringono rapidamente i vasi sanguigni e impediscono l’eliminazione di sale e acqua, facendoli accumulare all’interno del corpo. I vasi si restringono, il volume del sangue aumenta e, di conseguenza, la pressione sale a livelli pericolosi. Inoltre questa situazione si trasforma in un circolo vizioso. Quando c’è una stenosi fisica nel vaso renale, il rene, non ricevendo abbastanza sangue, attiva lo stesso meccanismo di difesa. La causa alla radice di molti problemi di pressione resistenti alla terapia farmacologica è proprio questa comunicazione errata tra reni e cervello o la stenosi meccanica del vaso renale.
Quali esami di imaging vengono utilizzati nella diagnosi della pressione alta?
Per individuare le cause sottostanti della pressione e rilevare il danno provocato agli organi, non basta misurare la pressione al braccio. Bisogna esaminare in dettaglio la mappa vascolare del paziente.
I principali metodi utilizzati sono:
- Ecografia Doppler
- Tomografia computerizzata
- Risonanza magnetica
- Angiografia renale
L’ecografia Doppler è un test di primo livello completamente indolore e privo di radiazioni, che misura con onde sonore la velocità e la direzione del flusso sanguigno nei vasi renali. La tomografia computerizzata e la risonanza magnetica, invece, con la somministrazione di speciali mezzi di contrasto, creano una mappa tridimensionale ad alta risoluzione di tutti i principali vasi del corpo. Calcificazioni o stenosi strutturali nei vasi vengono rilevate con precisione millimetrica. L’angiografia renale è il metodo più chiaro con cui si pone la diagnosi definitiva. Proprio come nell’angiografia cardiaca, si entra dall’inguine o dal braccio con un tubicino molto sottile, si visualizza direttamente l’interno dei vasi renali e si vede chiaramente la fonte del problema.
Che cosa significa ipertensione resistente quando i farmaci non funzionano?
Il trattamento della pressione richiede pazienza ed è un processo che procede gradualmente. I pazienti usano spesso insieme farmaci che agiscono con meccanismi diversi, come diuretici, vasodilatatori o farmaci che rallentano la frequenza cardiaca. Tuttavia, se un paziente non riesce ancora a ridurre i valori pressori al di sotto dei limiti target nonostante assuma tre o più farmaci antipertensivi diversi, uno dei quali deve essere necessariamente un diuretico, alle dosi massime e appropriate raccomandate dal medico, questa condizione viene chiamata “ipertensione resistente”.
L’ipertensione resistente è un quadro estremamente critico, in cui il rischio di ictus, infarto e improvvisa insufficienza renale è massimo. A questo punto non si tratta più di un problema metabolico superabile solo con i farmaci. I sistemi fisiologici di regolazione del corpo si sono bloccati. Proprio qui, invece di condannare il paziente a ingoiare manciate di farmaci, entrano in scena i moderni metodi interventistici che agiscono direttamente sulla fonte del problema, cioè sui vasi e sul sistema nervoso.
Come si esegue la procedura di denervazione renale nel trattamento dell’ipertensione resistente?
La denervazione renale è una procedura sviluppata per il trattamento dell’ipertensione ostinata resistente ai farmaci, con una logica estremamente semplice ma un effetto molto importante. L’obiettivo principale è calmare quella rete nervosa simpatica eccessivamente attiva tra rene e cervello, che invia segnali errati, di cui abbiamo parlato poco fa.
Questa procedura viene eseguita non in sala operatoria, ma in laboratori di angiografia appositamente attrezzati, e non è necessario addormentare il paziente. Completamente in anestesia locale, di solito si entra nel corpo attraverso l’arteria nella zona inguinale con un catetere molto flessibile e sottile. Il catetere viene fatto avanzare con attenzione fino all’interno dei vasi renali. Nella parte terminale del catetere si trovano piccoli elettrodi dotati di una tecnologia speciale.
Attraverso questi elettrodi, dall’interno verso l’esterno della parete del vaso, viene somministrata un’energia di calore a radiofrequenza molto controllata e lieve. Questo calore leggero silenzia le fibre nervose iperattive che passano subito all’esterno della parete vascolare e fanno salire la pressione. La procedura, applicata a entrambi i vasi renali, dura in media meno di un’ora. Con la sedazione dei nervi, la secrezione renale di ormoni che aumentano la pressione si interrompe nettamente. Dopo la procedura si ottengono riduzioni molto significative e durature dei valori pressori; molti pazienti hanno la possibilità di dimezzare il numero o la dose dei farmaci che utilizzano.
Che cos’è la procedura di stent per l’ipertensione causata dal vaso renale?
Se la causa della pressione alta non è un’eccessiva attività nervosa, ma una stenosi meccanica del principale vaso che porta sangue al rene dovuta a calcificazione o alterazione strutturale, anche il trattamento deve essere completamente meccanico. Un tubo ristretto e ostruito non può essere aperto versandoci dentro farmaci; bisogna allargarlo fisicamente.
Le procedure con palloncino e stent applicate nelle stenosi dei vasi renali (stenosi dell’arteria renale) sono molto simili a quelle eseguite per aprire le arterie cardiache durante un infarto. Anche in questo caso si entra dall’inguine e si raggiunge la zona ristretta del vaso renale. Prima un palloncino sgonfio viene gonfiato ad alta pressione esattamente al centro della stenosi, aprendo il passaggio del vaso. Poi, per impedire che questo passaggio riaperto si restringa e si chiuda di nuovo, viene posizionata in quella zona una gabbia metallica adatta al diametro del vaso, cioè uno “stent”. Nel momento in cui il vaso si apre e il flusso sanguigno diretto al rene torna normale, il rene si rilassa, proprio come un terreno assetato che riceve acqua. Interrompe immediatamente la secrezione degli ormoni di allarme e la pressione inizia rapidamente a normalizzarsi. La procedura è estremamente sicura e il paziente può tornare alla vita normale il giorno successivo.
Come funziona la terapia di attivazione baroriflessa simile a un pacemaker per l’ipertensione?
Un altro sistema straordinario che il nostro corpo usa per mantenere la pressione sotto controllo è rappresentato dai sensori di pressione presenti nelle principali arterie del collo (carotidi). Quando la pressione aumenta, questi sensori si tendono e inviano al cervello il comando: “la pressione è aumentata troppo, rilassa i vasi, rallenta il cuore”. Tuttavia, nell’ipertensione ostinata che dura da anni, questi sensori diventano insensibili e si indeboliscono.
La terapia di attivazione baroriflessa è una straordinaria soluzione tecnologica per riattivare questo sistema indebolito. Un piccolo dispositivo, proprio come un pacemaker, viene posizionato sotto la pelle, sotto la clavicola. Un sottile cavo che parte da questo dispositivo viene collegato alla zona del collo in cui si trovano quei sensori. Il dispositivo invia continuamente lievi segnali elettrici a questi sensori, trasmettendo al cervello il messaggio “la pressione è troppo alta”. Il cervello crede a questo stimolo artificiale e attiva immediatamente i meccanismi naturali del corpo per abbassare la pressione. I vasi si rilassano, il ritmo cardiaco si calma. Soprattutto nei pazienti con pressione ostinata che presentano anche insufficienza cardiaca, questo metodo alleggerisce in modo incredibile il carico del cuore e porta la pressione entro limiti sicuri.
Che cosa bisogna fare nelle crisi ipertensive con improvviso rialzo della pressione?
A volte la pressione, invece di progredire in modo subdolo, aumenta improvvisamente in maniera esplosiva. Le situazioni in cui la pressione arteriosa sale improvvisamente a 180 per la massima e 120 o più per la minima, accompagnata da dolore toracico insopportabile, mancanza di respiro, disturbi del linguaggio o sensazione di paralisi in un lato del corpo, vengono chiamate emergenze ipertensive.
Questa è una condizione vitale in cui anche i secondi sono importanti. L’alta pressione in quel momento sta quasi distruggendo gli organi. In una situazione del genere, il paziente deve essere portato immediatamente in un pronto soccorso completamente attrezzato. Cercare di gestire la situazione a casa con farmaci sublinguali non è altro che una perdita di tempo. In ospedale la pressione deve essere abbassata in modo controllato con potenti farmaci somministrati per via endovenosa, senza compromettere il flusso sanguigno agli organi. Se durante questa crisi si sono già verificati esiti catastrofici come un coagulo nel cervello o una lacerazione dell’aorta principale, gli interventi immediati come stent d’urgenza o rimozione del coagulo rappresentano i passaggi più importanti per salvare la vita e la qualità di vita del paziente.

Prof. Dr. Kadriye Orta Kılıçkesmez è una delle figure di spicco nel campo della cardiologia in Turchia. È nata il 24 gennaio 1974 a Tekirdağ. Dopo aver completato la sua formazione universitaria presso la Facoltà di Medicina Cerrahpaşa dell’Università di Istanbul, ha scelto la cardiologia come specializzazione e ha ricevuto la sua formazione specialistica presso l’Istituto di Cardiologia della stessa università. Nel 2015, incaricata dall’università, ha fondato la clinica di cardiologia e il laboratorio di angiografia dello Şişli Etfal. Divenuta professoressa nel 2017, Kadriye Kılıçkesmez ha fondato nel 2020 la clinica di cardiologia e il laboratorio di angiografia dell’Ospedale Prof. Dr. Cemil Taşçı e ha garantito che la clinica diventasse una clinica di formazione.