L’esame cardiaco è un controllo sanitario dettagliato che consente di diagnosticare in fase precoce possibili malattie cardiovascolari valutando la struttura muscolare del cuore, le funzioni valvolari, la rete vascolare e il ritmo di funzionamento. Questo processo inizia con l’attenta valutazione da parte del medico dei segnali generali del corpo e procede gradualmente con misurazioni tecnologiche determinate in base alle esigenze individuali. Questo metodo, applicato per individuare la causa principale di disturbi come pressione avvertita nella zona toracica, stanchezza inspiegabile o mancanza di respiro, mappa chiaramente la performance istantanea del cuore. Le valutazioni cardiologiche regolari sono il passo più vitale per preservare la qualità della vita e risolvere in sicurezza problemi che avanzano silenziosamente prima che raggiungano dimensioni pericolose.
Quali segnali ci dà il nostro corpo prima dell’esame cardiaco?
Quando il cuore inizia ad avere problemi, di solito non rimane silenzioso; invia una richiesta di aiuto attraverso diverse parti del corpo. Il processo di valutazione inizia dal primo secondo in cui la persona entra. Il ritmo del cammino, se il respiro basta mentre parla o l’espressione generale di stanchezza sul volto raccontano in realtà molte cose. Quando il sangue nel nostro corpo non riesce a trasportare ossigeno sufficiente ai tessuti, può verificarsi un cambiamento di colore bluastro della pelle, soprattutto sulle labbra e sulla punta delle dita. Questa condizione si chiama cianosi ed è un indicatore molto chiaro della diminuzione del livello di ossigeno.
Inoltre, quando il cuore non riesce a pompare il sangue con sufficiente forza, il liquido inizia ad accumularsi nelle parti inferiori del corpo. A seguito di questo accumulo, soprattutto con l’effetto della gravità, si formano gonfiori visibili alle caviglie e alle gambe. Questa condizione, chiamata edema, può indicare un indebolimento della forza di pompaggio del cuore. Inoltre, piccoli depositi giallastri di grasso che compaiono intorno alle palpebre possono essere un indizio di una quantità molto elevata di colesterolo circolante nel sangue. Alcuni segnali di avvertimento fondamentali osservabili sono:
- Dolore toracico
- Palpitazioni
- Mancanza di respiro
- Facile affaticamento
- Gonfiore alle gambe
- Colorazione violacea delle labbra
Perché i valori di pressione arteriosa e polso sono importanti durante l’esame cardiaco?
Per capire se una macchina funziona correttamente, bisogna guardare gli indicatori di pressione. Nel corpo umano questi indicatori sono la pressione arteriosa e il polso. La pressione arteriosa esprime la pressione interna creata dal cuore mentre pompa il sangue nei vasi. Quando questa pressione è costantemente alta, nel tempo danneggia la superficie interna del sistema di tubi, cioè dei vasi. Quando la misurazione della pressione viene eseguita su entrambe le braccia, le differenze di pressione tra le braccia possono rivelare precocemente una possibile dilatazione o ostruzione nei vasi principali.
Il polso invece mostra quante volte il cuore batte al minuto e se questi battiti sono regolari. Quei battiti ritmici percepiti quando si tocca leggermente il vaso con la punta delle dita sono uno dei riflessi più fondamentali dello stato di salute del cuore. La pienezza dei vasi e la velocità del ritmo contengono informazioni molto importanti. I principali punti del corpo in cui si controlla il polso sono:
- Collo
- Polso
- Inguine
- Dorso del piede
Che cosa ci dice lo stetoscopio per l’esame cardiaco?
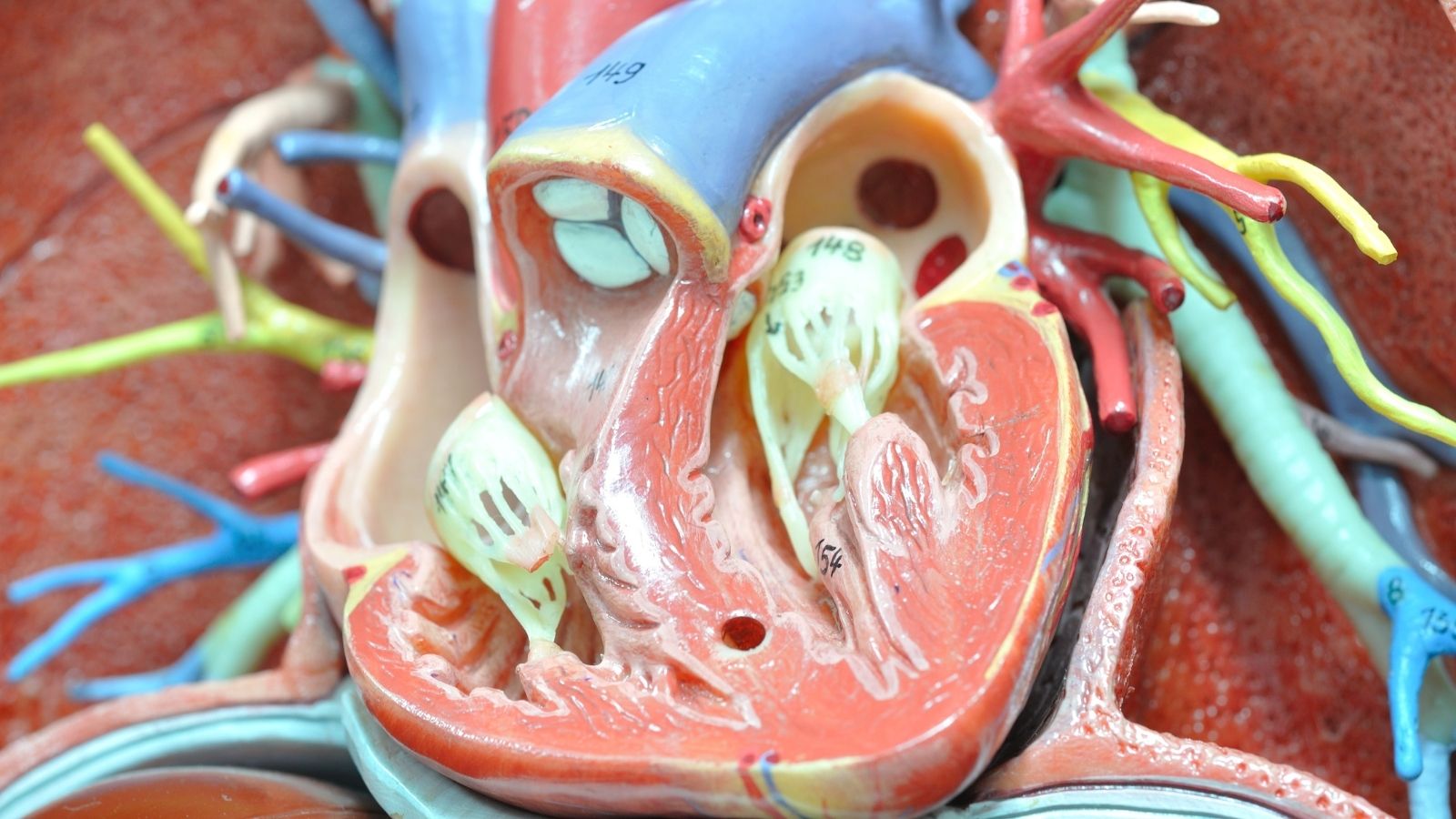
Lo stetoscopio, uno dei simboli più noti e classici della medicina, è un ponte che porta all’esterno i suoni provenienti dall’interno del cuore. In un cuore normale e sano, i suoni di apertura e chiusura delle valvole si sentono in modo molto chiaro e ritmico come un “lub-dub”. Questi suoni indicano che le porte che regolano il flusso del sangue tra le camere funzionano correttamente.
Tuttavia, a volte queste porte si calcificano, si restringono o non si chiudono, iniziando a far rifluire il sangue all’indietro. Quando il sangue passa con difficoltà attraverso queste porte difettose o aree ristrette, crea una turbolenza. Questa condizione, simile al fruscio dell’acqua che passa attraverso un tubo stretto, è chiamata “soffio”. La presenza di un soffio indica direttamente un problema meccanico nella struttura interna del cuore. La zona in cui il suono viene udito e la sua intensità rivelano con grande accuratezza quale valvola sia coinvolta. Le principali valvole ascoltate nel cuore umano sono:
- Valvola aortica
- Valvola mitrale
- Valvola tricuspide
- Valvola polmonare
Come funzionano ECG e Holter ritmico nella fase dell’esame cardiaco?
Ciò che consente al cuore di contrarsi sono le piccole correnti elettriche che esso produce al suo interno. L’elettrocardiografia, comunemente nota come ECG, registra queste correnti elettriche sotto forma di onde su carta tramite piccoli elettrodi posizionati sul torace, sulle braccia e sulle gambe. L’esecuzione dell’ECG dura solo pochi secondi, è completamente indolore e mostra immediatamente se il muscolo cardiaco riceve ossigeno sufficiente o se è presente un disturbo del ritmo.
Per rilevare queste irregolarità che compaiono e scompaiono improvvisamente nel tempo, possono essere utilizzati dispositivi chiamati Holter ritmico. Questo dispositivo, grande quanto un telefono cellulare, rimane sulla persona per ventiquattro o quarantotto ore e registra in memoria ogni singolo battito del cuore. Successivamente queste registrazioni vengono analizzate al computer per determinare a che ora del giorno si è verificato e quale tipo di disturbo del ritmo.
Che cos’è l’ecocardiografia (ecografia cardiaca) nell’ambito dell’esame cardiaco?
Quando è necessario trasformare i suoni uditi con lo stetoscopio e le onde elettriche dell’ECG in dati visivi, si utilizza l’ecocardiografia, cioè l’ecografia cardiaca. Questo metodo funziona completamente con onde sonore, non contiene alcuna radiazione ed è estremamente sicuro. Le onde sonore inviate attraverso la gabbia toracica colpiscono le pareti, le valvole e le camere del cuore e tornano indietro. Questi ritorni creano sullo schermo un’immagine video in movimento.
Grazie a queste immagini in movimento, la forza di contrazione del cuore viene misurata chiaramente. Se una zona del cuore si contrae in modo più debole rispetto alle altre, questa situazione fa sospettare che possa esserci un’ostruzione nel vaso che nutre quella zona. A volte, a causa della struttura della gabbia toracica o per vedere più chiaramente le parti più posteriori del cuore, si può far scendere attraverso l’esofago un sottile tubo per ottenere immagini molto più ravvicinate e ad alta risoluzione. Soprattutto nei casi in cui si deve intervenire sulle valvole cardiache senza chirurgia, queste immagini dettagliate fungono da guida vitale.
A chi viene eseguita l’angiografia virtuale dopo l’esame cardiaco?
Negli individui che non hanno un tipico dolore toracico ma presentano fattori di rischio molto elevati, invece di eseguire una coronarografia classica, si può preferire un test di screening più semplice. L’Angio-TC coronarica, nota comunemente come angiografia virtuale, è un metodo utilizzabile in questi casi. Viene somministrato soltanto un liquido colorato attraverso un normale accesso venoso del braccio e, con l’aiuto di avanzati dispositivi di tomografia, in pochi secondi viene ottenuta una mappa tridimensionale del cuore.
Questo metodo, oltre a mostrare se nei vasi è presente un’ostruzione strutturale, calcola anche la quantità di calcificazione nelle pareti vascolari. Il punteggio di calcificazione è un dato molto prezioso per prevedere il rischio futuro della persona di sviluppare una malattia coronarica. Se dal risultato dell’angiografia virtuale si vede che i vasi sono completamente aperti, il paziente viene mandato a casa in sicurezza; se viene rilevata una condizione sospetta, si passa a procedure più avanzate.
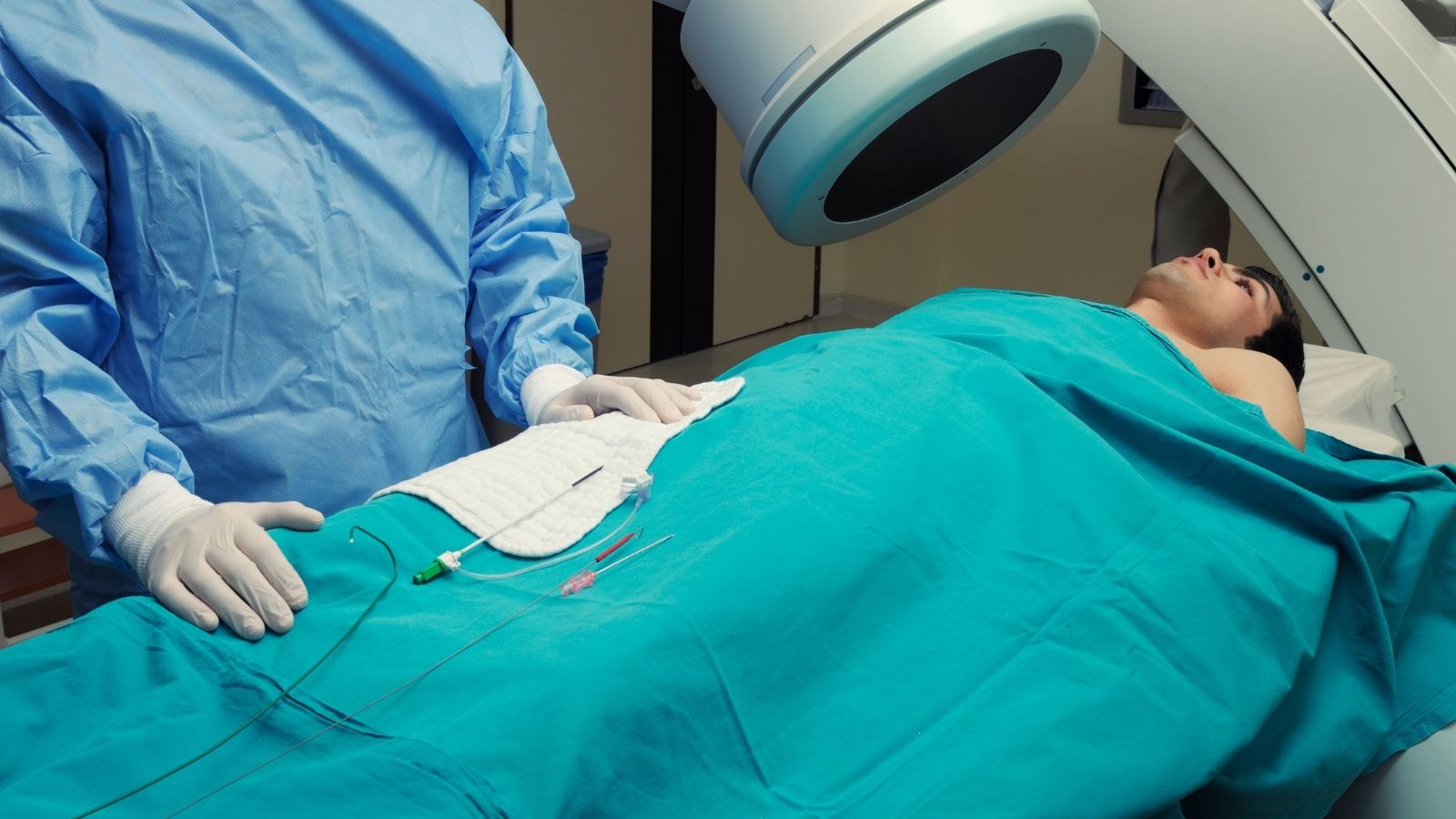
Come si esegue la coronarografia tra le procedure di cardiologia interventistica?
Se i test eseguiti dall’esterno indicano una grave ostruzione nei vasi, si passa alla coronarografia, che è la fase più definitiva e chiara della diagnosi. Questa procedura non è un intervento chirurgico; non richiede anestesia generale e il paziente rimane completamente sveglio durante tutta la procedura. Solo la zona di ingresso viene anestetizzata con anestesia locale. Negli anni passati questa procedura veniva eseguita solo attraverso l’arteria dell’inguine. Tuttavia oggi, per aumentare il comfort del paziente e ridurre al minimo il rischio di sanguinamento, si preferisce spesso l’arteria del polso.
Attraverso il piccolo vaso del polso vengono introdotti tubi di plastica molto sottili, flessibili e cavi. Poiché l’interno dei vasi non possiede nervi del dolore, la persona non percepisce l’avanzamento di questi tubi. Quando la punta dei tubi raggiunge l’inizio dei vasi coronarici che nutrono il cuore, all’interno viene somministrato uno speciale liquido colorato chiamato contrasto. Questo liquido permette di visualizzare l’interno dei vasi sotto il dispositivo a raggi X come un ramo d’albero in bianco e nero. Se nel flusso del sangue c’è un’interruzione, un restringimento o un’ostruzione completa, questa situazione appare sullo schermo in pochi secondi in modo dettagliato.
Perché durante la cardiologia interventistica sono necessarie tecnologie avanzate di imaging?
A prima vista un restringimento nel vaso può sembrare molto grave, ma a volte questo restringimento non influisce poi così tanto sul flusso sanguigno. Oppure, al contrario, una placca calcifica che dall’esterno sembra innocua può in realtà minacciare gravemente il vaso. Per evitare di inserire inutilmente uno stent metallico o per rivelare pericoli nascosti, è necessario entrare direttamente nel vaso ed effettuare misurazioni molto più sensibili.
Per questo vengono utilizzati dispositivi speciali sottili come un capello. I sistemi che misurano la pressione del sangue prima e dopo il restringimento all’interno del vaso decidono con certezza matematica se quel restringimento debba davvero essere trattato o meno. Inoltre, grazie a minuscole telecamere ecografiche inviate all’interno del vaso, la struttura della parete vascolare viene esaminata millimetro per millimetro. Grazie a queste analisi microscopiche si comprende il contenuto della placca che ostruisce il vaso. All’interno delle placche si trovano generalmente le seguenti sostanze:
- Calcio
- Colesterolo
- Cellule del tessuto connettivo
Come funzionano il trattamento con stent e palloncino nelle applicazioni di cardiologia interventistica?
Se durante l’angiografia viene rilevato in una zona del vaso un restringimento grave che mette a rischio il flusso sanguigno, si passa contemporaneamente alla fase di trattamento. Il metodo più comune utilizzato per allargare dall’interno il tubo ristretto è l’applicazione di palloncino e stent. Prima un palloncino sottile e lungo, sgonfio, viene fatto avanzare fino al punto del restringimento. Quando raggiunge il punto corretto, il palloncino viene gonfiato ad alta pressione. Questo movimento di gonfiaggio schiaccia verso la parete del vaso la massa di calcio e grasso che ostruisce il vaso e si apre un tunnel attraverso cui il sangue può passare.
Tuttavia i vasi hanno una struttura elastica e, quando vengono aperti solo con il palloncino, poco dopo tendono a collassare verso l’interno e a restringersi di nuovo. Per impedirlo, nella zona aperta con il palloncino vengono posizionate speciali gabbie metalliche progettate, chiamate stent. Lo stent sostiene dall’interno la parete del vaso come un’impalcatura e ne assicura il mantenimento aperto. Gli stent utilizzati oggi sono medicati; cioè rilasciano lentamente farmaco dalla loro superficie impedendo al corpo di percepire quel metallo come corpo estraneo e di ricoprirlo nuovamente con tessuto. A volte il calcio è talmente duro che non può essere schiacciato con il palloncino. In questi casi, il calcio viene frantumato e ridotto in polvere con microscopici trapani e, dopo la pulizia del vaso, viene posizionato lo stent. I principali materiali utilizzati nella produzione degli stent sono:
- Titanio
- Acciaio inossidabile
- Cobalto
- Cromo
È possibile la sostituzione della valvola cardiaca senza chirurgia (TAVI) con la cardiologia interventistica?
La valvola aortica è l’ultima e più grande porta da cui il sangue ossigenato esce dal cuore per distribuirsi al corpo. Con l’avanzare dell’età questa valvola si usura, si calcifica e non riesce più ad aprirsi e chiudersi comodamente come una porta. In passato, per sostituire questa valvola, l’unica soluzione erano difficili interventi a cuore aperto in cui la gabbia toracica veniva completamente incisa e aperta. Per le persone in età avanzata o con altre malattie il rischio di questo intervento era molto alto e purtroppo molti pazienti rimanevano senza trattamento.
Il metodo TAVI, uno degli sviluppi più straordinari offerti dalla tecnologia, ha cambiato completamente questa situazione. Ora, senza aprire affatto la gabbia toracica, si entra attraverso il vaso dell’inguine proprio come in un’angiografia. Una nuova valvola fatta di materiale biologico, piegata sulla punta di un catetere dello spessore di una penna, viene posizionata. Questa valvola viene fatta avanzare fino al cuore e si apre come un ombrello esattamente al centro della vecchia valvola calcificata. Quando la nuova valvola si apre, spinge la vecchia valvola verso le pareti e in pochi secondi ne assume la funzione. Il recupero dopo la procedura è incredibilmente rapido e i pazienti possono tornare a casa nel giro di pochi giorni respirando comodamente.
A chi si applica il clipping della valvola mitrale (MitraClip) con cardiologia interventistica?
Sul lato sinistro del cuore esiste un sistema a doppia porta che regola il flusso sanguigno tra atrio e ventricolo; questa è chiamata valvola mitrale. Quando questa valvola non riesce a chiudersi, ogni volta che il cuore si contrae una parte del sangue, invece di andare avanti, refluisce all’indietro verso i polmoni. Questa condizione nel tempo causa accumulo di liquidi nei polmoni e grave mancanza di respiro.
Per questi pazienti, anche loro ad alto rischio chirurgico, è stato sviluppato un metodo eccellente chiamato MitraClip. In questo metodo si entra dalla vena dell’inguine. Con un dispositivo speciale, una piccola clip a forma di molletta viene posizionata al centro di quei due lembi valvolari che non riescono a chiudersi completamente e causano rigurgito. La molletta fissa questi due lembi l’uno all’altro al centro come una graffetta. Così, mentre il flusso sanguigno continua dai lati, il grande rigurgito centrale viene fermato. La qualità di vita dei pazienti aumenta rapidamente e i tassi di ricovero si riducono in larga misura.
Che cos’è l’ablazione nella cardiologia interventistica e nel trattamento dei disturbi del ritmo?
Il sistema elettrico del cuore a volte inizia a produrre da solo segnali errati senza alcun intervento esterno. Il cuore, che normalmente funziona ritmicamente, a causa di questi cortocircuiti inizia improvvisamente a battere molto velocemente oppure il ritmo diventa completamente irregolare. Questa condizione causa palpitazioni intense che riducono la qualità della vita della persona.
In queste situazioni, effettuando uno studio elettrofisiologico, vengono inviati fili speciali all’interno del cuore e con la punta di questi fili viene tracciata la mappa elettrica delle pareti interne del cuore. Con l’energia erogata dalla punta del catetere, questa piccola area viene resa inattiva riscaldandola e bruciandola con onde radio oppure congelandola con gas speciali. Questa procedura si chiama ablazione. Poiché la zona problematica viene eliminata, l’impianto elettrico del cuore torna alle impostazioni normali e il disturbo del ritmo viene trattato in modo permanente.
A cosa bisogna prestare attenzione dopo le procedure di cardiologia interventistica?
Poiché le procedure moderne non creano grandi incisioni nel corpo, i pazienti si alzano molto rapidamente, ma questo rapido processo di guarigione non deve essere ingannevole. La durata nel tempo di una procedura riuscita dipende direttamente da quanto bene la persona si prende cura della propria salute dopo la procedura. Affinché uno stent appena impiantato si integri completamente con il corpo e non si riempia di coaguli, è indispensabile assumere i farmaci anticoagulanti prescritti senza saltarli assolutamente, facendo attenzione persino all’orario.
Inoltre, il liquido colorato utilizzato durante la procedura per rendere visibili i vasi viene filtrato dai reni ed eliminato dal corpo. Per permettere ai reni di svolgere facilmente questo compito, è molto importante bere molta acqua nei giorni successivi alla procedura. Una lieve durezza o un piccolo livido nella zona del polso o dell’inguine in cui è stata eseguita la procedura è normale, ma se compare un gonfiore che aumenta improvvisamente o un dolore intenso bisogna rivolgersi subito all’ospedale. Il vero trattamento è il nuovo stile di vita che inizia quando si esce dall’ospedale. Per mantenere il corpo forte nella lotta contro la malattia, è necessario apportare cambiamenti radicali allo stile di vita. Le abitudini fondamentali da integrare nella vita per proteggere una struttura vascolare sana e sostenere il successo della procedura possono essere elencate così:
- Smettere di fumare
- Dieta mediterranea
- Camminata regolare
- Gestione dello stress
- Controllo del peso
- Trattamento di malattie come ipertensione, diabete

Prof. Dr. Kadriye Orta Kılıçkesmez è una delle figure di spicco nel campo della cardiologia in Turchia. È nata il 24 gennaio 1974 a Tekirdağ. Dopo aver completato la sua formazione universitaria presso la Facoltà di Medicina Cerrahpaşa dell’Università di Istanbul, ha scelto la cardiologia come specializzazione e ha ricevuto la sua formazione specialistica presso l’Istituto di Cardiologia della stessa università. Nel 2015, incaricata dall’università, ha fondato la clinica di cardiologia e il laboratorio di angiografia dello Şişli Etfal. Divenuta professoressa nel 2017, Kadriye Kılıçkesmez ha fondato nel 2020 la clinica di cardiologia e il laboratorio di angiografia dell’Ospedale Prof. Dr. Cemil Taşçı e ha garantito che la clinica diventasse una clinica di formazione.