L’examen cardiaque est un bilan de santé détaillé qui permet de diagnostiquer à un stade précoce d’éventuelles maladies cardiovasculaires en évaluant la structure musculaire du cœur, les fonctions des valves, le réseau vasculaire et le rythme de fonctionnement. Ce processus commence par l’examen attentif des signaux généraux du corps par le médecin et progresse étape par étape grâce à des mesures technologiques déterminées selon les besoins personnalisés. Cette méthode, utilisée pour trouver la source principale de plaintes telles qu’une pression ressentie dans la région thoracique, une fatigue inexpliquée ou un essoufflement, cartographie clairement la performance instantanée du cœur. Les évaluations cardiologiques régulières constituent l’étape la plus vitale pour préserver la qualité de vie et résoudre en toute sécurité les problèmes qui progressent silencieusement avant qu’ils n’atteignent des dimensions dangereuses.
Quels signaux notre corps nous donne-t-il avant l’examen cardiaque ?
Lorsque le cœur commence à avoir un problème, il ne reste généralement pas silencieux ; il appelle à l’aide par l’intermédiaire de différentes parties du corps. Le processus d’évaluation commence dès la première seconde où la personne entre. Le rythme de marche de la personne, le fait que son souffle suffise ou non lorsqu’elle parle, ou l’expression générale de fatigue sur son visage en disent en réalité beaucoup. Lorsque le sang de notre corps ne peut pas transporter suffisamment d’oxygène vers les tissus, une coloration bleuâtre peut apparaître au niveau de la peau, surtout des lèvres et du bout des doigts. Cette situation est appelée cyanose et constitue un signe très clair de baisse du niveau d’oxygène.
Par ailleurs, lorsque le cœur ne peut pas pomper le sang avec suffisamment de force, le liquide commence à stagner dans les parties inférieures du corps. À la suite de cette stagnation, notamment sous l’effet de la gravité, des gonflements visibles apparaissent au niveau des chevilles et des jambes. Cette situation, appelée œdème, peut indiquer un affaiblissement de la force de pompage du cœur. De plus, de petites formations graisseuses jaunâtres apparaissant autour des paupières peuvent être un indice d’un taux très élevé de cholestérol circulant dans le sang. Certains signaux d’alerte fondamentaux pouvant être observés sont les suivants :
- Douleur thoracique
- Palpitations
- Essoufflement
- Fatigue rapide
- Gonflement des jambes
- Coloration violacée des lèvres
Pourquoi les valeurs de tension artérielle et de pouls sont-elles importantes lors d’un examen cardiaque ?
Pour comprendre si une machine fonctionne correctement, il faut regarder ses indicateurs de pression. Dans le corps humain, ces indicateurs sont la tension artérielle et le pouls. La tension artérielle exprime la pression interne créée par le cœur lorsqu’il pompe le sang dans les vaisseaux. Lorsque cette pression est constamment élevée, elle endommage avec le temps la surface interne du système de tuyauterie, c’est-à-dire des vaisseaux. Lorsque la mesure de la tension est effectuée aux deux bras, les différences de pression entre les bras peuvent révéler précocement une éventuelle dilatation ou obstruction des gros vaisseaux.
Le pouls indique combien de fois le cœur bat par minute et si ces battements sont réguliers. Les battements rythmiques ressentis lorsque l’on touche légèrement une artère avec le bout des doigts sont l’un des reflets les plus fondamentaux de l’état de santé du cœur. La plénitude des artères et la vitesse du rythme contiennent des informations très importantes. Les principaux points du corps où le pouls est contrôlé sont les suivants :
- Cou
- Poignet
- Aine
- Dos du pied
Que nous dit le stéthoscope lors d’un examen cardiaque ?
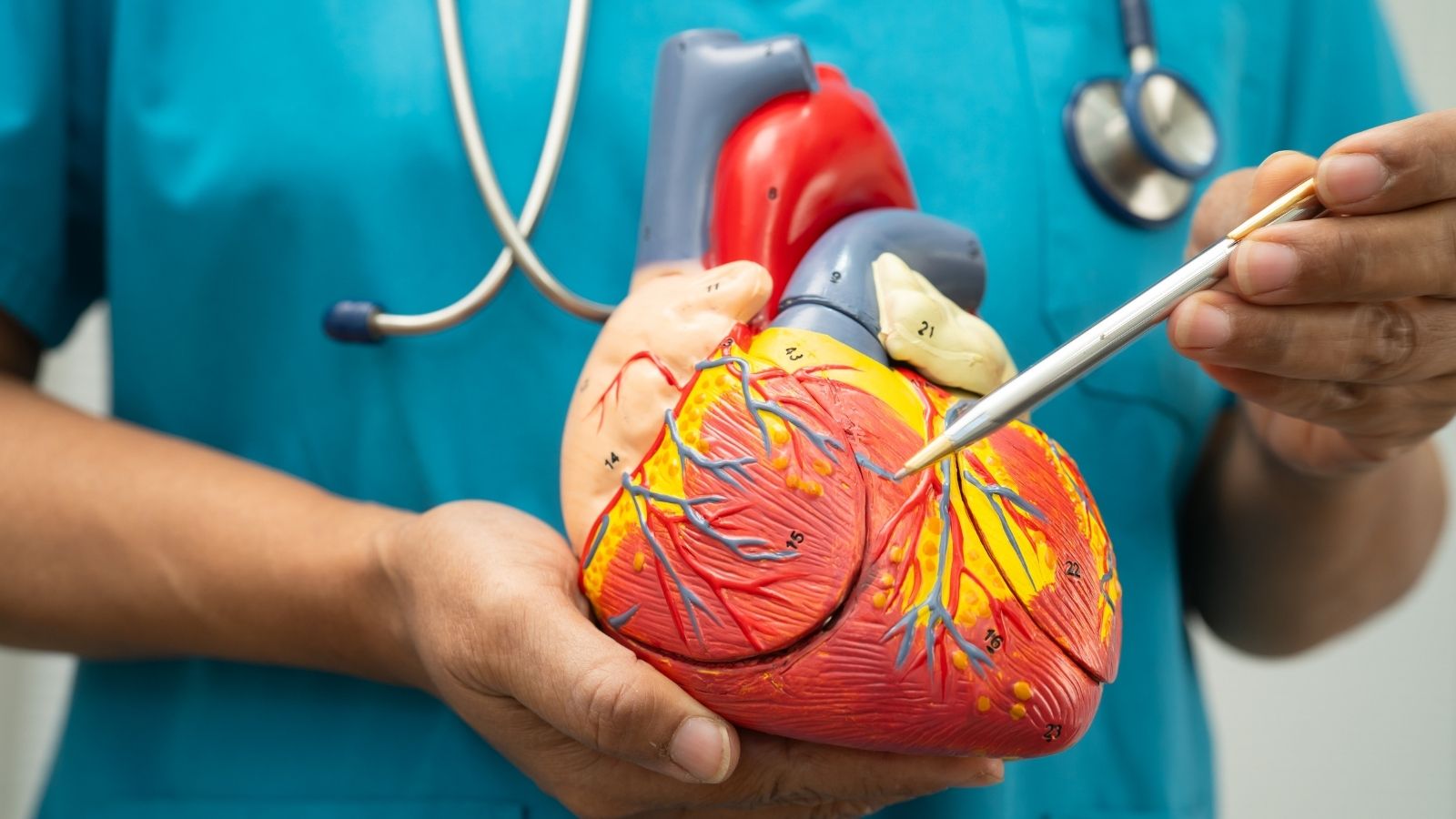
Le stéthoscope, l’un des symboles les plus connus et les plus classiques de la médecine, est un pont qui transmet vers l’extérieur les sons provenant de l’intérieur du cœur. Dans un cœur normal et sain, les sons d’ouverture et de fermeture des valves sont entendus de manière très nette et rythmique sous forme de « lub-dub ». Ces sons montrent que les portes qui régulent le flux sanguin entre les cavités fonctionnent correctement.
Cependant, ces portes peuvent parfois se calcifier, se rétrécir ou ne plus se fermer correctement, provoquant un reflux du sang vers l’arrière. Lorsque le sang passe difficilement à travers ces portes défectueuses ou ces zones rétrécies, il crée une turbulence. Cette situation, semblable au bruit de souffle que produit l’eau en passant dans un tuyau étroit, est appelée « souffle ». La présence d’un souffle indique directement un problème mécanique dans la structure interne du cœur. La zone où le son est entendu et son intensité permettent d’identifier avec une très grande précision quelle valve est concernée. Les principales valves écoutées dans le cœur humain sont les suivantes :
- Valve aortique
- Valve mitrale
- Valve tricuspide
- Valve pulmonaire
Comment fonctionnent l’ECG et le Holter rythmique lors de l’examen cardiaque ?
Ce qui permet au cœur de se contracter, ce sont de petits courants électriques qu’il produit lui-même. L’électrocardiographie, plus connue sous le nom d’ECG, enregistre ces courants électriques sous forme d’ondes sur papier grâce à de petites électrodes placées sur la poitrine, les bras et les jambes. La réalisation d’un ECG ne dure que quelques secondes, est totalement indolore et montre immédiatement si le muscle cardiaque reçoit suffisamment d’oxygène ou s’il existe un trouble du rythme.
Des dispositifs appelés Holter rythmique peuvent être utilisés pour détecter ces irrégularités qui apparaissent et disparaissent soudainement au fil du temps. De la taille d’un téléphone portable, cet appareil reste sur la personne pendant vingt-quatre ou quarante-huit heures et enregistre chaque battement du cœur dans sa mémoire. Ensuite, ces enregistrements sont analysés sur ordinateur afin de déterminer à quelle heure de la journée et quel type de trouble du rythme s’est produit.
Qu’est-ce que l’échocardiographie (échographie cardiaque) dans le cadre d’un examen cardiaque ?
Lorsqu’il est nécessaire de transformer les sons entendus au stéthoscope et les ondes électriques observées à l’ECG en données visuelles, on utilise l’échocardiographie, c’est-à-dire l’échographie cardiaque. Cette méthode fonctionne entièrement avec des ondes sonores, ne contient aucune radiation et est extrêmement sûre. Les ondes sonores envoyées à travers la cage thoracique frappent les parois, les valves et les cavités du cœur, puis reviennent. Ces retours créent une image vidéo en mouvement sur l’écran.
Grâce à ces images en mouvement, la force de contraction du cœur est mesurée clairement. Si une région du cœur se contracte plus paresseusement que les autres, cela fait suspecter une obstruction dans le vaisseau qui nourrit cette région. Parfois, en raison de la structure de la cage thoracique ou afin de voir plus clairement les parties les plus postérieures du cœur, un tube fin peut être descendu par l’œsophage pour obtenir des images beaucoup plus proches et de haute résolution. Ces images détaillées jouent un rôle de guide vital, en particulier dans les situations où une intervention non chirurgicale sur les valves cardiaques est prévue.
À qui réalise-t-on une angiographie virtuelle après l’examen cardiaque ?
Chez les personnes qui n’ont pas de douleur thoracique typique mais dont les facteurs de risque sont très élevés, un test de dépistage plus facile peut être préféré à la coronarographie classique. L’angiographie coronarienne par tomodensitométrie, connue dans le langage courant sous le nom d’angiographie virtuelle, est une méthode pouvant être utilisée dans ces situations. Un liquide coloré est administré simplement par une voie veineuse normale au bras et, à l’aide d’appareils de tomodensitométrie avancés, une carte tridimensionnelle du cœur est obtenue en quelques secondes.
Cette méthode montre s’il existe une obstruction structurelle dans les vaisseaux, tout en calculant également la quantité de calcification dans les parois vasculaires. Le score de calcification est une donnée très précieuse pour prévoir le risque futur de maladie coronarienne. Si l’angiographie virtuelle montre que les vaisseaux sont complètement ouverts, le patient peut rentrer chez lui en toute sécurité ; si une situation suspecte est détectée, des examens plus avancés sont réalisés.
Comment se déroule la coronarographie parmi les procédures de cardiologie interventionnelle ?
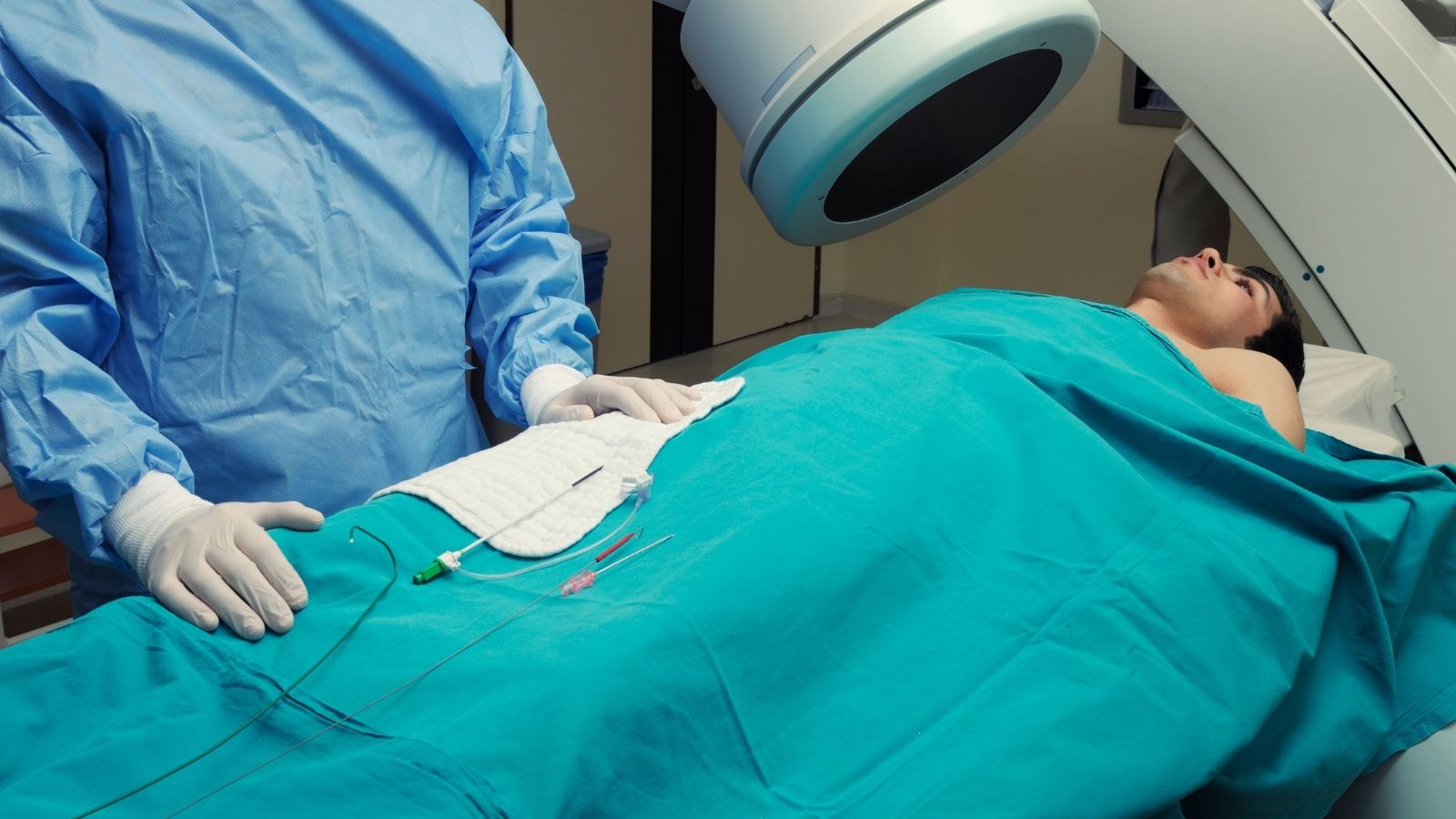
Si les tests réalisés de l’extérieur indiquent une obstruction sérieuse dans les vaisseaux, on passe à la coronarographie, qui constitue l’étape diagnostique la plus précise et la plus nette. Cette procédure n’est pas une opération chirurgicale ; elle ne nécessite pas d’anesthésie générale, le patient reste totalement éveillé pendant toute la procédure. Seule la zone d’entrée est anesthésiée localement. Autrefois, cette procédure était réalisée uniquement par l’artère située à l’aine. Aujourd’hui, cependant, l’artère du poignet est fréquemment privilégiée afin d’augmenter le confort du patient et de réduire au minimum le risque de saignement.
De très fins tubes en plastique souples et creux sont introduits par le petit vaisseau du poignet. Comme l’intérieur des vaisseaux ne possède pas de nerfs de la douleur, la personne ne ressent pas la progression de ces tubes. Lorsque l’extrémité des tubes atteint le début des vaisseaux coronaires qui nourrissent le cœur, un liquide coloré spécial appelé contraste est injecté. Ce liquide permet de visualiser l’intérieur des vaisseaux sous l’appareil de radiographie comme des branches d’arbre en noir et blanc. S’il existe une interruption du flux sanguin, un rétrécissement ou une obstruction complète, cette situation apparaît en détail à l’écran en quelques secondes.
Pourquoi les technologies d’imagerie avancée sont-elles nécessaires pendant la cardiologie interventionnelle ?
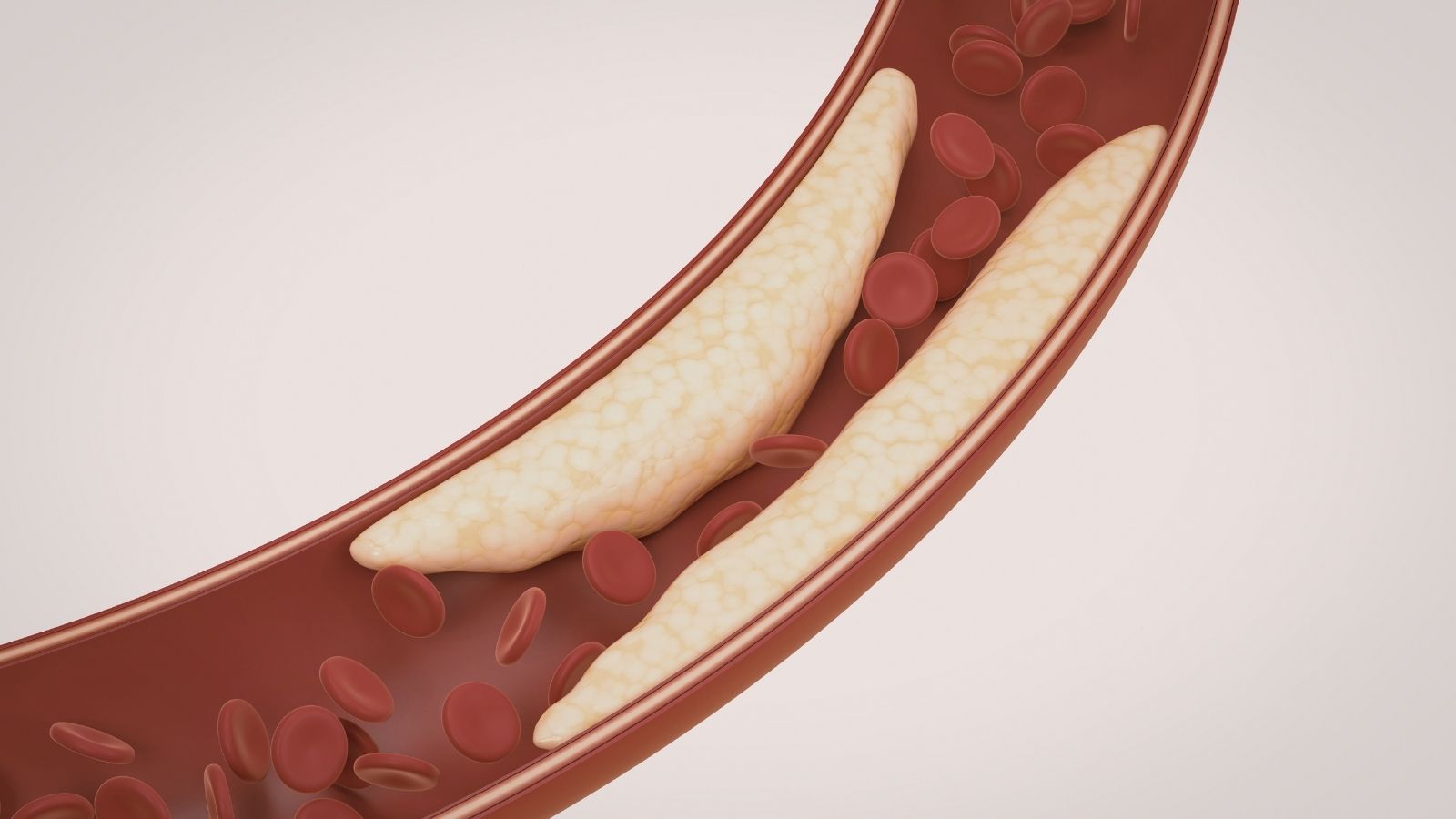
À l’œil nu, un rétrécissement dans un vaisseau peut sembler très grave, mais parfois ce rétrécissement n’affecte pas tellement le flux sanguin. Ou, à l’inverse, une plaque calcifiée qui semble innocente de l’extérieur peut en réalité menacer sérieusement le vaisseau. Pour éviter la pose inutile d’un stent métallique ou pour révéler les dangers cachés, il faut entrer directement dans le vaisseau et effectuer des mesures beaucoup plus sensibles.
Pour cela, des dispositifs spéciaux aussi fins qu’un cheveu sont utilisés. Les systèmes qui mesurent la pression sanguine avant et après le rétrécissement à l’intérieur du vaisseau permettent de décider avec une certitude mathématique si ce rétrécissement doit réellement être traité ou non. De plus, grâce aux minuscules caméras d’échographie envoyées dans le vaisseau, la structure de la paroi vasculaire est examinée millimètre par millimètre. Ces examens microscopiques permettent de comprendre le contenu de la plaque qui obstrue le vaisseau. Les plaques contiennent généralement les substances suivantes :
- Calcium
- Cholestérol
- Cellules du tissu conjonctif
Comment fonctionnent le traitement par stent et par ballonnet dans les applications de cardiologie interventionnelle ?
Si, lors de l’angiographie, un rétrécissement grave mettant en danger le flux sanguin est détecté dans une zone du vaisseau, la phase de traitement commence simultanément. La méthode la plus courante utilisée pour élargir de l’intérieur le conduit rétréci est l’application de ballonnet et de stent. Tout d’abord, un ballonnet long et fin, à l’état dégonflé, est avancé jusqu’au point du rétrécissement. Lorsqu’il atteint le bon emplacement, le ballonnet est gonflé à haute pression. Ce gonflement écrase la masse de calcaire et de graisse qui obstrue le vaisseau contre la paroi vasculaire et ouvre un tunnel par lequel le sang peut passer.
Cependant, les vaisseaux ont une structure élastique et, lorsqu’ils sont ouverts uniquement avec un ballonnet, ils ont tendance à s’affaisser vers l’intérieur et à se rétrécir de nouveau après peu de temps. Pour empêcher cela, des cages métalliques spécialement conçues, appelées stents, sont placées dans cette zone ouverte par le ballonnet. Le stent soutient la paroi vasculaire de l’intérieur comme un échafaudage et permet au vaisseau de rester ouvert. Les stents utilisés aujourd’hui sont médicamenteux ; c’est-à-dire qu’ils libèrent progressivement un médicament depuis leur surface afin d’empêcher le corps de percevoir ce métal comme un corps étranger et de le recouvrir à nouveau de tissu. Parfois, la calcification est si dure qu’elle ne peut pas être écrasée avec un ballonnet. Dans ces cas, cette calcification est brisée avec des forets microscopiques et réduite en poudre, puis le stent est placé après nettoyage du vaisseau. Les principales substances utilisées dans la production des stents sont les suivantes :
- Titane
- Acier inoxydable
- Cobalt
- Chrome
Le remplacement non chirurgical de la valve cardiaque (TAVI) est-il possible grâce à la cardiologie interventionnelle ?
La valve aortique est la dernière et la plus grande porte par laquelle le sang oxygéné sort du cœur pour se distribuer dans le corps. Avec l’âge, cette valve s’use, se calcifie et ne peut plus s’ouvrir et se fermer facilement comme une porte. Autrefois, les difficiles opérations à cœur ouvert, dans lesquelles la cage thoracique était complètement coupée et ouverte, constituaient la seule solution pour remplacer cette valve. Le risque de cette opération était très élevé pour les personnes âgées ou ayant d’autres maladies, et malheureusement de nombreux patients restaient sans traitement.
La méthode TAVI, l’une des avancées les plus remarquables offertes par la technologie, a complètement changé cette situation. Désormais, sans ouvrir la cage thoracique, on entre par le vaisseau de l’aine, exactement comme lors d’une angiographie. Une nouvelle valve fabriquée à partir de matériau biologique, pliée à l’extrémité d’un cathéter de l’épaisseur d’un crayon, est placée. Cette valve est avancée jusqu’au cœur et s’ouvre comme un parapluie exactement au centre de l’ancienne valve calcifiée. En s’ouvrant, la nouvelle valve écrase l’ancienne valve contre les parois et reprend sa fonction en quelques secondes. La récupération après la procédure est incroyablement rapide et les patients peuvent rentrer chez eux en respirant confortablement en quelques jours.
À qui s’applique le clip mitral (MitraClip) par cardiologie interventionnelle ?
Du côté gauche du cœur, il existe un système de porte double qui régule le flux sanguin entre l’oreillette et le ventricule ; on l’appelle la valve mitrale. Lorsque cette valve ne peut pas se fermer, une partie du sang, à chaque contraction du cœur, s’échappe vers l’arrière, vers les poumons, au lieu d’aller vers l’avant. Cette situation provoque avec le temps une accumulation de liquide dans les poumons et un essoufflement sévère.
Une excellente méthode appelée MitraClip a également été développée pour ces patients dont le risque opératoire est élevé. Dans cette méthode, on entre par la veine située à l’aine. À l’aide d’un dispositif spécial, un petit clip en forme de pince est placé au milieu de ces deux feuillets valvulaires qui ne se ferment pas complètement et provoquent une fuite vers l’arrière. La pince accroche ces deux feuillets au centre comme une agrafe. Ainsi, tandis que le flux sanguin continue par les côtés, la grande fuite centrale est arrêtée. La qualité de vie des patients augmente rapidement et les taux d’hospitalisation diminuent considérablement.
Qu’est-ce que l’ablation dans le traitement des troubles du rythme par cardiologie interventionnelle ?
Le système électrique du cœur peut parfois commencer à produire de lui-même des signaux erronés sans aucune intervention extérieure. Le cœur, qui fonctionne normalement de manière rythmique, se met soudainement à battre très rapidement à cause de ces courts-circuits ou son rythme devient complètement irrégulier. Cette situation provoque de fortes palpitations qui diminuent la qualité de vie de la personne.
Dans ce type de situation, une étude électrophysiologique est réalisée ; des fils spéciaux sont envoyés à l’intérieur du cœur et, avec l’extrémité de ces fils, la carte électrique des parois internes du cœur est établie. Grâce à l’énergie délivrée par l’extrémité du cathéter, cette petite zone est soit chauffée et brûlée par des ondes radio, soit rendue inactive par congélation à l’aide de gaz spéciaux. Cette procédure s’appelle l’ablation. Comme la zone problématique est éliminée, l’installation électrique du cœur revient à ses réglages normaux et le trouble du rythme est traité de manière permanente.
À quoi faut-il faire attention après les procédures de cardiologie interventionnelle ?
Comme les procédures modernes ne créent pas de grandes incisions dans le corps, les patients se lèvent très rapidement, mais il ne faut pas que ce processus de récupération rapide soit trompeur. La longévité d’une procédure réussie dépend directement de la manière dont la personne prend soin de sa santé après l’intervention. Pour qu’un nouveau stent posé s’intègre pleinement au corps et que son intérieur ne se remplisse pas de caillots, il est indispensable d’utiliser les médicaments anticoagulants prescrits sans jamais les interrompre, en faisant attention même à l’heure de prise.
En outre, le liquide coloré utilisé pendant la procédure pour rendre les vaisseaux visibles est filtré par les reins et éliminé du corps. Il est donc très important de boire beaucoup d’eau pendant les quelques jours suivant la procédure afin que les reins puissent accomplir facilement cette tâche. Une légère dureté ou un petit bleu au niveau du poignet ou de l’aine où la procédure a été réalisée est normal ; toutefois, en cas de gonflement qui augmente soudainement ou de douleur intense, il faut se rendre immédiatement à l’hôpital. Le véritable traitement est le nouveau mode de vie qui commence à la sortie de l’hôpital. Pour garder le corps fort dans la lutte contre la maladie, des changements profonds doivent être apportés au mode de vie. Les habitudes fondamentales à intégrer dans la vie pour préserver une structure vasculaire saine et soutenir le succès de la procédure peuvent être énumérées comme suit :
- Arrêter de fumer
- Régime méditerranéen
- Marche régulière
- Gestion du stress
- Contrôle du poids
- Traitement des maladies comme l’hypertension et le diabète

Prof. Dr. Kadriye Orta Kılıçkesmez est l’une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l’Université d’Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l’Institut de Cardiologie de la même université. En 2015, elle a été mandatée par l’université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d’angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d’angiographie de l’Hôpital Prof. Dr. Cemil Taşçı et a assuré que la clinique devienne une clinique de formation.