L’hypertension est une situation dans laquelle la pression exercée par le sang pompé par le cœur sur les parois des artères reste chroniquement et continuellement élevée. Parmi les symptômes de l’hypertension artérielle, on retrouve généralement des maux de tête pulsatoires partant de la nuque, des saignements de nez soudains, des acouphènes intenses, des vertiges, une perte d’équilibre, une vision floue et un essoufflement ressenti à l’effort. Cette pression élevée, qui sollicite sans relâche le système circulatoire, est un processus physiologique dangereux qui, lorsqu’il n’est pas contrôlé, altère complètement l’élasticité des vaisseaux et fatigue tous les organes au niveau cellulaire. En raison des dommages qu’elle crée dans le réseau de circulation systémique du corps, il est vital de savoir interpréter correctement les signaux physiologiques envoyés par l’organisme.
Que signifie médicalement le concept d’hypertension artérielle ?
La pression artérielle résulte de la relation complexe entre deux éléments fondamentaux. Le premier est la force et la quantité avec lesquelles le cœur pompe le sang ; le second est la résistance que les vaisseaux opposent à ce flux sanguin. L’avancée en âge, une alimentation malsaine, le stress ou des facteurs génétiques peuvent provoquer des altérations structurelles des parois vasculaires. Lorsque les vaisseaux perdent leur élasticité et se rigidifient, ils opposent une plus grande résistance au sang envoyé par le cœur. À mesure que cette résistance augmente, la pression interne s’élève également.
Le maintien permanent d’une pression élevée commence à endommager la surface lisse qui tapisse l’intérieur des vaisseaux. Des fissures et des déchirures microscopiques apparaissent. Lorsque le corps tente de réparer ces lésions, des substances comme le cholestérol et le calcium s’accumulent dans ces zones, accélérant encore le tableau appelé artériosclérose. Ainsi, l’hypertension n’est pas seulement une élévation numérique, mais un processus dynamique et dangereux qui use tout le système vasculaire.
Quel est le seuil de l’hypertension dans les valeurs de tension artérielle ?
Lorsqu’on mesure la tension artérielle, deux chiffres différents apparaissent toujours. La pression systolique, ou tension maximale, correspond à la pression la plus élevée créée au moment où le cœur se contracte et propulse le sang dans les vaisseaux. La pression diastolique, ou tension minimale, correspond à la pression de base qui reste dans les vaisseaux lorsque le cœur se relâche et se repose entre deux battements.
Chez un adulte, lorsque les mesures réalisées dans des conditions standard et correctes montrent une pression systolique de 140 mmHg ou plus et une pression diastolique de 90 mmHg ou plus, cela suffit pour poser le diagnostic de la maladie. Cependant, la médecine moderne considère qu’il faut arrêter la maladie avant qu’elle n’atteigne ces niveaux. C’est pourquoi une pression systolique située entre 120 et 139 et une pression diastolique entre 70 et 89 sont considérées comme une « pression artérielle élevée ». Ces valeurs ne signifient pas encore une maladie certaine, mais elles constituent un signe d’alerte précoce extrêmement précieux indiquant que les signaux d’alarme commencent à retentir et qu’une hypertension permanente pourrait se développer dans un avenir proche.
Quelles méthodes de mesure sont utilisées dans le diagnostic de l’hypertension artérielle ?
Le fait que la tension artérielle ne reste pas toujours au même niveau peut compliquer le processus diagnostique. Le stress, la fatigue, la joie ou la tristesse de la vie quotidienne provoquent des fluctuations momentanées de la pression artérielle. Le simple fait de se trouver dans un établissement de santé, de voir un médecin ou une infirmière peut même créer une tension dans le corps et faire monter la tension. Cette situation est appelée hypertension de la blouse blanche. À l’inverse, des valeurs de tension parfaitement normales à l’hôpital peuvent atteindre des niveaux dangereux dans l’environnement domestique ou professionnel stressant de la personne. C’est ce que l’on appelle l’hypertension masquée.
Pour éviter ces erreurs, les appareils appelés holter tensionnel sur 24 heures sont très précieux. Porté au bras pendant toute une journée, cet appareil établit la carte de la tension artérielle du patient pendant toutes ses activités, y compris le sommeil. Il permet de comprendre avec certitude si la tension baisse ou non pendant le sommeil nocturne et s’il existe des hausses soudaines le matin. Les mesures régulières et correctement réalisées à domicile sont également indispensables pour suivre l’évolution du traitement.
Pourquoi l’hypertension reste-t-elle silencieuse pendant des années ?
Dans le monde médical, l’hypertension est souvent appelée « tueur silencieux », et cette définition est extrêmement juste. Même si la pression artérielle atteint des niveaux considérés comme dangereux pour les vaisseaux, le corps humain possède une capacité d’adaptation remarquable. Les vaisseaux et les organes tentent pendant un certain temps de résister à cette pression accrue et de s’y adapter. Le corps commence presque à considérer cette nouvelle pression élevée comme sa « normale ».
C’est précisément ce processus d’adaptation qui permet à la maladie de progresser pendant des années sans aucun symptôme, de manière totalement cachée. La personne peut se sentir parfaitement en bonne santé et pleine d’énergie. Pourtant, en arrière-plan de cette période silencieuse, la pression élevée fatigue le muscle cardiaque, use les vaisseaux du cerveau, endommage les unités de filtration des reins et abîme les petits vaisseaux du fond de l’œil. La maladie est souvent découverte pour la première fois à la suite de complications très bruyantes et graves, comme un AVC, une crise cardiaque ou une insuffisance rénale, qui apparaissent après des années d’usure. L’importance des contrôles réguliers vient justement de cette progression silencieuse.
Quels signaux notre corps envoie-t-il comme symptômes de l’hypertension artérielle ?
Même si la maladie ne donne généralement aucun symptôme, lorsque les organes ne parviennent plus à résister à la pression accrue ou lorsque la pression grimpe soudainement à des valeurs très élevées, le corps envoie certains avertissements.
Les principaux symptômes auxquels il faut faire attention sont les suivants :
- Maux de tête
- Saignement de nez
- Vertiges
- Sensation d’étourdissement
Les maux de tête pulsatoires qui commencent à la nuque au réveil, surtout le matin, et s’étendent vers l’arrière de la tête, parfois vers les tempes, sont particulièrement typiques. La cause principale de cette douleur est la dilatation des vaisseaux situés à l’intérieur du crâne sous l’effet de la pression élevée, ce qui exerce une pression sur les réseaux nerveux sensibles environnants.
Les saignements de nez surviennent lorsque le réseau de petits vaisseaux très fins situé près de la surface dans la partie interne du nez se fissure soudainement parce qu’il ne supporte plus l’augmentation de la pression intravasculaire. Les saignements de nez inexpliqués qui commencent sans raison doivent toujours être pris au sérieux. La détérioration de la qualité du flux sanguin vers le cerveau et les fluctuations de pression peuvent provoquer des vertiges instantanés, des pertes d’équilibre et une sensation de ne pas pouvoir rester bien stable sur ses pieds.
Quels sont les symptômes de l’hypertension observés au niveau des yeux et des oreilles ?
Nos yeux sont le seul organe dans lequel nous pouvons observer de l’extérieur, de manière transparente et vivante, le réseau vasculaire de notre corps. La couche rétinienne située à l’arrière de l’œil est composée de millions de cellules nerveuses assurant la vision et de capillaires qui les nourrissent. L’hypertension altère directement la structure de ces capillaires. Des fuites, de petites hémorragies ou un œdème peuvent apparaître dans les vaisseaux. Cela peut entraîner une vision floue, une vision double ou la sensation de points noirs flottants devant les yeux.
Les acouphènes ou bourdonnements d’oreille sont un problème beaucoup plus mécanique. Le sang qui passe à haute pression et à grande vitesse dans les grosses artères situées de chaque côté du cou et entrant dans le crâne se transforme en un flux turbulent, tourbillonnant, au lieu de circuler de manière régulière. Le sifflement et le grondement produits par de l’eau sous pression passant dans un tuyau étroit se reflètent directement vers le centre auditif depuis ces vaisseaux très proches de l’oreille interne. Les bourdonnements synchronisés avec les battements du cœur, comme une pulsation, peuvent être un signe de tension artérielle élevée.
Comment le cœur et les poumons sont-ils affectés en cas d’hypertension artérielle ?
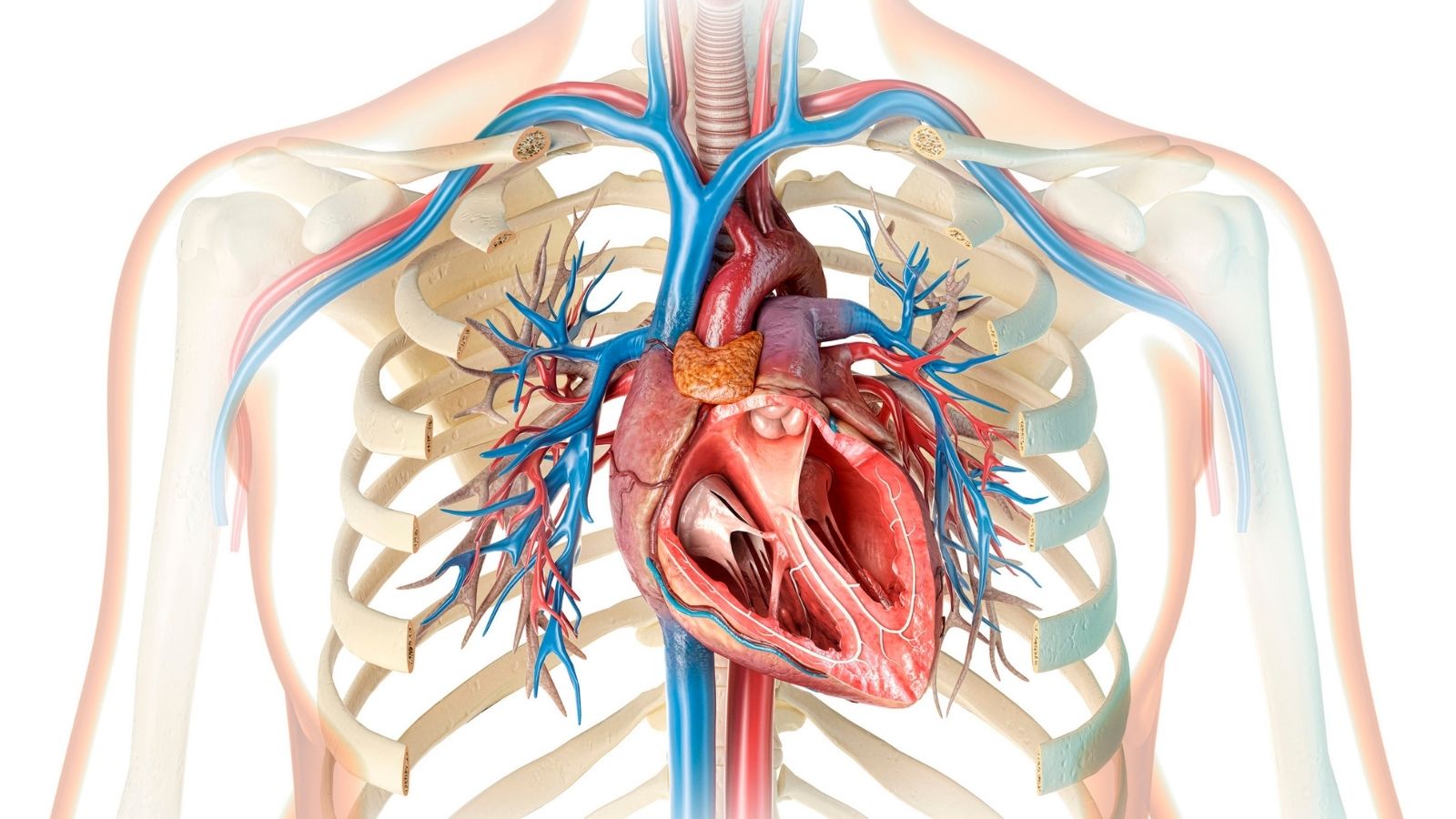
L’organe que l’hypertension fatigue le plus dans le corps est sans aucun doute le cœur. Le cœur est un muscle, et il doit pomper le sang contre un système vasculaire résistant et sous haute pression. Tout comme les muscles des bras d’une personne qui soulève des poids grossissent avec le temps, le muscle cardiaque commence lui aussi à s’épaissir sous l’effet de cet effort permanent et excessif. Une augmentation notable de l’épaisseur des parois de la cavité gauche du cœur apparaît.
Mais cette hypertrophie du cœur n’est pas une situation saine. Le tissu musculaire épaissi perd avec le temps son élasticité et devient rigide. Un cœur qui ne peut pas se relâcher correctement ne peut pas recevoir une quantité suffisante de sang. Cela diminue l’efficacité de pompage du cœur. Le patient ressent cela sous forme d’essoufflement soudain en montant les escaliers ou lors d’un effort léger, de sensation de pression dans la poitrine ou de battements cardiaques irréguliers et très rapides (palpitations). Ces problèmes respiratoires et rythmiques sont les preuves les plus claires que le cœur commence à être mis en difficulté.
Quelles sont les différences entre l’hypertension essentielle et l’hypertension secondaire ?
La grande majorité des patients hypertendus appartient au groupe de l’hypertension primaire, ou essentielle, dont la cause ne peut pas être attribuée à un seul organe ou à une seule maladie. Dans ce groupe, la maladie résulte de l’association de l’héritage génétique, de longues années de mauvaise alimentation, d’une consommation excessive de sel, de la sédentarité, du stress et du vieillissement. Sa prise en charge repose également sur un changement durable du mode de vie et une prise régulière de médicaments tout au long de la vie.
Cependant, une petite mais très importante partie des patients hypertendus présente ce que l’on appelle une hypertension secondaire. Dans ce groupe, il existe un problème concret, anatomique ou hormonal, à l’origine de l’élévation de la tension artérielle. Des obstructions des artères rénales dues à la calcification, une production hormonale excessive des glandes surrénales ou des rétrécissements vasculaires congénitaux peuvent faire grimper la tension. La caractéristique la plus importante de ce groupe de patients est que le problème concret sous-jacent peut être corrigé par des méthodes interventionnelles ou chirurgicales, ce qui donne au patient une chance de se débarrasser complètement de son problème d’hypertension.
Quel est l’effet des reins sur l’hypertension artérielle ?
Les reins sont en quelque sorte l’un des centres de réglage de la tension artérielle du corps. Ils sont entourés d’un réseau nerveux sympathique extrêmement dense, en communication constante avec le cerveau. Ce système nerveux est celui qui gère la réaction de « combat ou fuite » du corps en situation de danger. Si ce réseau nerveux devient excessivement actif et échappe au contrôle pour une raison quelconque, des signaux erronés commencent à être envoyés en permanence aux reins. Le rein croit alors que la pression artérielle du corps a chuté et déclenche une alarme de danger.
À la suite de cette fausse alerte, les reins produisent des hormones très puissantes qui contractent rapidement les vaisseaux sanguins et empêchent l’élimination du sel et de l’eau, les faisant s’accumuler dans le corps. Les vaisseaux se rétrécissent, le volume sanguin augmente et, par conséquent, la tension artérielle atteint des niveaux dangereux. De plus, cette situation se transforme en cercle vicieux. Lorsqu’il existe un rétrécissement physique dans une artère rénale, le rein, ne recevant pas assez de sang, active le même mécanisme de défense. La cause profonde de nombreux problèmes de tension résistants aux médicaments est cette communication défectueuse entre les reins et le cerveau, ou bien le rétrécissement mécanique d’une artère rénale.
Quels examens d’imagerie sont utilisés dans le diagnostic de l’hypertension artérielle ?
Pour rechercher les causes sous-jacentes de l’hypertension et détecter les dommages qu’elle a causés aux organes, il ne suffit pas de mesurer la tension au bras. Il faut examiner en détail la carte vasculaire du patient.
Les principales méthodes utilisées sont les suivantes :
- Échographie Doppler
- Tomodensitométrie
- Imagerie par résonance magnétique
- Angiographie rénale
L’échographie Doppler est un examen de première intention totalement indolore et sans radiation, qui mesure la vitesse et la direction du flux sanguin dans les artères rénales à l’aide d’ondes sonores. La tomodensitométrie et l’imagerie par résonance magnétique permettent, après administration de produits spécifiques, d’obtenir une carte tridimensionnelle haute résolution de tous les gros vaisseaux du corps. Les calcifications ou les rétrécissements structurels dans les vaisseaux sont détectés au millimètre près. L’angiographie rénale est la méthode la plus précise, permettant de poser le diagnostic définitif. Comme lors d’une angiographie cardiaque, on entre par l’aine ou le bras avec un très fin tube pour visualiser directement l’intérieur des artères rénales et identifier clairement la source du problème.
Que signifie l’hypertension résistante lorsque les médicaments ne fonctionnent pas ?
Le traitement de la tension artérielle est un processus qui demande de la patience et progresse étape par étape. Les patients utilisent généralement plusieurs médicaments agissant par différents mécanismes, comme des diurétiques, des vasodilatateurs ou des ralentisseurs du rythme cardiaque. Cependant, si un patient ne parvient toujours pas à faire descendre sa tension artérielle sous les valeurs cibles malgré l’utilisation de trois médicaments antihypertenseurs ou plus, dont obligatoirement un diurétique, aux doses les plus élevées et appropriées recommandées par le médecin, on parle alors d’« hypertension résistante ».
L’hypertension résistante est un tableau extrêmement critique, dans lequel le risque d’AVC, de crise cardiaque et d’insuffisance rénale aiguë est le plus élevé. Cette situation n’est plus seulement un problème métabolique pouvant être surmonté avec des médicaments. Les systèmes physiologiques de réglage du corps sont bloqués. C’est précisément à ce moment-là qu’au lieu de condamner le patient à avaler des poignées de médicaments, les méthodes interventionnelles modernes qui agissent directement sur la source du problème, c’est-à-dire les vaisseaux et le système nerveux, entrent en scène.
Comment se déroule la dénervation rénale dans le traitement de l’hypertension résistante ?
La dénervation rénale est une procédure développée pour traiter l’hypertension tenace résistante aux médicaments, dont la logique est extrêmement simple mais l’effet très important. L’objectif principal est d’apaiser ce réseau nerveux sympathique hyperactif, dont nous venons de parler, qui envoie des signaux erronés entre les reins et le cerveau.
Cette procédure est réalisée non pas au bloc opératoire, mais dans des laboratoires d’angiographie spécialement équipés, et il n’est pas nécessaire d’endormir le patient. Sous anesthésie locale, on pénètre généralement dans le corps par l’artère de la région de l’aine à l’aide d’un cathéter très flexible et très fin. Le cathéter est soigneusement avancé jusque dans les artères rénales. À son extrémité se trouvent de minuscules électrodes dotées d’une technologie spéciale.
Par l’intermédiaire de ces électrodes, une énergie de radiofréquence légère, très contrôlée, est délivrée de l’intérieur vers l’extérieur de la paroi vasculaire. Cette chaleur légère neutralise les fibres nerveuses hyperactives situées juste à l’extérieur de la paroi du vaisseau et responsables de la montée de la tension. Réalisée sur les deux artères rénales, cette procédure dure en moyenne moins d’une heure. Une fois les nerfs calmés, la sécrétion par le rein d’hormones augmentant la tension est stoppée net. Après la procédure, on obtient chez les patients des baisses très importantes et durables de la tension artérielle ; de nombreux patients peuvent réduire de moitié le nombre ou les doses des médicaments qu’ils utilisent.
Qu’est-ce que la pose de stent pour l’hypertension d’origine artérielle rénale ?
Si la cause de l’hypertension n’est pas une hyperactivité nerveuse, mais un rétrécissement mécanique de l’artère principale qui alimente le rein, dû à une calcification ou à une anomalie structurelle, le traitement doit lui aussi être entièrement mécanique. On ne peut pas ouvrir un tuyau rétréci et bouché en y versant un médicament ; il faut l’élargir physiquement.
Les procédures de ballonnet et de stent appliquées dans les rétrécissements des artères rénales (sténose de l’artère rénale) ressemblent beaucoup à celles réalisées pour ouvrir les artères du cœur lors d’une crise cardiaque. On entre de nouveau par l’aine pour atteindre la zone rétrécie de l’artère rénale. Tout d’abord, un ballon dégonflé est gonflé à haute pression exactement au centre du rétrécissement pour ouvrir le passage vasculaire. Ensuite, afin d’empêcher ce passage ouvert de se resserrer et de se refermer, on place dans cette zone une cage métallique adaptée au diamètre du vaisseau, appelée « stent ». Dès que le vaisseau est ouvert et que le flux sanguin vers le rein redevient normal, le rein se détend, comme une terre asséchée qui retrouve l’eau. Il arrête immédiatement de sécréter des hormones de danger et la tension commence rapidement à se normaliser. La procédure est très sûre et le patient peut reprendre sa vie normale dès le lendemain.
Comment fonctionne la thérapie d’activation du baroréflexe, similaire à un pacemaker, dans l’hypertension ?
Un autre système miraculeux que notre corps utilise pour maintenir la tension sous contrôle est constitué des capteurs de pression situés dans les grosses artères du cou, les carotides. Lorsque la tension augmente, ces capteurs s’étirent et envoient au cerveau le message : « la pression est trop élevée, relâche les vaisseaux, ralentis le cœur ». Mais dans l’hypertension tenace qui dure depuis des années, ces capteurs deviennent insensibles et s’émoussent.
La thérapie d’activation du baroréflexe est une excellente solution technologique destinée à réactiver ce système émoussé. Comme un pacemaker, un petit appareil est placé sous la peau, sous la clavicule. Un fin câble sortant de cet appareil est relié à la zone du cou où se trouvent ces capteurs. L’appareil envoie en permanence de légers signaux électriques à ces capteurs, transmettant au cerveau le message : « la tension est très élevée ». Le cerveau croit à cette stimulation artificielle et active immédiatement les propres mécanismes hypotenseurs du corps. Les vaisseaux se relâchent, le rythme cardiaque s’apaise. Chez les patients souffrant d’hypertension résistante associée à une insuffisance cardiaque, cette méthode allège de manière incroyable la charge du cœur et ramène la tension dans des limites sûres.
Que faire lors des crises d’hypertension avec montée brutale de la tension ?
Parfois, au lieu de progresser sournoisement, la tension artérielle augmente brutalement, de façon explosive. On appelle urgences hypertensives les situations dans lesquelles la pression artérielle grimpe soudainement à 180 pour la systolique et 120 ou plus pour la diastolique, et où cette hausse s’accompagne d’une douleur thoracique insupportable, d’un essoufflement, de troubles de la parole ou d’une sensation de paralysie d’un côté du corps.
C’est une situation vitale dans laquelle même les secondes comptent. À ce moment-là, la pression élevée est littéralement en train de déchirer les organes. Dans une telle situation, le patient doit être transporté immédiatement vers un service d’urgence entièrement équipé. Essayer de gérer la situation à domicile avec des médicaments sublinguaux n’est rien d’autre qu’une perte de temps. À l’hôpital, la tension doit être abaissée de façon contrôlée avec de puissants médicaments administrés par voie intraveineuse, sans perturber le flux sanguin vers les organes. Si, au cours de cette crise, des conséquences catastrophiques comme un caillot dans le cerveau ou une déchirure de l’aorte principale sont apparues, les méthodes interventionnelles urgentes telles que la pose immédiate de stent ou l’extraction du caillot constituent les étapes les plus importantes pour sauver la vie du patient et préserver sa qualité de vie.

Prof. Dr. Kadriye Orta Kılıçkesmez est l’une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l’Université d’Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l’Institut de Cardiologie de la même université. En 2015, elle a été mandatée par l’université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d’angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d’angiographie de l’Hôpital Prof. Dr. Cemil Taşçı et a assuré que la clinique devienne une clinique de formation.