Le trouble du rythme cardiaque (arythmie) est une situation dans laquelle les battements du cœur deviennent beaucoup trop rapides, trop lents ou totalement irréguliers à la suite de dysfonctionnements dans le réseau électrique du cœur. Lorsque les stimulateurs bioélectriques qui assurent la contraction parfaite de ce moteur miraculeux situé dans notre cage thoracique sont perturbés, le flux sanguin régulier dont le corps a besoin est mis en danger. Le remplacement d’un rythme sinusal sain par des signaux chaotiques crée une faiblesse mécanique qui réduit directement la capacité du cœur à pomper le sang. Cette situation, qui signifie bien plus qu’une simple sensation de raté, est une panne électrique sérieuse qui, si elle n’est pas prise en charge à temps, affecte profondément la santé cardiovasculaire générale et fatigue le muscle cardiaque.
Qu’est-ce qu’un trouble du rythme cardiaque (arythmie) et quel type de système électrique existe dans notre cœur ?
Pour comprendre ce problème, il faut d’abord examiner de près l’architecture interne et la carte électrique remarquables du cœur. Notre cœur ressemble anatomiquement à une maison à deux étages. À l’étage supérieur se trouvent deux petites cavités appelées atriums, tandis qu’à l’étage inférieur se trouvent deux grandes et puissantes cavités appelées ventricules, qui pompent le sang vers tout le corps et vers les poumons. Chez une personne saine et au repos, le cœur bat en moyenne entre soixante et cent fois par minute, avec une harmonie extrêmement régulière. Cet ordre est appelé « rythme sinusal ».
Mais qu’est-ce qui déclenche ce rythme ? Dans le plafond de la cavité supérieure droite du cœur se trouve un générateur naturel, difficilement visible à l’œil nu mais d’une importance vitale. On l’appelle le « nœud sinusal ». Ce générateur produit des étincelles électriques selon votre état émotionnel, votre activité physique et les besoins en oxygène de votre corps. Lorsque vous êtes en sommeil profond, le générateur ralentit et diminue le rythme ; lorsque vous montez les escaliers ou êtes excité, il accélère immédiatement pour répondre à la demande accrue du corps.
Le premier signal électrique produit se propage dans les cavités supérieures du cœur, comme les vagues créées par une pierre jetée dans l’eau, et permet leur contraction. Ensuite, ce signal atteint une « station de transfert » située au centre du cœur, le seul point de passage entre l’étage supérieur et l’étage inférieur : le nœud AV. Le rôle de cette station est très important. Elle retient le signal pendant une très courte durée, environ un dixième de seconde, le fait patienter, puis le libère vers le bas. Grâce à cette brève attente, le sang des cavités supérieures a le temps de remplir complètement les cavités inférieures. Lorsque le signal atteint les cavités inférieures, il se propage rapidement par des câbles de distribution spéciaux, provoque une contraction puissante et le sang est pompé dans le corps. Le trouble du rythme (arythmie) est donc le nom général donné aux défaillances survenant à n’importe quel niveau de ce générateur, de cette station de transfert ou de ces câbles de distribution parfaitement organisés.
Quelles sont les causes du trouble du rythme cardiaque (arythmie) et pourquoi le réseau électrique se dérègle-t-il ?
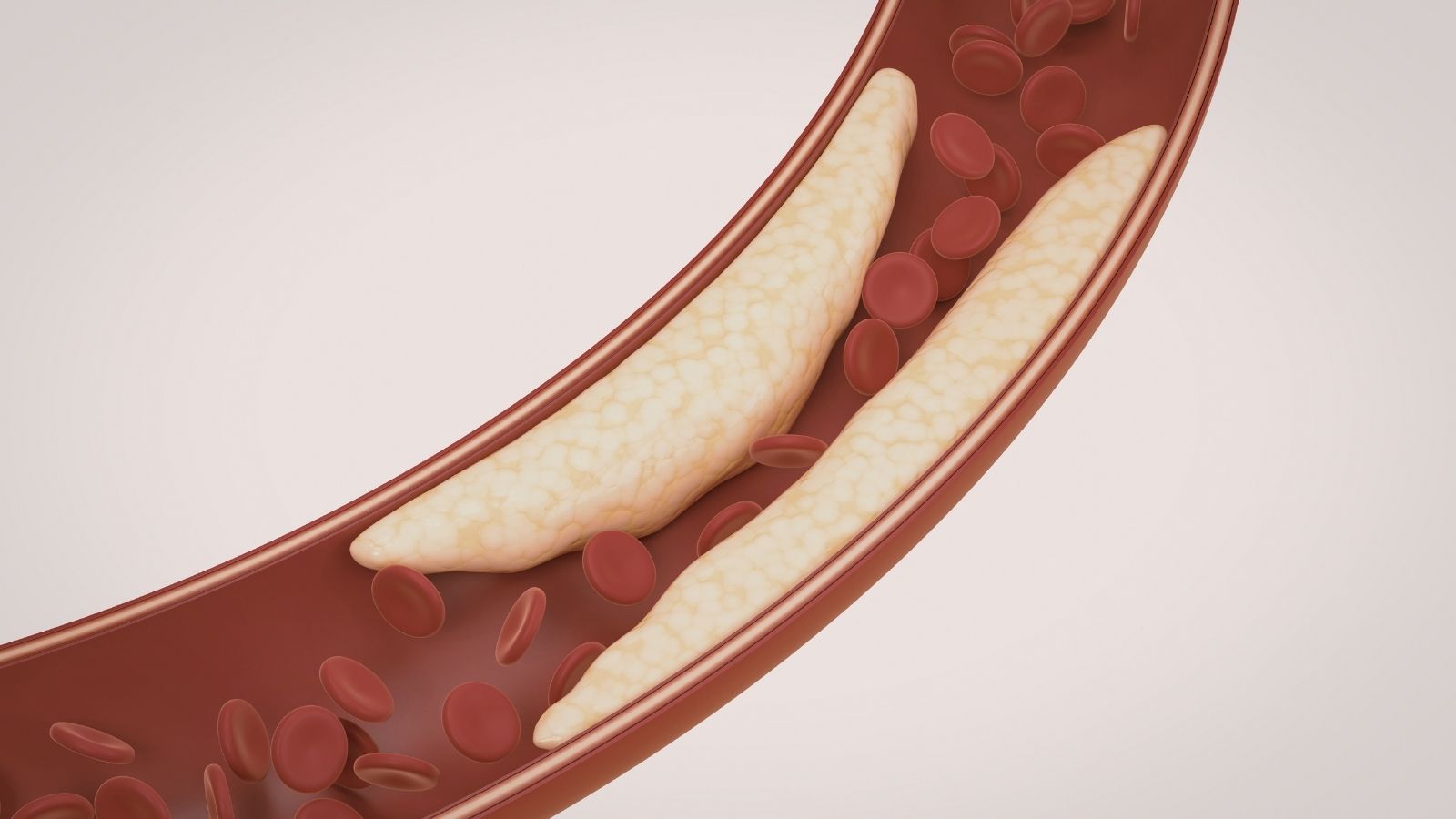
Avec le temps, en raison de prédispositions génétiques ou de facteurs environnementaux, ces voies électriques à l’intérieur du cœur peuvent s’user. Parfois, des câbles microscopiques supplémentaires présents depuis la naissance deviennent actifs plus tard dans la vie et provoquent des courts-circuits. Parfois encore, une crise cardiaque laisse une cicatrice dans le muscle cardiaque. Cette cicatrice devient un obstacle difficile à franchir pour le signal électrique ; le signal tourne autour de cet obstacle et force le cœur à battre beaucoup plus vite que la normale.
En dehors de cela, lorsque le générateur principal perd le contrôle et sort du circuit, des cellules ordinaires situées dans d’autres coins du cœur peuvent commencer à produire elles-mêmes de l’électricité comme si elles se révoltaient. Ces foyers parasites bouleversent le rythme régulier du cœur. Avec le vieillissement, des calcifications ou des usures peuvent apparaître dans les voies de conduction, empêchant le signal de passer vers les cavités inférieures et provoquant un ralentissement dangereux du cœur.
Les causes fréquentes de troubles du rythme sont les suivantes :
- Âge avancé
- Hypertension artérielle
- Maladies coronariennes
- Crises cardiaques antérieures
- Problèmes de valves cardiaques
- Anomalies cardiaques congénitales
- Inflammations du muscle cardiaque
- Hyperactivité de la glande thyroïde
- Diabète
- Maladies pulmonaires chroniques
- Apnée du sommeil
- Consommation excessive de caféine
- Consommation importante d’alcool
- Utilisation de produits du tabac
- Stress chronique et anxiété
- Effets secondaires de certains médicaments prescrits
- Déséquilibre minéral dans le sang
Beaucoup de ces facteurs sollicitent la structure physique du cœur, entraînant une dilatation des cavités ou un épaississement des parois. Lorsque la structure physique se détériore, le réseau électrique qui y est installé s’étire, se tend et finit par perdre sa fonction, préparant ainsi le terrain aux problèmes de rythme.
Quels sont les symptômes du trouble du rythme cardiaque (arythmie) et que ressentent les patients ?
La réaction du corps varie d’une personne à l’autre. Certaines personnes peuvent présenter des troubles du rythme très graves sans aucune plainte, et cette situation peut être découverte totalement par hasard lors d’un électrocardiogramme réalisé pendant un examen de routine. Cependant, chez la grande majorité, ce chaos électrique se manifeste par des sensations très concrètes qui affectent directement la vie quotidienne et provoquent une inquiétude importante.
Les symptômes les plus courants de l’arythmie sont les suivants :
- Palpitations
- Sensation de battements rapides dans la poitrine
- Sensation de battement dans le cou
- Essoufflement
- Vertiges
- Voile noir devant les yeux
- Évanouissement
- Sensation de malaise imminent
- Pression dans la cage thoracique
- Douleur thoracique
- Fatigue rapide
- Faiblesse inexpliquée
- Sueurs froides
Pour détailler un peu plus la façon dont ces sensations sont vécues : il est assez fréquent de ressentir comme un oiseau qui bat des ailes à l’intérieur de la cage thoracique, ou comme si le cœur s’arrêtait un instant puis repartait avec un battement très fort. Lors de battements cardiaques rapides qui commencent soudainement, la personne peut se retrouver essoufflée même assise, comme si elle avait couru des kilomètres. Lorsque le cœur bat très vite, les cavités n’ont pas le temps de se remplir de sang. Le sang qui ne peut pas remplir ces cavités ne peut pas être suffisamment pompé vers le corps et surtout vers le cerveau. Cette diminution de quelques secondes du flux sanguin vers le cerveau peut provoquer un voile noir devant les yeux, une perte d’équilibre et, dans les cas avancés, une perte complète de connaissance. Ces évanouissements (syncopes) sont des signaux d’alarme qui doivent être pris très au sérieux et dont le mécanisme sous-jacent doit absolument être recherché.
Quels sont les types de trouble du rythme cardiaque (arythmie) provenant des cavités supérieures du cœur ?
Les problèmes de rythme rapide provenant de la partie supérieure du cœur, c’est-à-dire des atriums, sont généralement appelés tachycardies supraventriculaires. La plupart d’entre eux ne créent pas un danger vital, mais diminuent sérieusement la qualité de vie et donnent à la personne le sentiment d’être constamment en alerte.
Dans ce groupe, la situation la plus fréquente est celle des « courts-circuits » qui se forment dans la station de transfert située au centre du cœur. Ces crises, qui peuvent apparaître même à un jeune âge, commencent et se terminent brusquement, comme si un interrupteur était allumé puis éteint. Alors que la personne regarde la télévision ou lit un livre, son cœur peut monter en quelques secondes à cent cinquante ou deux cents battements par minute. L’entrée du signal dans une boucle par l’intermédiaire d’un câble de conduction supplémentaire présent depuis la naissance, mais qui ne devrait normalement pas exister dans le cœur, est le mécanisme le plus connu de ces courts-circuits.
Le membre le plus insidieux et le plus courant de ce groupe dans la population est la fibrillation auriculaire. Cette situation n’est pas un simple court-circuit, mais une véritable tempête électrique dans les cavités supérieures du cœur. Les cavités, qui se contractent normalement régulièrement avec un seul signal, sont bombardées pendant cette tempête par trois cents à quatre cents impulsions par minute. Le tissu cardiaque, incapable de se contracter correctement, commence littéralement à trembler. Cet état de tremblement diminue l’efficacité du cœur et provoque chez le patient une fatigue et un épuisement incroyables. Mais le plus grand danger n’est pas là. Lorsque les cavités supérieures ne peuvent pas se contracter régulièrement, une partie du sang stagne dans les zones aveugles de ces cavités. Le sang immobile, comme une eau stagnante qui se couvre d’algues, a tendance à coaguler avec le temps. Si ce caillot se détache et atteint, avec le flux sanguin, les vaisseaux qui nourrissent le cerveau, il peut entraîner des conséquences très graves appelées AVC. C’est pourquoi la fibrillation auriculaire nécessite une approche thérapeutique globale dans laquelle on ne se contente pas de corriger la fréquence cardiaque, mais où l’on planifie aussi avec une grande précision les stratégies anticoagulantes.
Quels sont les types de troubles du rythme cardiaque (arythmie) vitaux provenant des cavités inférieures du cœur ?
Alors que la partie supérieure du cœur détermine le rythme, la partie inférieure, c’est-à-dire les ventricules, est constituée des véritables travailleurs puissants qui pompent la vie dans le corps. C’est pourquoi, lorsque la source du trouble du rythme se trouve dans les cavités inférieures du cœur, la situation peut se transformer en danger vital en quelques secondes. Les arythmies ventriculaires sont des tableaux très critiques qui perturbent immédiatement l’équilibre hémodynamique, c’est-à-dire la pression artérielle et l’oxygénation des organes.
Cette situation apparaît généralement comme un héritage d’infarctus antérieurs ayant laissé des lésions dans le muscle cardiaque. À la frontière entre le tissu mort endommagé (cicatrice) et le tissu sain, de petits tunnels électriques se forment en raison des différences de propriétés de conduction électrique. Lorsque le signal électrique se retrouve piégé dans ces tunnels et commence à tourner en boucle, les cavités inférieures du cœur prennent le contrôle en désactivant complètement le générateur principal. Lorsque le cœur est forcé de battre à plus de deux cents battements par minute, il ne peut plus se remplir de sang ; il ne fait que se contracter inutilement. La tension chute rapidement et le patient devient incapable de rester debout.
Le stade plus avancé et le plus redouté de cette situation est la fibrillation ventriculaire. À ce stade, il n’existe plus aucun cycle électrique régulier. Les cavités inférieures du cœur tremblent de manière incontrôlée, comme un poisson hors de l’eau. Le cœur est mécaniquement arrêté et aucun organe, y compris le cerveau, ne reçoit de sang. Cette situation est la cause la plus fréquente de mort cardiaque subite et, sans intervention externe par un appareil d’électrochoc à haute énergie (défibrillateur), elle est irréversible.
Comment se déroule l’étude électrophysiologique (EPS) dans le diagnostic du trouble du rythme cardiaque (arythmie) ?
Lorsque vous vous rendez à l’hôpital, la première chose que fera le médecin après avoir écouté vos plaintes sera de réaliser un électrocardiogramme (ECG). L’ECG est un test totalement indolore et fondamental qui observe de l’extérieur la carte électrique du cœur grâce à des électrodes collées sur la paroi thoracique. Cependant, l’ECG présente une grande limite : il ne prend qu’une photographie de l’instant présent. Si vous ne ressentez pas de palpitations ou de ratés à ce moment précis, l’ECG peut être parfaitement normal. Même les dispositifs Holter que vous portez pendant plusieurs jours peuvent parfois être insuffisants pour détecter un problème de rythme qui se cache. C’est alors que la référence absolue offerte par la médecine pour un diagnostic certain entre en jeu : l’étude électrophysiologique, réalisée en pénétrant directement à l’intérieur du cœur.
Cette procédure n’est pas une opération chirurgicale, mais une méthode spéciale de cartographie réalisée dans les conditions d’un laboratoire d’angiographie. Seule la région de l’aine du patient est anesthésiée, puis de très fins fils flexibles (cathéters), dont les extrémités sont couvertes d’électrodes spéciales, sont introduits dans le corps par les grandes veines de cette zone. En utilisant la voie vasculaire comme une autoroute, ces fils sont avancés jusqu’à l’intérieur du cœur. Lorsque les fils sont soigneusement placés dans l’angle supérieur droit du cœur, au point central et dans les cavités inférieures, un schéma en temps réel et à la milliseconde près de ce réseau électrique parfait à l’intérieur du cœur apparaît sur l’écran de l’ordinateur.
À l’aide de stimulations administrées de l’extérieur, les palpitations effrayantes que le patient ressent dans sa vie quotidienne sont déclenchées en laboratoire, sous le contrôle total du médecin. Dès que les palpitations commencent, ces fils intelligents placés à l’intérieur déterminent avec précision le point millimétrique d’où provient le problème et indiquent si la défaillance se situe dans les câbles principaux ou dans des voies secondaires. Cette procédure ressemble en quelque sorte au fait de prendre sur le fait cette cellule turbulente ou ce câble défectueux à l’intérieur du cœur. Une fois le diagnostic posé, on passe généralement à l’étape du traitement au cours de la même séance, sans que le patient ne quitte la table.
Par quelles méthodes l’ablation par cathéter est-elle appliquée dans le traitement du trouble du rythme cardiaque (arythmie) ?
Dans le passé, les problèmes électriques du cœur étaient principalement contrôlés par des médicaments régulateurs du rythme qui devaient être pris tous les jours pendant de longues années. Cependant, les médicaments ne déracinent pas le problème ; ils ne font que masquer la maladie et peuvent provoquer certains effets secondaires avec le temps. Grâce à l’« ablation par cathéter », la cardiologie moderne peut désormais offrir une amélioration permanente (guérison) en éliminant physiquement le centre du problème. L’ablation est la procédure qui consiste à faire taire définitivement ce court-circuit défectueux ou ce groupe de cellules produisant un courant parasite, à l’aide de différents types d’énergie.
Les technologies de base utilisées aujourd’hui pour cette neutralisation sont très variées. La première est l’ablation par radiofréquence, qui est la méthode la plus utilisée. Lorsque le tissu problématique est atteint à l’aide d’un cathéter orientable, un courant alternatif de très faible voltage y est appliqué. Ce courant crée une légère chaleur de friction dans le tissu (autour de cinquante degrés) et dessèche cette toute petite zone sous forme d’un minuscule point, interrompant définitivement la conduction électrique. Cette méthode présente des taux de réussite exceptionnellement élevés dans les palpitations nécessitant des tirs ponctuels.
Une autre technologie, la cryoablation, repose sur le principe inverse : traiter en congelant au lieu de chauffer. Elle est particulièrement appliquée dans des problèmes comme la fibrillation auriculaire, grâce à un ballon spécial placé à l’entrée des veines pulmonaires par lesquelles le trouble entre dans le cœur. Le gaz à très basse température envoyé dans le ballon congèle instantanément l’entrée de la veine de manière circulaire et désactive les tissus malades de cette zone.
La révolution la plus récente qui suscite l’enthousiasme dans le monde médical est la technologie d’ablation par champ pulsé (PFA), qui agit au niveau cellulaire. Cette méthode n’utilise ni chaleur ni froid ; elle envoie plutôt des impulsions électriques de très haut voltage pendant des durées extrêmement courtes, de l’ordre du millième de seconde. La plus grande particularité de ces impulsions est qu’elles n’agissent que sur les cellules du muscle cardiaque. Elles ouvrent des pores microscopiques dans la membrane de la cellule problématique et la rendent non fonctionnelle, sans nuire aux tissus voisins comme l’œsophage ou les réseaux nerveux. Cette propriété de sélectivité tissulaire a porté la sécurité de la procédure à un niveau jamais atteint auparavant.
Comment les systèmes de cartographie tridimensionnelle sont-ils utilisés dans le traitement du trouble du rythme (arythmie) ?
En particulier dans les arythmies dangereuses développées à la suite de lésions apparues après une crise cardiaque, ou dans les cas de fibrillation auriculaire de structure complexe, il ne suffit pas au médecin de procéder uniquement en regardant des ombres bidimensionnelles sous rayons X. L’intérieur du cœur ressemble à une grotte complexe, irrégulière, tridimensionnelle et constamment en mouvement. C’est à ce stade que les systèmes de cartographie avancés entrent en jeu.
Vous pouvez considérer ces systèmes comme une adaptation à l’intérieur du cœur des dispositifs de navigation GPS que nous utilisons dans nos voitures. Grâce aux champs magnétiques placés sous le lit du patient et aux fils dotés de capteurs spéciaux à l’intérieur du cœur, un modèle anatomique tridimensionnel, coloré et fidèle du cœur est construit sur l’écran de l’ordinateur. De plus, ces systèmes ne se contentent pas de dessiner la forme ; ils montrent en direct la propagation électrique à l’intérieur du cœur avec des échelles de couleurs. Le point où l’électricité commence le plus tôt et qui brille en rouge est le cœur même du problème, et constitue la cible principale de l’ablation. Ainsi, les procédures sont réalisées avec une précision millimétrique, non pas à l’aveugle, mais à partir d’une carte entièrement personnalisée, avec une marge d’erreur quasiment nulle.
À qui pose-t-on un pacemaker ou un défibrillateur (ICD) pour un trouble du rythme (arythmie) ?
Tous les troubles du rythme ne peuvent pas être traités par ablation. Si le problème n’est pas que le cœur bat vite ou crée un court-circuit, mais que les câbles principaux sont rompus à cause du vieillissement, de la calcification ou d’une lésion, entraînant un ralentissement important du cœur, le corps a alors besoin d’un soutien extérieur.
Les pacemakers sont constitués d’une petite batterie cachée sous la peau, juste sous la clavicule, et de très fins fils intelligents qui s’étendent de là jusqu’à l’intérieur du cœur par voie veineuse. En réalité, ces appareils ne fonctionnent pas en permanence ; ce sont des sentinelles silencieuses qui surveillent discrètement le rythme du cœur. Tant que le cœur bat suffisamment vite par lui-même, ils attendent ; mais si le générateur faiblit ou si le rythme devient dangereusement lent, ils entrent immédiatement en action en envoyant au cœur de petites impulsions physiologiques imperceptibles, permettant à la vie de continuer à son rythme normal.
Il existe également des défibrillateurs implantables (ICD), qui ressemblent à un pacemaker mais dont la fonction est beaucoup plus importante. Ils sont conçus pour les patients dont le cœur est gravement endommagé et qui risquent à tout moment de développer un trouble du rythme mortel ; ce sont comme de petites unités d’urgence implantées dans le corps. Dès que cet appareil détecte ce tremblement chaotique (fibrillation) provenant des cavités inférieures du cœur, il n’attend pas l’arrivée d’une équipe médicale extérieure : il délivre de l’intérieur un choc électrique puissant qui réinitialise le cœur et ramène le patient à la vie. Ces dispositifs ne traitent pas tant la maladie qu’ils constituent, chez les patients à haut risque, l’assurance la plus puissante contre la mort subite.
Comment se déroule la période de récupération après les procédures liées au trouble du rythme (arythmie) ?
La plus grande inquiétude de nombreux patients est de savoir à quel point la période suivant une intervention sur le cœur sera difficile. Cependant, le principal avantage des procédures modernes d’électrophysiologie est qu’elles sont réalisées entièrement par voie vasculaire (de manière mini-invasive), sans ouvrir la cage thoracique. Après une ablation ou une pose de pacemaker, le patient peut généralement rentrer chez lui en marchant le jour même ou le lendemain matin, après une nuit d’observation, auprès de ses proches.
La cicatrisation du vaisseau utilisé dans la région de l’aine est très rapide. Les patients peuvent reprendre leurs activités quotidiennes de routine et leur travail de bureau quelques jours après leur sortie. Il est tout à fait normal de ressentir de légers ratés liés à la cicatrisation du cœur au cours des premières semaines suivant la procédure ; c’est l’effort du cœur pour s’adapter à son nouvel ordre. L’important est d’utiliser strictement les médicaments prescrits par le médecin et de respecter les durées de repos recommandées. De nombreuses personnes qui ont vécu pendant des années avec la peur et l’inquiétude permanente de devoir aller à l’hôpital ressentent, après le succès de la procédure, un grand soulagement psychologique et recommencent presque une nouvelle vie.
Les principales étapes à respecter après la procédure sont les suivantes :
- Ne pas solliciter la zone d’intervention
- Ne pas soulever d’objets lourds
- Boire beaucoup de liquides
- Prendre les médicaments exactement à l’heure
- Se reposer pendant la durée recommandée
- Ne pas négliger les ECG de contrôle
- Faire des marches à rythme lent
Que peut-on faire dans la vie quotidienne pour réduire le risque de trouble du rythme (arythmie) ?
Malgré tous les progrès de la médecine et les solutions technologiques miraculeuses, la première étape pour préserver la santé de notre cœur est entre nos mains. Le cœur n’est pas seulement une pompe mécanique constituée de cellules ; c’est un organe très sensible qui réagit immédiatement à ce que nous mangeons, à l’air que nous respirons, à l’eau que nous buvons et surtout aux fluctuations émotionnelles que nous vivons. Beaucoup des facteurs qui déclenchent les troubles du rythme sont en réalité des habitudes de vie modifiables. Même si le traitement réussit, si ces mauvaises habitudes sous-jacentes ne sont pas corrigées, les problèmes peuvent réapparaître avec le temps dans un autre coin du cœur. C’est pourquoi prendre soin de son corps constitue la base de tous les traitements avancés qui peuvent être appliqués.
Les mesures simples pouvant être prises dans la vie quotidienne sont les suivantes :
- Marche régulière à rythme soutenu
- Atteindre le poids idéal
- Arrêter complètement de fumer
- Limiter la consommation de sel
- Boire suffisamment d’eau
- Limiter le thé et le café
- Dormir régulièrement
- Gérer le stress
- Mesurer régulièrement la tension artérielle
- Contrôler le taux de sucre
- Consulter régulièrement un médecin
En particulier, le pouvoir bénéfique de la perte de poids sur l’arythmie est un fait scientifique incontestable. Une diminution de seulement 10 % du poids corporel allège de manière incroyable la charge du cœur et multiplie le succès à long terme des procédures d’ablation. La santé cardiaque est un ensemble qui doit être pris en compte à chaque instant de la vie, et pas seulement lorsque la maladie frappe à la porte.

Prof. Dr. Kadriye Orta Kılıçkesmez est l’une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l’Université d’Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l’Institut de Cardiologie de la même université. En 2015, elle a été mandatée par l’université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d’angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d’angiographie de l’Hôpital Prof. Dr. Cemil Taşçı et a assuré que la clinique devienne une clinique de formation.