La tachicardia è un disturbo del ritmo cardiaco caratterizzato dall’aumento della frequenza cardiaca a riposo oltre 100 battiti al minuto. Il funzionamento del cuore più veloce del normale può influenzare il sistema circolatorio e in alcuni casi può essere il segnale di gravi problemi cardiovascolari.
I sintomi della tachicardia si manifestano generalmente come sensazione di palpitazioni, capogiri, mancanza di respiro, fastidio toracico e debolezza. L’aumento della frequenza cardiaca può portare l’organismo ad avere difficoltà nel soddisfare il fabbisogno di ossigeno e nei casi avanzati possono verificarsi svenimento o confusione mentale.
Tra le cause della tachicardia vi sono stress, esercizio intenso, febbre, anemia, eccesso di ormoni tiroidei e alcuni farmaci. Inoltre, anche malattie cardiologiche come malattie delle valvole cardiache, malattia coronarica e disturbi del muscolo cardiaco possono causare un’accelerazione del ritmo cardiaco.
Il trattamento della tachicardia viene pianificato in base alla causa sottostante e può includere modifiche dello stile di vita, terapia farmacologica o metodi interventistici. Dopo la valutazione cardiologica, possono essere applicate opzioni terapeutiche come farmaci regolatori del ritmo, ablazione con catetere o, in alcuni casi, pacemaker.
| Cose da sapere | Informazioni |
| Definizione | La tachicardia è la condizione in cui il cuore batte a riposo oltre 100 battiti al minuto. Esistono sottotipi come tachicardia sinusale (fisiologica o patologica), tachicardia sopraventricolare e tachicardia ventricolare. |
| Frequenza cardiaca normale | Negli adulti, la frequenza cardiaca normale a riposo è generalmente compresa tra 60 e 100 battiti al minuto. |
| Tipi di tachicardia | – Tachicardia sinusale: si verifica in situazioni come esercizio, stress e febbre. – Tachicardia sopraventricolare (SVT): è un disturbo del ritmo rapido di origine atriale. – Tachicardia ventricolare (VT): è un grave disturbo del ritmo di origine ventricolare e può rappresentare un pericolo per la vita. – Fibrillazione atriale e Flutter atriale: sono battiti cardiaci rapidi dovuti ad attività atriale anomala. |
| Sintomi comuni | – Sensazione di palpitazioni – Capogiri – Svenimento o sensazione di stare per svenire – Mancanza di respiro – Dolore toracico – Debolezza |
| Sintomi di emergenza | – Perdita di coscienza – Forte dolore toracico – Difficoltà respiratoria – Calo della pressione sanguigna |
| Possibili cause | – Stress fisico o emotivo – Anemia – Febbre – Ipertiroidismo – Malattie cardiache (malattia coronarica, insufficienza cardiaca) – Squilibri elettrolitici – Alcol, caffeina, nicotina – Alcuni farmaci o effetti collaterali dei farmaci – Uso di droghe (es. cocaina, anfetamine) |
| Fattori di rischio | – Età – Storia familiare di malattia cardiaca – Pressione alta – Diabete – Obesità – Stile di vita sedentario |
| Metodi diagnostici | – Esame fisico e raccolta dell’anamnesi – ECG (Elettrocardiogramma) – Monitor Holter (registrazione ECG di 24-72 ore) – Test da sforzo – Ecocardiografia – Esami del sangue (tiroide, elettroliti, anemia ecc.) |
| Opzioni terapeutiche | – Modifiche dello stile di vita: riduzione di caffeina/alcol, gestione dello stress, esercizio regolare – Terapia farmacologica: beta-bloccanti, calcio-antagonisti, farmaci antiaritmici – Elettrocardioversione: ritorno del ritmo cardiaco alla normalità tramite shock elettrico – Ablazione con catetere: eliminazione del focolaio elettrico anomalo – Defibrillatore cardioverter impiantabile (ICD): viene utilizzato nei disturbi del ritmo potenzialmente letali |
| Follow-up e controllo | – Follow-up cardiologico regolare – Controlli ECG – Valutazione dell’efficacia dei farmaci e degli effetti collaterali – Monitoraggio della causa sottostante |
| Metodi di prevenzione | – Alimentazione sana ed equilibrata – Esercizio regolare – Evitare l’uso di sigarette e alcol – Gestione dello stress – Tenere sotto controllo le malattie esistenti (ipertensione, diabete ecc.) |
Panoramica sulla tachicardia
La tachicardia è la condizione in cui il cuore batte più di 100 volte al minuto a riposo. La frequenza cardiaca varia naturalmente in base al fabbisogno di ossigeno e nutrienti dell’organismo. È normale che i battiti cardiaci accelerino durante l’esercizio, sotto stress o quando siamo emozionati. Tuttavia, se questa accelerazione si verifica a riposo o in momenti inattesi, può essere un segno di tachicardia. Questo battito rapido del cuore può far sì che il corpo pompi più sangue di quanto necessario, causando alcuni sintomi.
Il funzionamento regolare del cuore è di vitale importanza per il corretto svolgimento di tutte le funzioni corporee. Il cuore funziona come una pompa, inviando sangue ai polmoni e al resto del corpo. Questa pompa deve funzionare con un ritmo e una velocità specifici. In caso di tachicardia, questo ritmo si altera e il cuore inizia a battere molto velocemente. Questi battiti rapidi possono ridurre la capacità del cuore di pompare sangue in modo efficace. Di conseguenza, il cervello e gli altri organi potrebbero non ricevere ossigeno sufficiente. La gravità di questa condizione varia in base al tipo, alla durata e alle cause sottostanti della tachicardia.
- Differenza tra definizione di tachicardia e frequenza cardiaca normale
La frequenza cardiaca normale negli adulti a riposo è compresa tra 60 e 100 battiti al minuto. Questo intervallo può variare leggermente in base all’età, alla forma fisica e allo stato generale di salute dell’individuo. Ad esempio, la frequenza cardiaca a riposo degli sportivi è generalmente più bassa. La tachicardia, invece, indica una frequenza cardiaca superiore a questo intervallo normale. Se la frequenza cardiaca rimane costantemente sopra 100, si tratta di una condizione che richiede una valutazione medica.
L’aumento della frequenza cardiaca in questo modo significa che il cuore lavora di più. Tuttavia, questo “lavorare di più” non significa sempre lavorare in modo più efficace. Un cuore che batte troppo rapidamente potrebbe non riuscire a riempire completamente le sue camere e questo riduce la quantità di sangue pompata. Questa situazione porta l’organismo ad avere difficoltà nel soddisfare il fabbisogno di ossigeno. Per questo motivo è importante comprendere che la tachicardia non è solo un battito cardiaco rapido, ma anche una funzione cardiaca potenzialmente inefficace.
- Tipi di tachicardia
Le tachicardie vengono classificate in base alla regione del cuore da cui originano e al tipo di disturbo del ritmo. Uno dei tipi più comuni è la tachicardia sopraventricolare (SVT). Questo tipo comprende i disturbi del ritmo che iniziano nelle camere superiori del cuore (atri) o nelle vie di conduzione tra atrio e ventricolo. Un altro tipo importante è la tachicardia ventricolare (VT). La VT inizia nei ventricoli, cioè le camere inferiori del cuore, ed è generalmente considerata una condizione più grave. Questo perché i ventricoli sono le camere principali che pompano sangue al corpo.
Inoltre, anche la tachicardia sinusale è una condizione comune. Si tratta di un ritmo che origina dal nodo senoatriale (SA), il pacemaker naturale del cuore, ma che funziona a una velocità superiore al normale. La tachicardia sinusale è generalmente legata a una causa sottostante (stress, esercizio, infezione ecc.) e migliora quando questa causa viene eliminata. Al contrario, altri tipi di tachicardia come SVT e VT possono derivare da anomalie del sistema elettrico del cuore e possono richiedere trattamenti più complessi. Questa classificazione aiuta i medici a comprendere l’origine del problema e a determinare la strategia terapeutica più appropriata.
Sintomi della tachicardia
I sintomi della tachicardia possono variare da persona a persona e persino comparire con intensità diverse nella stessa persona in momenti differenti. Alcune persone non avvertono alcun sintomo, mentre altre possono sperimentare sintomi piuttosto fastidiosi. Tra i sintomi più comuni vi sono le palpitazioni. Le palpitazioni sono la sensazione che il cuore batta rapidamente o in modo irregolare nel petto. Questa sensazione può essere descritta come il battito d’ali di un uccello o come un motore che funziona rapidamente.
Tra gli altri sintomi comuni vi è la mancanza di respiro, che può essere avvertita soprattutto durante lo sforzo o anche a riposo. Anche il dolore toracico è un altro sintomo importante e talvolta può essere confuso con un infarto. Capogiri, sensazione di stordimento e persino svenimento (sincope) sono sintomi gravi che possono essere causati dalla tachicardia. Questi sintomi possono indicare che il cervello non riceve ossigeno sufficiente. Anche stanchezza e debolezza rientrano tra i sintomi generali.
- Palpitazioni
Le palpitazioni sono il sintomo più evidente e più frequentemente riferito della tachicardia. Si tratta della sensazione che il cuore batta più velocemente, più forte o in modo irregolare del normale. Le palpitazioni possono durare pochi secondi oppure continuare per minuti. Alcune persone descrivono questa sensazione come “il cuore mi sale in gola” o “il cuore batte come se volesse uscire dal petto”. L’intensità e la frequenza delle palpitazioni variano notevolmente in base al tipo di tachicardia e alla causa sottostante.
Anche se la sensazione di palpitazioni non è sempre segno di un problema grave, soprattutto se è accompagnata da altri sintomi o si ripete frequentemente, è necessario consultare un medico. Il medico può eseguire test come l’elettrocardiografia (ECG) per determinare la causa delle palpitazioni. Questi test aiutano a rilevare i disturbi del ritmo registrando l’attività elettrica del cuore. Anche se le palpitazioni sono fastidiose, la vera fonte di preoccupazione è la condizione sottostante potenzialmente pericolosa.
- Mancanza di respiro e dolore toracico
La mancanza di respiro (dispnea) è un sintomo comunemente osservato durante la tachicardia. Quando il cuore batte molto velocemente, non riesce a pompare in modo efficace sangue ossigenato sufficiente al corpo. Questa situazione può portare soprattutto ad accumulo di liquidi nei polmoni (congestione polmonare) e rendere difficile la respirazione. La mancanza di respiro che aumenta con lo sforzo può essere meno preoccupante rispetto alla mancanza di respiro avvertita anche a riposo, ma in entrambi i casi è necessaria una valutazione medica.
Il dolore toracico (angina) può essere osservato soprattutto nei disturbi del ritmo più gravi come la tachicardia ventricolare. Il funzionamento rapido del cuore aumenta il fabbisogno di ossigeno dei muscoli cardiaci. Se vi è un restringimento delle arterie coronarie, questa maggiore richiesta di ossigeno non può essere soddisfatta e si manifesta dolore toracico. Questo dolore è generalmente percepito come pressione o costrizione e può irradiarsi al braccio sinistro o alla mandibola. Poiché il dolore toracico può essere un segno di condizioni che richiedono intervento medico urgente, come l’infarto, non deve mai essere ignorato.
- Capogiri, svenimento e debolezza
Capogiri, stordimento e svenimento (sincope) sono conseguenze dirette della riduzione del flusso sanguigno al cervello durante la tachicardia. Il cervello ha bisogno costante di sangue ossigenato. Quando il cuore non riesce a pompare abbastanza rapidamente o efficacemente, il cervello non può soddisfare questo bisogno e ciò provoca sintomi come i capogiri. Se il flusso sanguigno diminuisce in modo significativo, la persona può perdere temporaneamente conoscenza (svenimento).
Lo svenimento, sebbene raro soprattutto nei giovani e nelle persone sane, può essere il sintomo di un disturbo del ritmo cardiaco sottostante come la tachicardia. È di vitale importanza che le persone che hanno episodi di svenimento si rivolgano immediatamente a uno specialista in cardiologia. Anche debolezza e una sensazione generale di stanchezza sono sintomi comuni della tachicardia. I livelli generali di energia del corpo dipendono dalla capacità del cuore di pompare sangue in modo efficace. Quando questa funzione si altera, la persona può sentirsi costantemente stanca e priva di energia.
Cause della tachicardia
La tachicardia può avere molte cause diverse. Queste cause comprendono un’ampia gamma, dai fattori legati allo stile di vita a gravi condizioni mediche. Alcune cause sono temporanee e innocue, mentre altre possono essere il segno di una malattia sottostante e richiedere trattamento. Comprendere le cause è il primo passo per una diagnosi e un trattamento corretti. Generalmente, le cause della tachicardia vengono suddivise in due categorie principali: cause extracardiache e cause di origine cardiaca.
Lo stress fisico ed emotivo è uno dei fattori scatenanti più comuni della tachicardia. Esercizio, eccitazione, paura o stati emotivi intensi causano il rilascio di adrenalina da parte dell’organismo. Questi ormoni preparano il corpo alla modalità “lotta o fuga” aumentando la frequenza e la forza dei battiti cardiaci. Tuttavia, se questa risposta continua anche dopo l’evento stressante o è eccessiva, può portare a tachicardia.
- Stress, ansia e fattori emotivi
Stress intenso, disturbi d’ansia e attacchi di panico possono aumentare significativamente la frequenza cardiaca stimolando eccessivamente il sistema nervoso simpatico. Questa è la risposta naturale del corpo al pericolo, ma in condizioni di stress cronico o ansia può diventare continua. Le forti palpitazioni, la mancanza di respiro e il dolore toracico avvertiti durante un attacco di panico possono essere confusi con i sintomi di un infarto. Tuttavia, questi attacchi sono generalmente correlati all’ansia e possono essere gestiti con il trattamento corretto.
- Condizioni mediche e malattie
Diverse condizioni mediche possono causare tachicardia. Tra queste vi è l’eccessiva attività della ghiandola tiroidea (ipertiroidismo). Gli ormoni tiroidei accelerano il metabolismo e questo può portare a un aumento della frequenza cardiaca. L’anemia impedisce al corpo di trasportare ossigeno sufficiente ai tessuti. Per compensare questa condizione, il cuore inizia a battere più velocemente. Anche le infezioni febbrili attivano il meccanismo di difesa dell’organismo, aumentando la frequenza cardiaca.
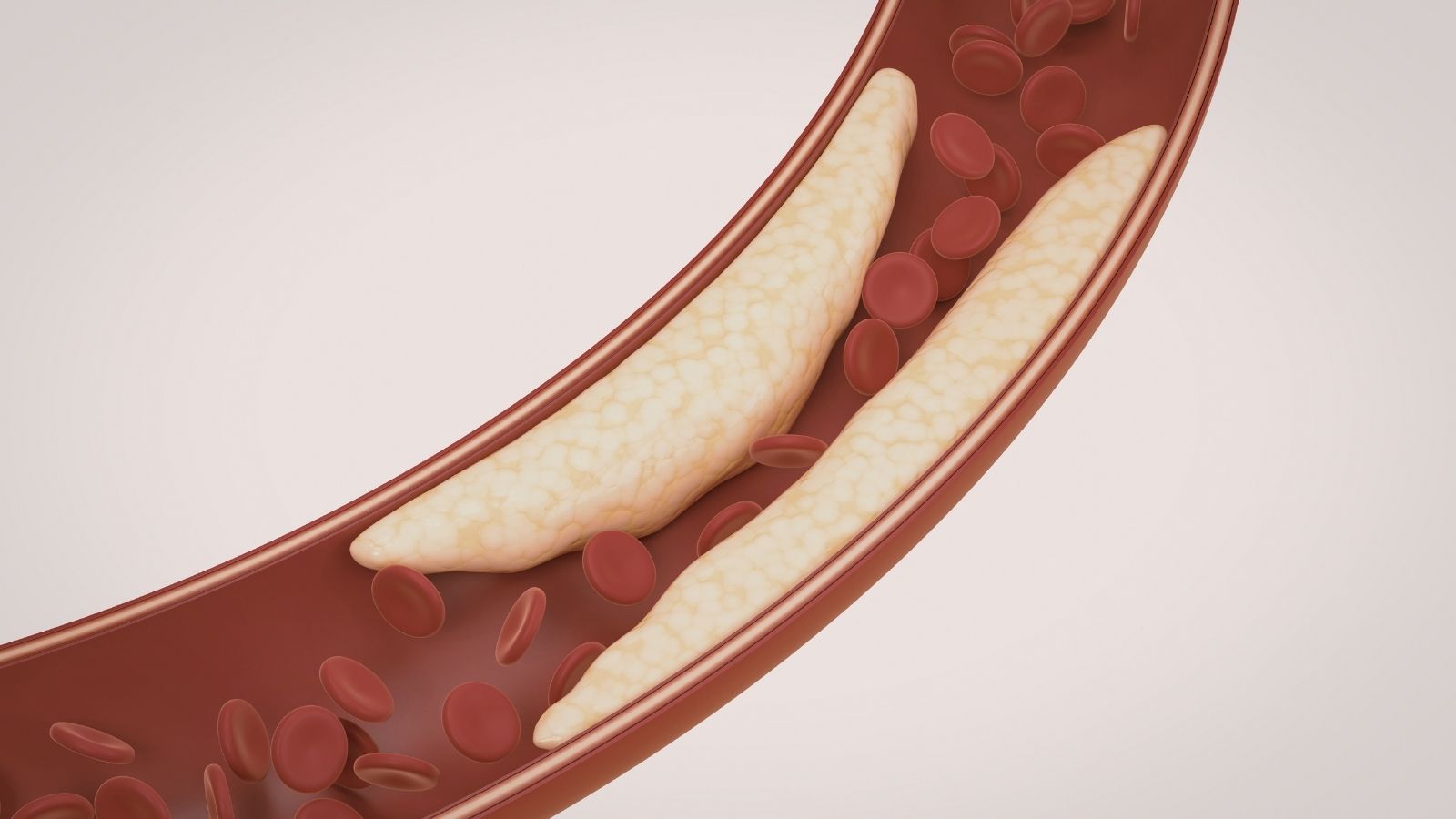
Anche le malattie cardiovascolari sono cause importanti di tachicardia. Condizioni come insufficienza cardiaca, malattie delle valvole cardiache, aver avuto un infarto o infiammazione del muscolo cardiaco (miocardite) possono alterare la funzione di pompa del cuore e causare disturbi del ritmo. Anche la pressione alta (ipertensione) può affaticare il cuore e causare tachicardia nel tempo.
- Farmaci e uso di sostanze
La tachicardia può verificarsi come effetto collaterale di alcuni farmaci. In particolare, i broncodilatatori usati nel trattamento dell’asma, i farmaci per il raffreddore e alcuni farmaci tiroidei possono aumentare la frequenza cardiaca. Inoltre, farmaci stimolanti (ad esempio anfetamine) e droghe illegali (cocaina, cannabis) possono causare gravi episodi di tachicardia. Anche il consumo eccessivo di sostanze come caffeina e nicotina può aumentare temporaneamente la frequenza cardiaca.
- Fattori legati allo stile di vita
Un’eccessiva assunzione di caffeina, bevande energetiche e alcuni tipi di tè può aumentare la frequenza cardiaca. Allo stesso modo, anche la nicotina è un potente stimolante e fumare o usare prodotti contenenti nicotina può portare a tachicardia. Anche il consumo eccessivo di alcol può causare disturbi del ritmo cardiaco sia improvvisi sia a lungo termine. La disidratazione e gli squilibri elettrolitici possono influenzare il ritmo cardiaco. In particolare, la carenza di minerali come potassio e magnesio aumenta il rischio di disturbi del ritmo cardiaco.
- Predisposizione genetica e condizioni congenite
Alcuni tipi di tachicardia possono derivare da anomalie congenite del sistema elettrico del cuore. Ad esempio, condizioni come la sindrome di Wolff-Parkinson-White sono caratterizzate dalla presenza di una via elettrica accessoria nel cuore e possono causare episodi ricorrenti di tachicardia. Nelle persone con storia familiare di disturbi del ritmo cardiaco, il rischio di tachicardia può essere più elevato a causa della predisposizione genetica. Queste condizioni vengono generalmente diagnosticate in età precoce e richiedono un trattamento specifico.
Diagnosi della tachicardia
La diagnosi di tachicardia viene posta attraverso la raccolta dell’anamnesi del paziente, l’esame fisico e l’esecuzione di vari test cardiaci. Il medico chiederà in dettaglio quando sono iniziati i sintomi, quanto durano, in quali situazioni aumentano e se sono presenti altri sintomi associati. Durante l’esame fisico, il medico ascolterà i battiti cardiaci, misurerà la pressione e valuterà lo stato generale di salute.
Uno degli strumenti diagnostici più importanti è l’elettrocardiografia (ECG). L’ECG registra graficamente l’attività elettrica del cuore ed è molto efficace nel rilevare disturbi del ritmo (aritmie). Tuttavia, se gli episodi di tachicardia si presentano in modo intermittente, un ECG standard potrebbe non essere sufficiente. In questo caso, il medico può raccomandare metodi di monitoraggio più prolungati, come monitor Holter o registratore di eventi. Il monitor Holter registra generalmente il ritmo cardiaco in modo continuo per 24-48 ore. I registratori di eventi, invece, vengono attivati manualmente quando il paziente avverte sintomi, registrando quel momento.
- Elettrocardiografia (ECG)
L’ECG è uno strumento fondamentale nella diagnosi di tachicardia. I segnali elettrici prodotti dal cuore vengono registrati tramite elettrodi applicati al torace, alle braccia e alle gambe. Questi segnali vengono riportati su carta o su uno schermo di computer, fornendo informazioni sulla regolarità e velocità del ritmo cardiaco e sull’attività delle diverse parti del cuore. L’ECG aiuta a distinguere diversi tipi di tachicardia, come tachicardia ventricolare, tachicardia sopraventricolare e tachicardia sinusale.
Tuttavia, l’ECG ha un limite: se il paziente non è in fase di attacco, l’ECG può apparire normale. Per questo motivo, nei pazienti che hanno episodi ricorrenti o prolungati possono essere necessari test aggiuntivi. L’ECG può anche rilevare altri problemi cardiaci che possono causare tachicardia, come infarto, ispessimento del muscolo cardiaco o squilibri elettrolitici. Per questo motivo, l’ECG è importante non solo per valutare il disturbo del ritmo, ma anche la salute cardiaca generale.
- Monitor Holter e registratori di eventi
Se la tachicardia non viene rilevata con l’ECG standard, entra in gioco il monitor Holter. Questo dispositivo portatile ha generalmente le dimensioni di un telefono cellulare e registra continuamente il ritmo cardiaco per un giorno o più. Il paziente continua le sue normali attività quotidiane mentre indossa questo dispositivo. Il dispositivo registra qualsiasi disturbo del ritmo e il medico analizza queste registrazioni per determinare la presenza, il tipo e la frequenza della tachicardia. Il monitor Holter è molto prezioso soprattutto per rilevare tachicardie scatenate dalle attività quotidiane o che compaiono in momenti specifici.
I registratori di eventi, invece, vengono utilizzati per sintomi che compaiono meno frequentemente ma preoccupano il paziente. Questi dispositivi vengono attivati manualmente quando il paziente avverte un sintomo come palpitazioni o capogiri. Il dispositivo registra il ritmo cardiaco per alcuni minuti a partire dall’inizio del sintomo. Questo consente al medico di vedere cosa sta facendo il cuore durante i sintomi. Alcuni registratori di eventi possono anche rilevare e registrare automaticamente ritmi anomali.
- Test da sforzo
Il test da sforzo (stress test) viene utilizzato soprattutto per valutare tachicardie scatenate dallo sforzo. Durante questo test, il paziente cammina su un tapis roulant o utilizza una bicicletta statica. Durante il test vengono monitorati continuamente ECG, pressione sanguigna e frequenza cardiaca. L’obiettivo è osservare come cambia il ritmo cardiaco durante l’attività fisica e rilevare disturbi del ritmo o segni di ischemia (insufficiente flusso sanguigno al muscolo cardiaco) che compaiono con lo sforzo.
Se durante il test da sforzo compare una tachicardia evidente o un’altra anomalia, il medico può utilizzare questi risultati per creare il piano terapeutico. Il test da sforzo viene anche utilizzato per valutare la tolleranza all’esercizio del paziente e determinare la sicurezza del programma di esercizio. Questo test è particolarmente importante nelle persone con sospetta malattia coronarica o che avvertono dolore toracico durante l’esercizio.
- Test cardiaci aggiuntivi
Oltre ai test sopra indicati, il medico può richiedere esami più avanzati. L’ecocardiografia (ECO) valuta la struttura del muscolo cardiaco, lo stato delle valvole e la funzione di pompa utilizzando immagini ecografiche del cuore. Questo test aiuta a rilevare problemi cardiaci strutturali che possono causare tachicardia (ad esempio ispessimento del muscolo cardiaco, insufficienza valvolare).
In alcuni casi può essere necessario uno studio elettrofisiologico (EPS). Si tratta di un test invasivo e viene generalmente eseguito nel laboratorio di angiografia. Speciali cateteri (tubi sottili e flessibili) vengono introdotti dall’arteria o dalla vena inguinale e guidati verso il cuore. Questi cateteri misurano con grande precisione l’attività elettrica all’interno del cuore e determinano esattamente dove inizia il disturbo del ritmo e attraverso quali vie si propaga. L’EPS è considerato il gold standard nella diagnosi dei disturbi del ritmo complessi e nella determinazione delle opzioni terapeutiche.
Trattamento della tachicardia
Il trattamento della tachicardia varia in base alla causa sottostante, al tipo di tachicardia, alla gravità dei sintomi e allo stato generale di salute del paziente. L’obiettivo principale del trattamento è riportare la frequenza cardiaca alla normalità, controllare i sintomi e prevenire episodi futuri. In alcuni casi, le modifiche dello stile di vita possono essere sufficienti, mentre talvolta possono essere necessari terapia farmacologica, cardioversione o intervento chirurgico.
Prima di iniziare il trattamento, il medico si concentrerà sull’identificazione della causa della tachicardia. Se la tachicardia è dovuta a una causa trattabile come infezione, problemi tiroidei o effetti collaterali dei farmaci, l’obiettivo iniziale sarà eliminare questa causa di base. Ad esempio, in caso di infezione verrà usata una terapia antibiotica, mentre in caso di ipertiroidismo verranno utilizzati farmaci tiroidei.
- Modifiche dello stile di vita ed evitare i fattori scatenanti
Identificare ed evitare i fattori che scatenano la tachicardia è una parte importante del trattamento. Ridurre il consumo eccessivo di caffeina e alcol, smettere di fumare, seguire un’alimentazione regolare ed equilibrata, dormire a sufficienza e applicare tecniche di gestione dello stress (come meditazione e yoga) può essere utile. L’esercizio regolare rafforza il cuore, ma è importante evitare sforzi eccessivi e svolgere il programma di esercizio sotto controllo medico.
Inoltre, evitare la disidratazione e assumere liquidi a sufficienza può aiutare a regolare il ritmo cardiaco. È importante adottare una dieta ricca di frutta e verdura fresca per mantenere l’equilibrio elettrolitico. Questi cambiamenti semplici ma efficaci possono aiutare a ridurre la frequenza e la gravità degli episodi di tachicardia in molte persone.
- Terapia farmacologica
Uno dei metodi più frequentemente utilizzati nel trattamento della tachicardia è la terapia farmacologica. I farmaci utilizzati variano in base al tipo di tachicardia. Beta-bloccanti e calcio-antagonisti agiscono rallentando la frequenza cardiaca e riducendo la forza di contrazione del cuore. I farmaci antiaritmici, invece, mirano a correggere i ritmi anomali regolando la conduzione elettrica del cuore.
In alcuni tipi di tachicardia sopraventricolare, farmaci ad azione rapida come l’adenosina possono essere utilizzati in emergenza. In condizioni più gravi come la tachicardia ventricolare, possono essere preferiti farmaci come l’amiodarone. La terapia farmacologica è generalmente un approccio a lungo termine e richiede che il paziente sia controllato regolarmente dal medico. Il medico regolerà la dose monitorando l’efficacia del farmaco e i possibili effetti collaterali.
- Cardioversione
La cardioversione è un metodo terapeutico utilizzato soprattutto negli episodi di tachicardia rapida e instabile. In questa procedura, dopo aver somministrato al paziente una leggera anestesia, viene applicato uno shock elettrico controllato. Questo shock “resetta” l’attività elettrica del cuore e mira a riportare il cuore al normale ritmo sinusale. La cardioversione viene generalmente eseguita nei pronto soccorso o durante il ricovero in ospedale.
La cardioversione può essere un trattamento efficace anche in alcuni disturbi del ritmo come la fibrillazione atriale. Tuttavia, questa procedura comporta anche rischi e potrebbe non essere adatta a ogni paziente. Il medico deciderà se la cardioversione è appropriata valutando le condizioni del paziente. Dopo la procedura, le condizioni del paziente vengono monitorate attentamente e generalmente viene effettuato un controllo ECG prima della dimissione.
- Ablazione con catetere
L’ablazione con catetere è una tecnica chirurgica minimamente invasiva che mira a eliminare in modo permanente la fonte della tachicardia. Le vie elettriche anomale o i focolai individuati durante lo studio elettrofisiologico (EPS) vengono distrutti tramite uno speciale catetere utilizzando energia a radiofrequenza o crioterapia (congelamento). Questa procedura elimina il “cortocircuito” che causa il disturbo del ritmo.
L’ablazione con catetere è molto efficace soprattutto nelle tachicardie sopraventricolari ricorrenti, nel flutter atriale e in alcuni tipi di tachicardia ventricolare. La procedura viene generalmente eseguita in anestesia locale e il tempo di recupero è solitamente breve. Le percentuali di successo sono elevate, ma in alcuni casi può essere necessario ripetere la procedura. Questo metodo è una buona opzione anche per i pazienti che non rispondono alla terapia farmacologica o che non desiderano assumere farmaci.
- Impianto di pacemaker e cardioverter-defibrillatore (ICD)
In alcuni tipi di tachicardia, soprattutto quando si presentano insieme a ritmo cardiaco lento (bradicardia) o in caso di episodi di tachicardia ventricolare potenzialmente letali, possono essere necessari dispositivi come pacemaker o cardioverter-defibrillatore impiantabile (ICD). Il pacemaker regola il battito cardiaco inviando impulsi elettrici quando il cuore batte troppo lentamente.
I dispositivi ICD, invece, vengono utilizzati nei pazienti a rischio di arresto cardiaco improvviso. Questi dispositivi, quando rilevano un episodio di tachicardia pericolosa, applicano automaticamente uno shock elettrico riportando il cuore al ritmo normale. L’impianto dell’ICD è generalmente una procedura chirurgica eseguita in anestesia generale. Questi dispositivi riducono significativamente il rischio di morte improvvisa e migliorano la qualità della vita dei pazienti.
Fattori di rischio per la tachicardia
La tachicardia può essere osservata a qualsiasi età e in qualsiasi individuo. Tuttavia, alcuni fattori possono aumentare il rischio di sviluppare tachicardia. Conoscere questi fattori di rischio è importante per adottare misure preventive e per la diagnosi precoce. Nelle persone con storia familiare di malattia cardiaca o morte improvvisa, il rischio può essere più elevato a causa della predisposizione genetica. Con l’avanzare dell’età possono verificarsi cambiamenti naturali nelle funzioni cardiache e ciò può aumentare il rischio di disturbi del ritmo.
- Fattori di età e sesso
In generale, con l’aumentare dell’età cresce la frequenza dei disturbi del ritmo cardiaco. Negli anziani, il muscolo cardiaco e il sistema di conduzione possono diventare meno elastici, rendendo il cuore più predisposto alla tachicardia. Alcuni tipi di tachicardia sono più comuni in determinati gruppi di età. Ad esempio, le tachicardie sopraventricolari sono più frequenti nei giovani, mentre le tachicardie ventricolari si osservano più spesso negli anziani e nelle persone con malattie cardiache. Dal punto di vista del sesso, alcuni disturbi del ritmo sono più comuni nelle donne, mentre altri sono più frequenti negli uomini. Tuttavia, queste differenze sono generalmente piccole e lo stato generale di salute è un fattore più determinante.
- Problemi di salute esistenti
Come già accennato, molti problemi di salute cronici aumentano il rischio di tachicardia. Condizioni come pressione alta, malattia coronarica, insufficienza cardiaca, malattie delle valvole cardiache, diabete, malattie tiroidee (ipertiroidismo), apnea del sonno e malattie polmonari croniche possono causare tachicardia affaticando il cuore o influenzando direttamente il sistema elettrico del cuore. Per questo motivo, è molto importante che le persone con questi problemi di salute si sottopongano a regolari controlli cardiologici e aderiscano al trattamento.
- Storia familiare e predisposizione genetica
Se in famiglia vi è una storia di arresto cardiaco improvviso, malattie cardiache genetiche o un disturbo del ritmo noto, anche negli individui può aumentare il rischio di sviluppare tachicardia. Alcune sindromi genetiche (ad esempio sindrome di Brugada, sindrome del QT lungo) possono causare direttamente disturbi del ritmo cardiaco. Per questo motivo, alle persone con familiari che hanno avuto gravi problemi di salute cardiaca si raccomanda di sottoporsi a valutazione cardiologica fin dalla giovane età. In alcuni casi, i test genetici possono aiutare a determinare il rischio.
- Abitudini di vita
Abitudini di vita come fumo, consumo eccessivo di alcol, consumo regolare di bevande energetiche o bevande ad alto contenuto di caffeina, uso di droghe e alimentazione insufficiente aumentano significativamente il rischio di tachicardia. Soprattutto nei giovani e negli adulti di mezza età, il potenziale di queste abitudini di causare tachicardia è elevato. Adottare uno stile di vita sano non solo riduce il rischio di tachicardia, ma migliora anche la salute cardiovascolare generale.
Domande Frequenti
In quali situazioni la tachicardia può essere il segnale di una grave malattia cardiaca?
La tachicardia può talvolta verificarsi per cause temporanee come stress, caffeina o esercizio, ma in alcuni casi può essere il sintomo di disturbi del ritmo cardiaco sottostanti. Soprattutto se è accompagnata da dolore toracico, svenimento, mancanza di respiro e capogiri, può essere il segno di un grave problema cardiaco.
Quali abitudini quotidiane scatenano gli episodi di tachicardia?
Consumo eccessivo di caffeina, stress intenso, fumo, alcol, insonnia e alcune bevande energetiche possono scatenare episodi di tachicardia. Inoltre, disidratazione o esercizio eccessivo possono causare un improvviso aumento della frequenza cardiaca.
È normale osservare tachicardia durante la gravidanza?
Durante la gravidanza, poiché il volume del sangue aumenta, il cuore lavora di più e questo può portare a un aumento della frequenza cardiaca. Tuttavia, se le palpitazioni sono molto intense o si accompagnano a mancanza di respiro o svenimento, deve essere necessariamente effettuata una valutazione cardiologica.
Quali complicanze possono svilupparsi se la tachicardia non viene trattata a lungo?
La tachicardia non controllata può portare nel tempo ad affaticamento del muscolo cardiaco, insufficienza cardiaca, formazione di coaguli di sangue e raramente rischio di ictus. Soprattutto nei disturbi del ritmo cronici, la diagnosi precoce e il trattamento sono importanti per proteggere la salute del cuore.
Come si distingue la tachicardia dalle palpitazioni causate dall’ansia?
Le palpitazioni causate dall’ansia compaiono generalmente in situazioni stressanti e diminuiscono con il rilassamento. La tachicardia dovuta a un disturbo del ritmo cardiaco, invece, può svilupparsi anche a riposo e in test come l’ECG può essere rilevata un’irregolarità del ritmo.
Quali test vengono utilizzati nella diagnosi di tachicardia?
Per la diagnosi di tachicardia possono essere eseguiti elettrocardiografia (ECG), registrazione Holter del ritmo, test da sforzo e in alcuni casi studio elettrofisiologico. Questi test aiutano a determinare il tipo di ritmo cardiaco e la fonte elettrica del problema nel cuore.
Quali metodi oltre ai farmaci possono essere applicati nel trattamento della tachicardia?
In alcuni tipi di tachicardia possono essere applicati trattamenti interventistici come manovre vagali, ablazione con catetere o pacemaker. Soprattutto nei disturbi del ritmo che non rispondono alla terapia farmacologica, la procedura di ablazione può fornire una soluzione permanente.
A quali abitudini alimentari devono prestare attenzione le persone con tachicardia?
Limitare le bevande contenenti caffeina, bere acqua a sufficienza e consumare alimenti ricchi di potassio e magnesio può aiutare a stabilizzare il ritmo cardiaco. Inoltre, evitare eccesso di sale e alimenti trasformati supporta la salute del cuore.
Cosa bisogna fare a casa durante un episodio di tachicardia improvvisa?
La persona deve cercare di calmarsi e può applicare manovre vagali come respirare profondamente o spingere come durante uno sforzo. Se l’episodio dura a lungo, se vi è dolore toracico o sensazione di svenimento, è necessario richiedere assistenza medica urgente senza perdere tempo.
Dopo il trattamento della tachicardia il ritmo cardiaco torna completamente normale?
Quando la causa della tachicardia viene trattata correttamente, in molti pazienti il ritmo cardiaco può tornare normale. Tuttavia, in alcuni disturbi del ritmo cronici può essere necessario garantire un controllo a lungo termine con follow-up regolare, uso di farmaci o trattamenti interventistici.

Prof. Dr. Kadriye Orta Kılıçkesmez è una delle figure di spicco nel campo della cardiologia in Turchia. È nata il 24 gennaio 1974 a Tekirdağ. Dopo aver completato la sua formazione universitaria presso la Facoltà di Medicina Cerrahpaşa dell’Università di Istanbul, ha scelto la cardiologia come specializzazione e ha ricevuto la sua formazione specialistica presso l’Istituto di Cardiologia della stessa università. Nel 2015, incaricata dall’università, ha fondato la clinica di cardiologia e il laboratorio di angiografia dello Şişli Etfal. Divenuta professoressa nel 2017, Kadriye Kılıçkesmez ha fondato nel 2020 la clinica di cardiologia e il laboratorio di angiografia dell’Ospedale Prof. Dr. Cemil Taşçı e ha garantito che la clinica diventasse una clinica di formazione.