La palpitación cardíaca (palpitación); es una situación molesta que se percibe como resultado de que el corazón lata más rápido, de forma irregular o con más fuerza de lo esperado debido al estrés, el consumo excesivo de cafeína, problemas de tiroides, anemia o alteraciones en el propio sistema eléctrico del corazón. Entre las prácticas que ayudan con la palpitación cardíaca se encuentran los ejercicios de respiración profunda (maniobras vagales), salpicar agua fría en la cara, alimentarse con alimentos ricos en potasio y magnesio (como plátano y espinaca), y evitar la cafeína y el estrés. Si estas molestias se repiten con frecuencia o se acompañan de síntomas como desmayo o dolor en el pecho, se debe consultar necesariamente a un especialista; cuando sea necesario, deben buscarse soluciones permanentes mediante métodos como el seguimiento Holter o el estudio electrofisiológico (EPS).
¿Qué es la palpitación cardíaca y cómo se siente en nuestro cuerpo?
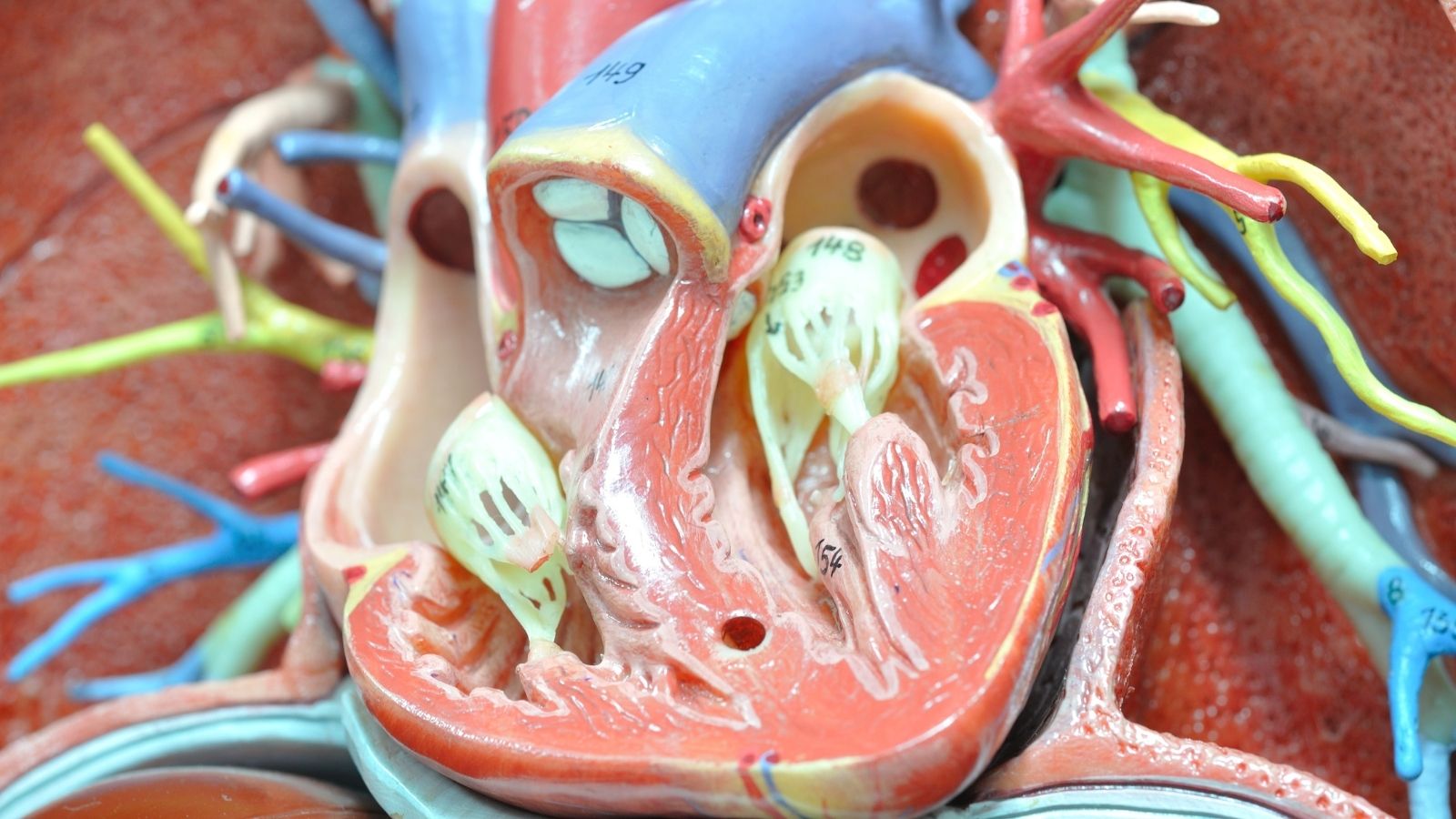
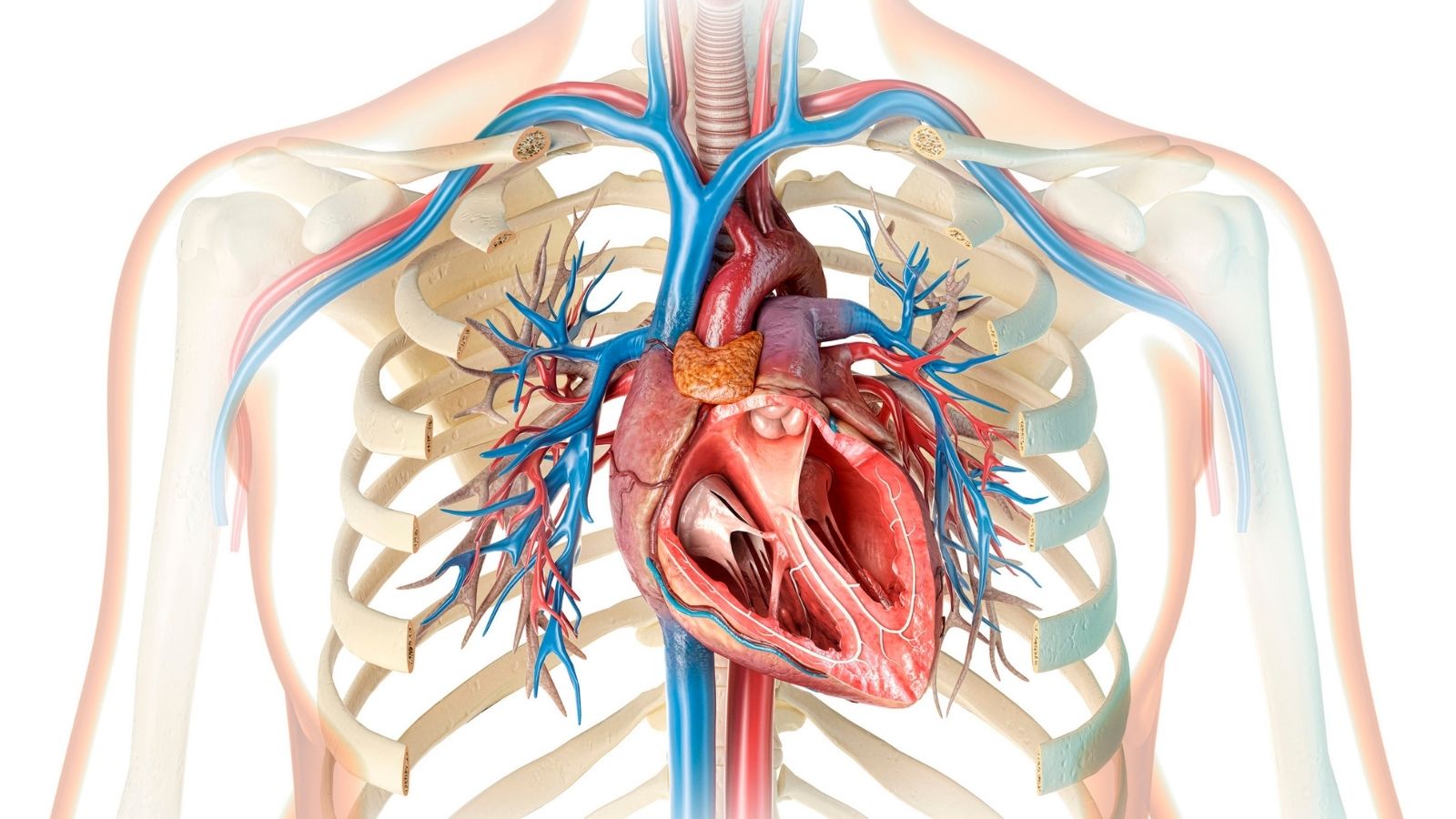
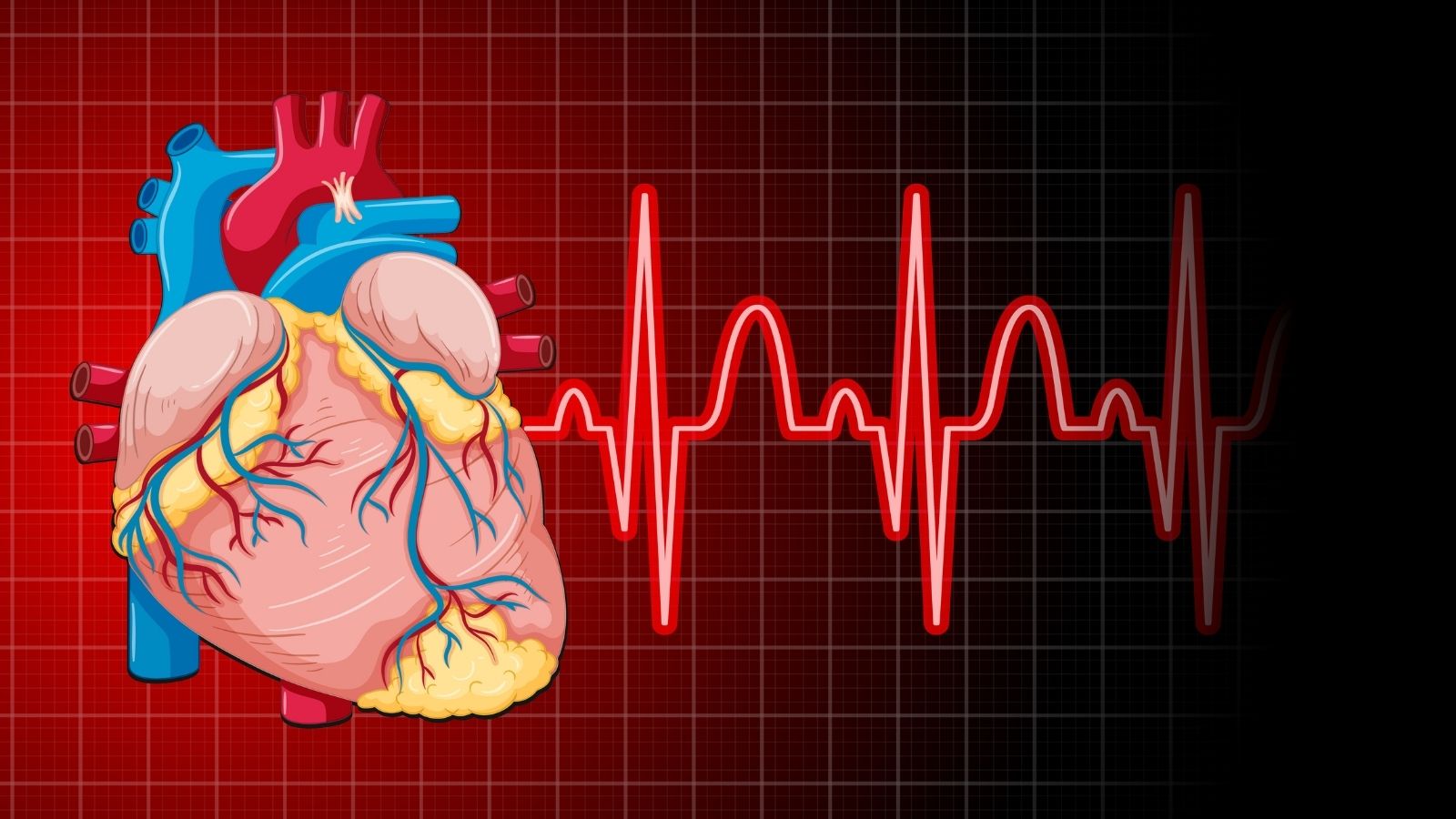
En una persona sana, el corazón late en promedio entre sesenta y cien veces por minuto. Estos latidos son controlados por impulsos eléctricos que salen del nodo sinusal, ubicado en la esquina superior derecha del corazón y que funciona como un generador natural. Estos impulsos eléctricos se propagan por las cavidades del corazón en un orden determinado, permitiendo la contracción y el bombeo de la sangre. Cuando el sistema funciona de forma perfecta, no se siente nada. Sin embargo, cuando se produce una interrupción en este orden eléctrico, cuando los impulsos salen de un punto diferente al que deberían, o cuando se forman cortocircuitos inesperados en la red de cables dentro del corazón, cambia el patrón de contracción del corazón. Los latidos pueden volverse mucho más rápidos de lo normal, irregulares o inusualmente fuertes. Así definimos esta situación en la que la persona siente sus propios latidos cardíacos de forma intensa y molesta en el pecho, la garganta o el cuello. Los pacientes suelen describir esta situación como saltos, aleteo, sensación de carrera o una sensación de vacío en el pecho. Esta sensación en sí puede ser una respuesta fisiológica completamente inocente, pero también puede ser el signo más importante de un trastorno eléctrico del ritmo subyacente que necesariamente requiere intervención.
¿Por qué ocurre la palpitación cardíaca y qué problemas cardíacos la provocan?
Las alteraciones que se producen en la estructura anatómica del corazón o en su red de comunicación eléctrica se encuentran entre las fuentes más básicas de este problema. Las situaciones que han dañado previamente el músculo cardíaco, por ejemplo un infarto sufrido, dejan cicatrices, es decir tejido cicatricial, en el tejido cardíaco. Estos tejidos dañados crean el terreno para cortocircuitos que giran sobre sí mismos al cambiar la dirección del flujo eléctrico normal del corazón o al atrapar la corriente. Además, situaciones como fugas o estrechamientos en las válvulas del corazón, diferencias congénitas en la estructura del corazón o el debilitamiento y agrandamiento del músculo cardíaco con el tiempo también alteran por completo el equilibrio eléctrico.
Cuando se trata de alteraciones eléctricas, algunos problemas importantes del ritmo que encontramos son los siguientes:
- Taquicardia sinusal
- Taquicardia supraventricular
- Fibrilación auricular
- Flutter auricular
- Taquicardia ventricular
- Fibrilación ventricular
Cada una de estas molestias se origina en una zona diferente del corazón. Por ejemplo, la presencia de un cable eléctrico adicional entre las cavidades superiores del corazón, que llamamos aurículas, y las cavidades inferiores, que llamamos ventrículos, hace que la corriente gire continuamente y rápidamente por este cable, provocando latidos muy rápidos que comienzan de repente. Por otro lado, los problemas que se originan en las cavidades inferiores del corazón y que pueden alterar completamente la función de bombeo de sangre tienen potencial de crear un peligro vital.
¿Qué otras enfermedades del cuerpo desencadenan el problema de palpitación cardíaca?
A veces, aunque la propia estructura del corazón esté completamente sana y sus vías eléctricas sean perfectas, problemas en otra parte del cuerpo pueden forzar al corazón. El corazón es uno de los órganos que reaccionan más rápido a los desequilibrios sistémicos del cuerpo. Cuando algo va mal en una zona del cuerpo, el corazón empieza a trabajar más para compensar esa deficiencia o adaptarse a la situación.
Las situaciones sistémicas que aceleran el corazón y afectan su ritmo son las siguientes:
- Hipertiroidismo
- Anemia
- Fiebre alta
- Infecciones graves
- Desequilibrios electrolíticos
- Hipoglucemia
Por ejemplo, cuando la glándula tiroides trabaja en exceso, se libera en la sangre más hormona tiroidea de la necesaria. Estas hormonas funcionan como un pedal de aceleración que aumenta la velocidad del metabolismo del cuerpo. Como resultado, la persona siente que su corazón late muy rápido incluso estando sentada. De forma similar, en los casos de anemia, en los que disminuye el número de glóbulos rojos que transportan oxígeno a los tejidos, el corazón se ve obligado a trabajar más rápido para aumentar la circulación sanguínea y evitar que los tejidos del cuerpo queden sin oxígeno. La deficiencia de minerales como potasio y magnesio, que se encuentran en la sangre y proporcionan la carga eléctrica de las células cardíacas, provoca los saltos que llamamos latidos prematuros.
¿Qué tan efectivos son el estrés, la ansiedad y el estilo de vida sobre la palpitación cardíaca?
El ritmo de vida acelerado que trae la era moderna, el estrés intenso, los trastornos de ansiedad y los ataques de pánico constituyen una parte muy grande de las consultas a urgencias. En el momento de estrés o pánico, el cuerpo percibe un peligro y activa la respuesta de supervivencia llamada “lucha o huida”. Durante este proceso, las glándulas suprarrenales bombean a la sangre una cantidad muy alta de adrenalina. La adrenalina aumenta de forma increíble no solo la frecuencia de los latidos del corazón, sino también la fuerza de contracción. Esta situación crea en la persona la sensación de que su corazón va a romper la caja torácica y salir hacia afuera. Los hábitos de nuestro estilo de vida que parecen pequeños, pero que al acumularse generan efectos enormes, también alimentan este proceso. La falta de sueño, el consumo intenso de cafeína, la nicotina y el alcohol llevan la excitabilidad eléctrica del músculo cardíaco a su punto máximo. Incluso solo limitar estos factores externos puede hacer que las molestias desaparezcan por completo en muchas personas.
¿La palpitación cardíaca que aparece junto con qué síntomas es señal de emergencia?
Por supuesto, no todos los latidos rápidos o saltos representan un peligro vital. A veces pueden ser simples desviaciones del ritmo causadas por cansancio o consumo excesivo de café. Sin embargo, existen algunos síntomas acompañantes que son señales de advertencia muy importantes que muestran que la situación no es inocente y que se requiere una intervención médica urgente.
Los síntomas a los que se debe prestar atención necesariamente y por los que se debe acudir a urgencias sin perder tiempo son los siguientes:
- Desmayo
- Presíncope
- Dolor intenso en el pecho
- Sensación de presión en el pecho
- Falta de aire repentina
- Sudor frío
- Confusión
Si durante los ataques se experimenta oscurecimiento de la visión, mareo o pérdida completa de la conciencia, esto es un indicador claro de que el corazón no puede irrigar suficientemente el cerebro y generalmente es señal de trastornos graves del ritmo. El dolor o ardor que se siente en el pecho muestra que no se puede satisfacer la mayor necesidad de oxígeno del músculo cardíaco que trabaja rápidamente, es decir, que se está viviendo una falta de oxígeno, lo que puede desencadenar un infarto. Los cuadros de falta de aire que se desarrollan como resultado de la caída de la presión arterial a niveles peligrosos y de la acumulación de líquido en los pulmones también son banderas rojas que deben tomarse en serio.
¿Con qué métodos diagnostican los médicos la palpitación cardíaca?
El primer paso que se debe dar en un paciente que acude a la clínica siempre pasa por escuchar muy bien al paciente. Cuándo comenzó la molestia, si se desarrolló de forma repentina o gradual, cuánto duró y cómo terminó son las pistas más valiosas en el camino hacia el diagnóstico. Por ejemplo, las molestias que comienzan de repente como si se presionara un botón y se cortan nuevamente de forma repentina señalan cables de cortocircuito adicionales en el corazón; mientras que los latidos completamente irregulares y caóticos hacen pensar en tormentas eléctricas en las aurículas. Después de la exploración física, se recurre a herramientas tecnológicas para obtener el mapa eléctrico del corazón. Un ECG estándar realizado en el hospital toma la fotografía eléctrica del corazón en ese momento. Sin embargo, si las molestias son temporales y en ese momento todo es normal, necesitamos registros de mayor duración. Entran en juego los dispositivos Holter de ritmo, colocados en el pecho del paciente, que registran el corazón de forma ininterrumpida durante 24 horas, 48 horas o más tiempo mientras continúa con su vida diaria. Para ataques más esporádicos, los registradores de eventos que pueden utilizarse durante semanas o pequeños dispositivos colocados debajo de la piel también nos permiten detectar problemas ocultos.
¿Qué importancia tienen las propias observaciones del paciente en el diagnóstico de la palpitación cardíaca?
En el proceso diagnóstico, la conciencia del paciente sobre su propio cuerpo y las notas que lleva son tan valiosas como los dispositivos. Especialmente mientras lleva colocado el Holter, pedimos al paciente que lleve un diario y que anote minuto a minuto el momento en que siente la molestia. Esta correlación es extremadamente valiosa. El paciente escribe en el diario la hora en que sintió la molestia y, cuando examinamos los registros de esa hora, si el ECG está completamente normal, podemos decir con seguridad que el problema no se debe a una alteración eléctrica del corazón, sino a una situación completamente diferente, por ejemplo un estado de pánico psicológico o un espasmo muscular. Del mismo modo, saber si el paciente experimenta este problema durante el esfuerzo, después de las comidas o mientras descansa es la guía más importante que nos lleva al diagnóstico correcto.
¿Por qué es importante el estudio electrofisiológico (EPS) en el diagnóstico de la palpitación cardíaca?
En pacientes en los que no se entiende con claridad la causa mediante ECG, Holter o pruebas de esfuerzo realizadas desde fuera, o en quienes se decide determinar la fuente exacta del problema y tratarlo de forma permanente, entra en juego el estudio electrofisiológico, abreviado EPS, que es el método estándar de oro de la medicina moderna. El EPS es el proceso de llegar directamente al sistema eléctrico dentro del corazón y mapear el problema en su origen, en lugar de observar desde fuera. Este procedimiento se realiza en laboratorios de cateterismo completamente estériles y con equipamiento tecnológico, administrando al paciente un sedante suave y anestesia local, sin hacerle sentir ningún dolor ni molestia. A través de las venas de la ingle se avanzan hasta el corazón cables muy finos, flexibles y dirigibles. Estos cables se colocan con precisión milimétrica en las aurículas, los ventrículos y las principales vías de conducción del corazón. Con las señales tomadas desde dentro se miden las velocidades normales de conducción del corazón y luego, administrando pequeños estímulos eléctricos controlados, se intenta crear de forma segura en el entorno del laboratorio aquella situación de la que el paciente siempre se queja. De este modo, se determina con certeza dónde se encuentra el problema en el corazón, si se trata de una explosión de foco o de un cortocircuito.
¿El método de ablación con catéter proporciona una solución definitiva para la palpitación cardíaca?
Antes, nuestra única opción en el tratamiento de los trastornos del ritmo era condenar al paciente a medicamentos que debía usar de por vida y que a veces tenían efectos secundarios. Sin embargo, hoy en día, gracias a los enfoques intervencionistas, contamos con un método de tratamiento muy eficaz que libera a los pacientes de esta obligación de usar medicamentos continuamente y proporciona una curación completa. El nombre de este método es ablación con catéter. Ablación significa eliminar, destruir. Justo después de detectar mediante el procedimiento EPS el foco que genera el problema o el cable de cortocircuito que transmite electricidad adicional, esa zona se vuelve inactiva a nivel celular en la misma sesión. Sin dañar en absoluto los tejidos sanos del corazón, se aísla únicamente esa zona enferma de unos pocos milímetros que produce la arritmia. Especialmente en situaciones como la presencia de un cable adicional en el corazón, la tasa de éxito de la ablación es tan alta que, después de ser dado de alta del hospital, el paciente no vuelve a experimentar el mismo problema y puede eliminar completamente de su vida los medicamentos actuales para el ritmo.
¿Cómo se aplica la ablación caliente o fría en el tratamiento de la palpitación cardíaca?
Para volver inactiva la zona problemática, utilizamos básicamente dos fuentes de energía diferentes. Según el tipo de problema y su ubicación en el corazón, decidimos durante el procedimiento qué método será más seguro.
Los métodos básicos de ablación aplicados son los siguientes:
- Aplicación de energía por radiofrecuencia
- Procedimiento de crioablación
En la radiofrecuencia, es decir, ablación caliente, se transmiten ondas de radio de alta frecuencia desde la punta del catéter al tejido cardíaco. Estas ondas crean una energía de fricción en el tejido y generan un calor pequeño, milimétrico y muy controlado. Gracias a este calor, se altera la estructura de las células que producen la arritmia y se elimina de forma permanente su conductividad eléctrica. En la crioablación, es decir, ablación fría, la lógica es exactamente la contraria. El tejido problemático se vuelve inactivo congelándolo hasta menos cincuenta o menos setenta grados. Lo mejor de la ablación fría es que, antes de que el proceso de congelación se vuelva permanente, el tejido puede probarse enfriándolo ligeramente. Si el procedimiento está muy cerca de los principales cables eléctricos del corazón y durante el enfriamiento aparece un bloqueo no deseado, se detiene el procedimiento y el tejido vuelve en segundos a su estado sano anterior. Esta característica hace que el procedimiento sea sumamente seguro.
¿Qué se debe hacer en casa durante una palpitación cardíaca que comienza de repente?
No siempre es posible ir al hospital de inmediato o recibir ayuda médica. Especialmente durante ataques regulares y muy rápidos, existen métodos muy simples pero también salvadores que el paciente puede aplicar por sí mismo en casa, en la oficina o en la calle. En nuestro cuerpo existe un mecanismo natural de freno llamado sistema nervioso parasimpático, que ralentiza la velocidad del corazón. Es posible cortar las molestias de inmediato estimulando el nervio vago, que es el mando principal de este sistema.
Las maniobras vagales aplicadas con este objetivo son las siguientes:
- Respirar profundamente y hacer fuerza
- Salpicar la cara con agua helada
- Estimular el reflejo de náusea
- Toser profunda y repetidamente
- Acostarse boca arriba y elevar las piernas
En el método que llamamos maniobra de Valsalva, después de tomar una respiración profunda, debe cerrar la boca y la nariz y contraer con fuerza la caja torácica como si intentara inflar un globo bloqueado. Este procedimiento aumenta la presión dentro del pecho y estimula con fuerza el nervio vago. Para aumentar aún más el efecto, acostarse boca arriba y elevar las piernas justo después de hacer fuerza aumenta la cantidad de sangre que vuelve al corazón y eleva de forma muy importante la probabilidad de éxito de esta maniobra. Además, salpicar de repente agua fría en la cara engaña al cerebro al activar el reflejo de inmersión del cuerpo y ralentiza de inmediato el corazón para ahorrar oxígeno.
¿Es suficiente el tratamiento farmacológico para controlar la palpitación cardíaca?
En situaciones de emergencia en las que las maniobras físicas mencionadas anteriormente no funcionan o en pacientes en los que no puede realizarse ablación, el tratamiento farmacológico es nuestra arma más importante. Algunos medicamentos de acción muy rápida administrados por vía intravenosa a pacientes que acuden a urgencias y cuyo ritmo no puede detenerse de ninguna manera bloquean por completo la conducción eléctrica del corazón durante solo unos segundos, reinician el sistema prácticamente desde cero y devuelven el ritmo a la normalidad. En el tratamiento a largo plazo se utilizan medicamentos en forma de comprimidos que evitan que el corazón se acelere en exceso y que intentan mantener el ritmo en orden cambiando la carga eléctrica de las células. Sin embargo, estos medicamentos no eliminan físicamente la fuente del problema, es decir, ese cable de cortocircuito o tejido defectuoso en el corazón; solo lo suprimen. Además, como resultado del uso durante muchos años de muchos de ellos, pueden aparecer algunos efectos secundarios no deseados sobre otros órganos del cuerpo. Por eso, cuando existe la posibilidad de una solución permanente, no condenar al paciente durante años a medicamentos es la prioridad de los métodos intervencionistas.
¿Por qué la palpitación cardíaca causada por fibrilación auricular conlleva riesgo de ictus?
La fibrilación auricular, uno de los trastornos del ritmo que encontramos con más frecuencia en la clínica y sobre el que más insistimos, no es solo una molestia incómoda, sino también una enfermedad que puede tener consecuencias muy graves. Durante esta enfermedad, las cavidades superiores del corazón no pueden contraerse de forma regular ni bombear completamente hacia abajo la sangre que contienen. En lugar de eso, debido a señales eléctricas caóticas, solo tiemblan. Como la contracción no es completa, el flujo sanguíneo se vuelve lento en pequeñas cavidades en forma de bolsillo ciego dentro de la aurícula izquierda del corazón, prácticamente se estanca. La característica más importante de la sangre estancada es que tiende a coagularse. Cuando el coágulo que se forma aquí con el tiempo se desprende, se incorpora al flujo sanguíneo y va a distintas zonas del cuerpo, con mayor frecuencia a los vasos que alimentan el cerebro, causando una obstrucción. Esta obstrucción termina en un cuadro de ictus. Por eso, en el manejo de esta enfermedad, el objetivo principal no es solo devolver el corazón al ritmo normal; también es eliminar por completo este riesgo mortal de coágulo mediante tratamientos anticoagulantes.
¿Cómo afecta la alimentación a las molestias de palpitación cardíaca?
El éxito de las intervenciones médicas y de los procedimientos intervencionistas está directamente relacionado con los cambios positivos que el paciente realizará en su propio estilo de vida y hábitos alimentarios. Para que el músculo cardíaco pueda funcionar de manera equilibrada a nivel celular, la necesidad de ciertos minerales tiene una importancia vital. Especialmente el potasio y el magnesio son minerales que permiten que las células cardíacas se relajen después de contraerse y se preparen de forma saludable para el siguiente estímulo eléctrico. La deficiencia de estos minerales hace que las células se vuelvan más sensibles e irritables, lo que invita a los latidos irregulares.
Los alimentos ricos en minerales que deben estar abundantemente presentes en el plan alimentario son los siguientes:
- Plátano
- Albaricoque
- Aguacate
- Espinaca
- Brócoli
- Yogur
- Semillas de calabaza
El consumo regular de estos alimentos fortalece la armadura eléctrica del corazón. Además, limitar el consumo de sal para controlar la presión arterial es uno de los pasos más correctos para evitar que el músculo cardíaco se engrose con el tiempo y que se altere su equilibrio eléctrico.
¿De qué alimentos deben alejarse definitivamente quienes sufren palpitación cardíaca?
Tanto como los alimentos que deben consumirse, también existen desencadenantes que debemos eliminar completamente de nuestra vida o reducir en una proporción muy seria. Algunas sustancias estimulan directamente los focos del músculo cardíaco y comienzan a hacerlos disparar innecesariamente.
La lista de los principales desencadenantes de los que se debe mantenerse alejado es la siguiente:
- Té muy cargado
- Café fuerte
- Bebidas energéticas
- Alcohol
- Alimentos preparados con exceso de sodio
- Cigarrillo
La cafeína, con su estructura que estimula directamente el sistema nervioso, es el desencadenante más común que hace que el corazón lata más rápido y a veces de forma más irregular. Las innumerables tazas de café o té consumidas durante el día pueden ser la principal responsable de la sensación de salto que siente cuando se acuesta por la noche. El alcohol, por su parte, es una sustancia que puede generar un efecto tóxico directo sobre el músculo cardíaco y que desencadena con mucha frecuencia problemas de ritmo originados en las aurículas. El efecto vasoconstrictor y fatigante para el corazón de la nicotina del cigarrillo también hace inevitables estas molestias.
¿Qué ejercicios son más seguros para los pacientes con palpitación cardíaca?
Hacer ejercicio es la forma más natural de fortalecer nuestro corazón, pero en personas con problemas de ritmo, la intensidad y el tipo de esfuerzo tienen gran importancia. Actividades como levantar pesos excesivos, movimientos exigentes realizados conteniendo la respiración o iniciar de repente un sprint pueden elevar de golpe la presión intratorácica y la adrenalina, estimulando los focos problemáticos del corazón. En su lugar, deben preferirse ejercicios controlados y sostenibles en los que el pulso aumente gradualmente.
Los tipos de ejercicio seguros que apoyan la salud del corazón son los siguientes:
- Caminatas al aire libre a paso rápido
- Natación estilo libre
- Bicicleta estática
- Yoga
- Meditación y ejercicios de estiramiento
- Pilates de ritmo ligero
Estos ejercicios de intensidad moderada realizados de forma regular aumentan la capacidad del músculo cardíaco para utilizar oxígeno y también equilibran el sistema nervioso autónomo, evitando aceleraciones excesivas relacionadas con el estrés. Por supuesto, las personas con una enfermedad cardíaca estructural subyacente deben obtener necesariamente la aprobación de su propio médico antes de iniciar cualquier programa de ejercicio y permanecer dentro de los rangos de pulso determinados.

Prof. Dra. Kadriye Orta Kılıçkesmez es una de las figuras destacadas en el campo de la cardiología en Turquía. Nació el 24 de enero de 1974 en Tekirdağ. Tras completar su formación universitaria en la Facultad de Medicina Cerrahpaşa de la Universidad de Estambul, eligió la cardiología como especialidad y realizó su formación especializada en el Instituto de Cardiología de la misma universidad. En 2015, fue designada por la universidad para fundar la clínica de cardiología y el laboratorio de angiografía de Şişli Etfal. Kadriye Kılıçkesmez, quien se convirtió en profesora en 2017, fundó en 2020 la clínica de cardiología y el laboratorio de angiografía del Hospital Prof. Dr. Cemil Taşçı y aseguró que la clínica se convirtiera en una clínica de formación.