El trastorno del ritmo cardíaco (arritmia) es la situación en la que los latidos del corazón se producen demasiado rápido, demasiado lento o de forma irregular debido a una alteración en el sistema normal de conducción eléctrica del corazón. Esta situación puede afectar la capacidad del corazón para bombear la sangre al cuerpo de manera eficaz y, en algunos pacientes, puede causar complicaciones cardiovasculares graves.
Los síntomas del trastorno del ritmo cardíaco pueden aparecer con hallazgos clínicos como sensación de palpitaciones, latido cardíaco irregular, mareos, falta de aire y molestia en el pecho. En algunos casos pueden observarse desmayo, debilidad o disminución del rendimiento durante el ejercicio. La gravedad de los síntomas varía según el tipo de arritmia y el estado general de salud del paciente.
Entre las causas del trastorno del ritmo cardíaco se encuentran las enfermedades cardiovasculares, la hipertensión, las enfermedades de las válvulas cardíacas y las anomalías congénitas del sistema de conducción cardíaco. Además, factores como los desequilibrios electrolíticos, las enfermedades tiroideas, algunos medicamentos y el estrés intenso también pueden afectar el orden eléctrico del corazón y contribuir al desarrollo de arritmia.
Los factores de riesgo del trastorno del ritmo cardíaco están estrechamente relacionados con la edad avanzada, la diabetes, la obesidad, el tabaquismo y las enfermedades cardíacas crónicas. Para el diagnóstico temprano pueden utilizarse electrocardiografía, monitorización Holter y otras evaluaciones cardiológicas. El plan de tratamiento adecuado puede incluir medicamentos, métodos intervencionistas o ajustes del estilo de vida según el tipo de arritmia.
| Lo que debe saber | Información |
| Definición de la enfermedad | El trastorno del ritmo cardíaco (arritmia) es la situación en la que, como resultado de la alteración del ritmo eléctrico normal del corazón, el corazón late muy rápido (taquicardia), muy lento (bradicardia) o de forma irregular. |
| Tipos de arritmia | – Taquicardia: El corazón late más de 100 veces por minuto – Bradicardia: El corazón late menos de 60 veces por minuto – Fibrilación auricular: Actividad eléctrica irregular y rápida en las aurículas del corazón – Taquicardia/fibrilación ventricular: Trastornos del ritmo originados en las cavidades inferiores que ponen en peligro la vida |
| Síntomas | – Palpitaciones cardíacas – Molestia o dolor en el pecho – Mareos o desmayo (síncope) – Falta de aire – Debilidad – Sensación de latido cardíaco irregular |
| Causas | – Enfermedad de las arterias coronarias – Presión arterial alta (hipertensión) – Insuficiencia cardíaca – Enfermedades de las válvulas cardíacas – Anomalías cardíacas congénitas – Trastornos tiroideos (especialmente hipertiroidismo) – Desequilibrios electrolíticos (especialmente potasio, calcio, magnesio) – Estrés, trastornos de ansiedad – Alcohol, cafeína, nicotina o algunos medicamentos |
| Factores de riesgo | – Edad avanzada – Antecedentes familiares de arritmia – Diabetes – Apnea del sueño – Consumo excesivo de alcohol o sustancias – Estrés físico o emocional intenso |
| Métodos de diagnóstico | – ECG (electrocardiograma) – Monitorización Holter (registro de ECG de 24-72 horas) – Prueba de esfuerzo – Estudio electrofisiológico (EPS) – Eco (ecocardiografía) |
| Posibles complicaciones | – Accidente cerebrovascular (especialmente relacionado con la fibrilación auricular) – Insuficiencia cardíaca – Muerte cardíaca súbita (especialmente en arritmias ventriculares) |
¿Qué es el trastorno del ritmo cardíaco (arritmia)?
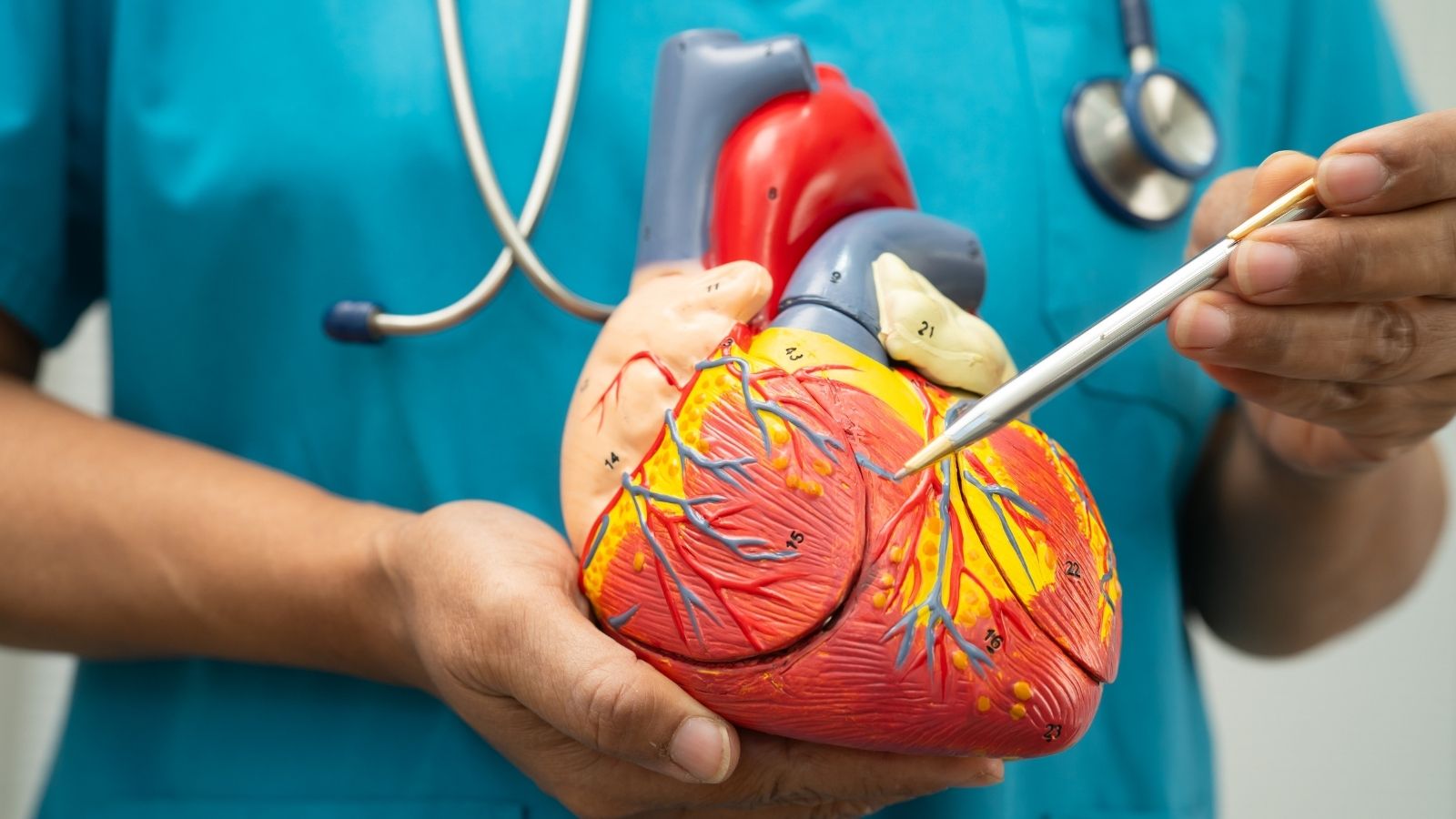
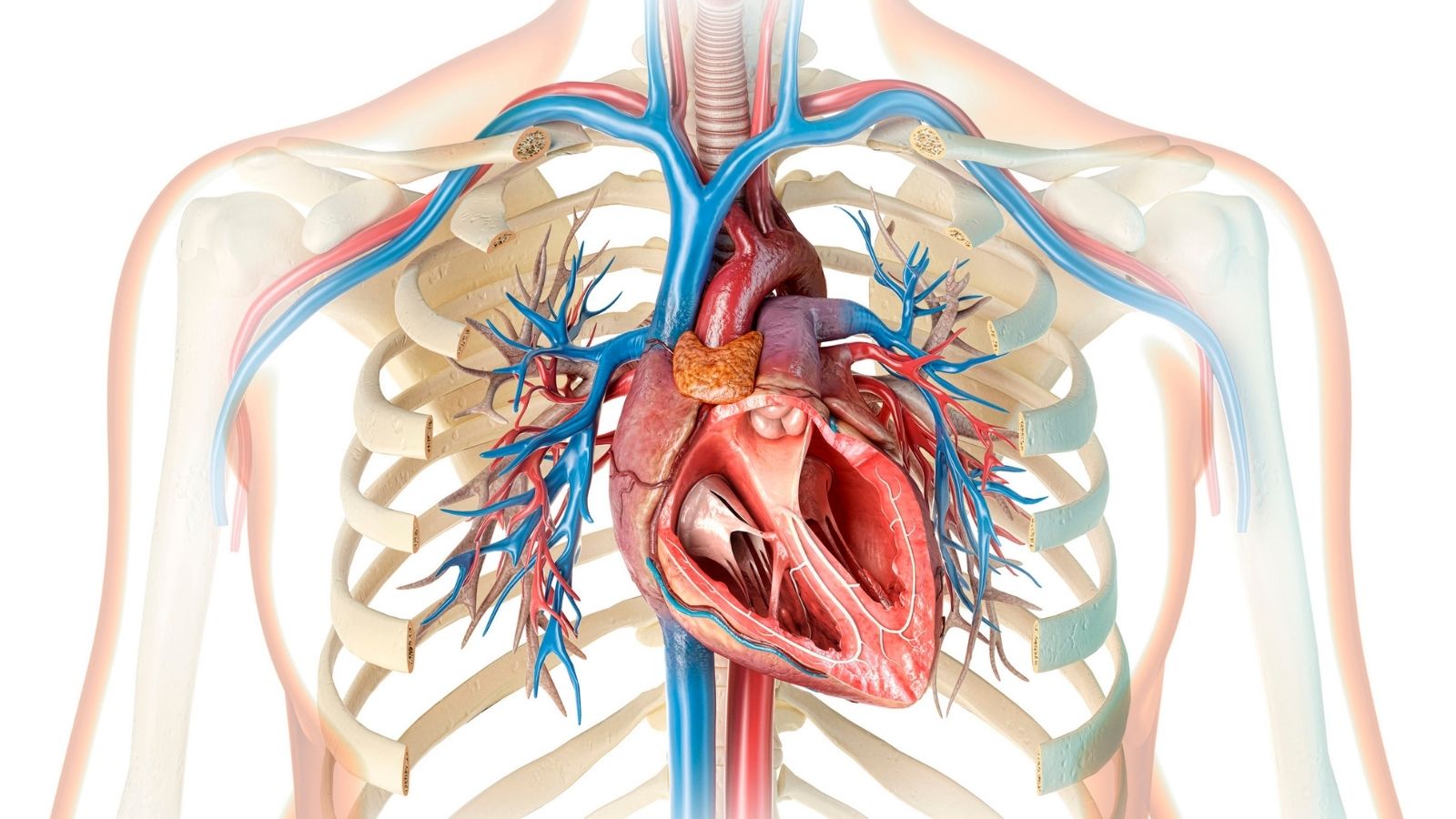
El trastorno del ritmo cardíaco, o arritmia en términos médicos, es que el corazón lata a una velocidad diferente de lo normal o de forma irregular. El corazón bombea sangre al cuerpo contrayéndose regularmente mediante impulsos eléctricos. En la arritmia se produce un problema en estas señales eléctricas. Este problema puede provocar que las señales se produzcan demasiado rápido, demasiado lento, que las vías de conducción se bloqueen o que haya desviaciones, alterando así el ritmo normal del corazón. La frecuencia cardíaca suele estar entre 60 y 100 latidos por minuto. Que esté por debajo de este intervalo se denomina bradicardia (ritmo cardíaco lento), y que esté por encima se denomina taquicardia (ritmo cardíaco rápido). Sin embargo, la arritmia no se relaciona solo con la velocidad; la irregularidad de los latidos cardíacos también es un tipo importante de arritmia.
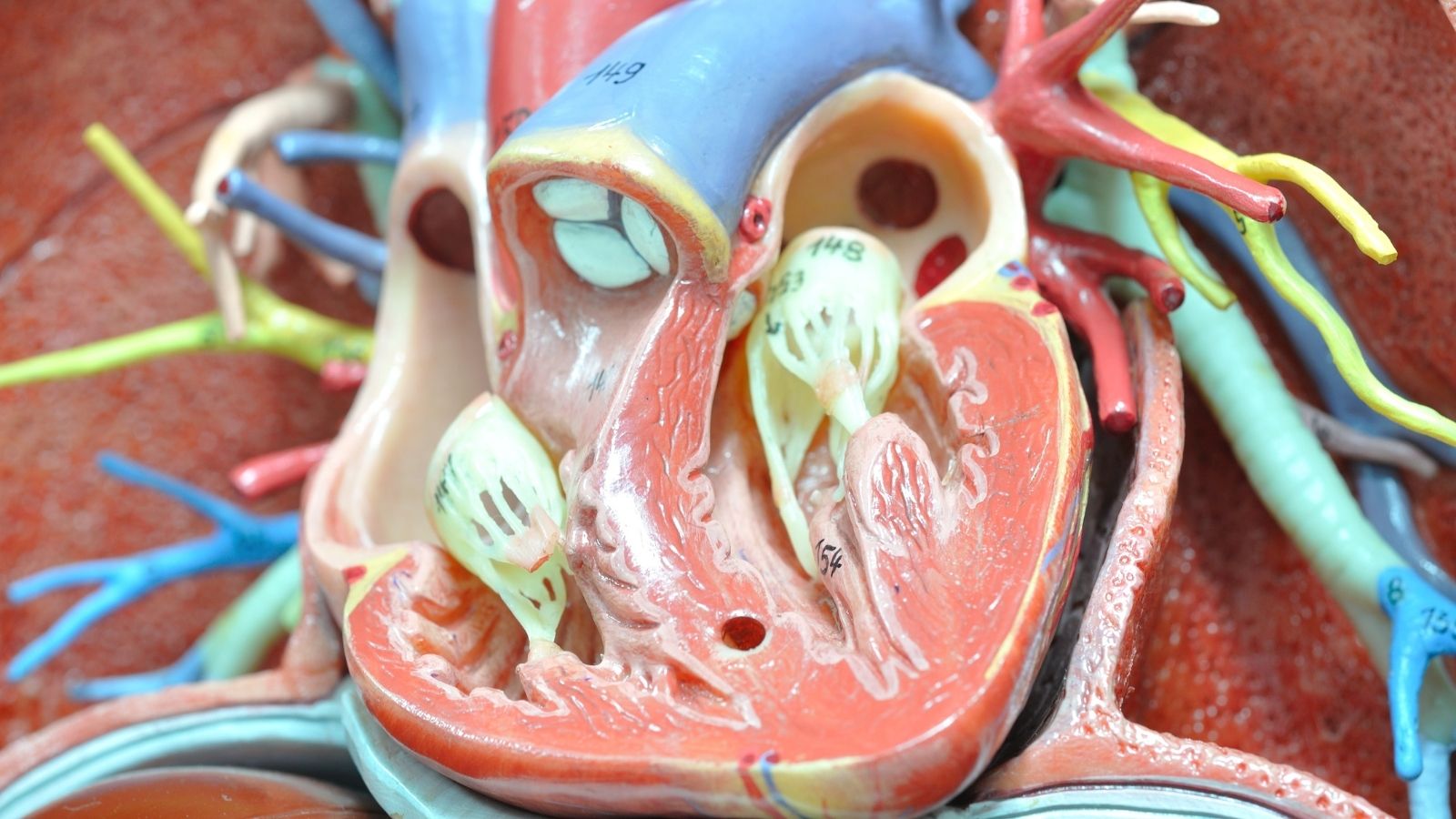
El corazón es un sistema de bombeo complejo. Está formado por cuatro cavidades: dos aurículas y dos ventrículos. El nodo sinoauricular (SA), ubicado en la aurícula derecha del corazón, actúa como el marcapasos natural del corazón e inicia impulsos eléctricos regulares. Estos impulsos avanzan desde las aurículas hacia los ventrículos y permiten que el corazón se contraiga. Cualquier interrupción en este proceso de conducción eléctrica puede causar arritmia. Los impulsos que salen del nodo SA alcanzan primero las aurículas y luego llegan a los ventrículos a través de otro paso llamado nodo auriculoventricular (AV). El nodo AV permite que los impulsos se transmitan a los ventrículos de manera controlada. Durante este recorrido, el retraso o la activación temprana de las señales desencadena trastornos del ritmo.
Las arritmias se clasifican según la parte del corazón donde comienzan, su velocidad y su causa. Uno de los tipos de arritmia más frecuentes es la fibrilación auricular. En esta situación, las aurículas tiemblan de forma rápida e irregular, lo que provoca el envío de señales irregulares a los ventrículos. Entre otros tipos frecuentes de arritmia se encuentran la taquicardia supraventricular (SVT), la taquicardia ventricular (VT) y la fibrilación ventricular (VF). La SVT se origina en circuitos eléctricos anormales situados por encima de las aurículas, mientras que la VT y la VF son trastornos del ritmo más graves originados en los ventrículos. La VF es una situación potencialmente mortal en la que el corazón no puede bombear sangre de manera eficaz y requiere intervención urgente.
Síntomas del trastorno del ritmo cardíaco (arritmia)
Los síntomas de la arritmia pueden variar mucho de una persona a otra. Algunas personas no presentan ningún síntoma, mientras que otras pueden mostrar síntomas bastante molestos e incluso peligrosos. Que el corazón se acelere, se ralentice o lata de forma irregular puede provocar una serie de cambios en el cuerpo. Estos síntomas pueden variar según el tipo de arritmia, su gravedad y el estado general de salud de la persona. Ser consciente de los síntomas es fundamental para el diagnóstico y la intervención tempranos.
Uno de los síntomas más frecuentes son las palpitaciones. Las palpitaciones son cuando la persona expresa que su corazón late rápido, late fuerte, siente un temblor en el pecho o percibe sus latidos más claramente de lo normal. Esta sensación puede durar desde unos segundos hasta varias horas. A veces la persona puede sentir que el corazón se detiene y vuelve a latir. Esta situación se observa con frecuencia especialmente en ritmos irregulares.
Otro síntoma frecuente es la falta de aire. Cuando el corazón no puede bombear suficiente sangre oxigenada al cuerpo, puede sentirse falta de aire debido a la acumulación de líquido en los pulmones o a la incapacidad del cuerpo para satisfacer su necesidad de oxígeno. Esta situación puede hacerse más evidente especialmente durante el esfuerzo o al acostarse. La persona puede sentir como si no pudiera obtener suficiente aire.
- Los mareos y el desmayo (síncope) también son síntomas importantes de la arritmia. Cuando no se proporciona suficiente flujo sanguíneo al cerebro, pueden aparecer mareos, sensación de aturdimiento u oscurecimiento de la visión. Si el flujo sanguíneo hacia el cerebro disminuye repentina y seriamente, la persona puede desmayarse. El desmayo puede observarse especialmente en tipos de arritmia más graves como la taquicardia ventricular o la bradicardia y requiere intervención médica urgente.
- El dolor o la sensación de molestia en el pecho también pueden estar asociados con la arritmia. Este dolor puede parecerse al dolor de un infarto, pero también puede tener un carácter diferente. Generalmente se siente en el centro o en el lado izquierdo del pecho y puede describirse como presión, opresión o ardor. En algunos casos, esta molestia puede irradiarse al cuello, la mandíbula, el brazo o la espalda.
- El cansancio y la debilidad pueden aparecer porque no llega suficiente sangre y oxígeno al cuerpo. La persona puede cansarse más rápido de lo normal, tener dificultad para realizar sus actividades diarias y sentir un agotamiento general. Este síntoma se observa con más frecuencia especialmente en personas con ritmo cardíaco lento (bradicardia).
Además, en algunas personas pueden observarse síntomas menos específicos como sudoración, náuseas o sensación de ansiedad. Estos síntomas pueden estar relacionados con la respuesta de estrés del cuerpo o con la afectación del sistema nervioso autónomo.
Diferenciación de los síntomas
Los síntomas pueden variar según el tipo de arritmia:
- Bradicardia (ritmo cardíaco lento): Generalmente causa síntomas como cansancio, mareos, desmayo y falta de aire. Cuando el corazón cae por debajo de 40-50 latidos por minuto, estos síntomas pueden hacerse más evidentes.
- Taquicardia (ritmo cardíaco rápido): Puede manifestarse con palpitaciones, falta de aire, dolor en el pecho, mareos y a veces desmayo. Que la frecuencia cardíaca supere los 150-200 latidos por minuto puede desencadenar estos síntomas.
- Fibrilación auricular: Las palpitaciones son el síntoma más evidente. También pueden observarse falta de aire, cansancio y aumento del riesgo de accidente cerebrovascular. Esta situación está relacionada con que el corazón no pueda bombear sangre de manera eficaz y con el aumento del riesgo de formación de coágulos.
- Taquicardia ventricular y fibrilación: Estas situaciones suelen ser de inicio repentino y provocan síntomas graves. Pueden observarse dolor en el pecho, palpitaciones intensas, falta de aire, mareos, desmayo e incluso paro cardíaco súbito. Este tipo de arritmia requiere intervención médica urgente.
Causas del trastorno del ritmo cardíaco (arritmia)
Los trastornos del ritmo cardíaco pueden aparecer como resultado de una cadena compleja de factores. Las alteraciones en el sistema eléctrico que proporciona el ritmo normal del corazón pueden ser desencadenadas por diversos problemas de salud subyacentes o factores del estilo de vida. Comprender las causas de la arritmia tiene gran importancia tanto para la prevención como para desarrollar estrategias de tratamiento. Los orígenes de los trastornos del ritmo cardíaco abarcan un amplio espectro, desde la predisposición genética hasta los efectos ambientales.
Una de las causas más frecuentes es la enfermedad cardíaca. Situaciones como enfermedad de las arterias coronarias, haber sufrido un infarto, problemas de las válvulas cardíacas, enfermedades del músculo cardíaco (cardiomiopatía) e insuficiencia cardíaca pueden alterar las vías de conducción eléctrica del corazón y causar arritmia. El daño o el tejido cicatricial en el músculo cardíaco puede preparar el terreno para la formación de impulsos eléctricos anormales. Por ejemplo, el tejido cicatricial que se forma después de un infarto puede hacer que la corriente eléctrica se desvíe de su vía normal y desencadene tipos peligrosos de arritmia como la taquicardia ventricular.
La presión arterial alta (hipertensión) puede aumentar la carga del corazón y, con el tiempo, causar engrosamiento del músculo cardíaco (hipertrofia) y cambios en la conducción eléctrica. Esta situación aumenta especialmente el riesgo de fibrilación auricular. La hipertensión prolongada y no controlada modifica la estructura del corazón y crea un entorno favorable para los trastornos del ritmo.
Las enfermedades de la glándula tiroides, tanto la función tiroidea excesiva (hipertiroidismo) como la insuficiente (hipotiroidismo), pueden causar arritmia. El hipertiroidismo generalmente provoca aumento de la frecuencia cardíaca y palpitaciones, mientras que el hipotiroidismo, aunque raramente, también puede desencadenar trastornos del ritmo. Las hormonas tiroideas afectan directamente el metabolismo y, por tanto, la frecuencia cardíaca.
La diabetes puede aumentar el riesgo de arritmia tanto por las fluctuaciones en los niveles de azúcar en sangre como por el daño vascular que provoca. La diabetes también aumenta el riesgo de otras condiciones que pueden causar arritmia, como infarto e insuficiencia cardíaca.
Los efectos secundarios de algunos medicamentos pueden causar arritmia. Especialmente los medicamentos para la presión arterial, los medicamentos cardíacos, los antidepresivos y algunos medicamentos respiratorios pueden desencadenar trastornos del ritmo. Por ello, es importante hablar con su médico sobre los medicamentos que utiliza.
- El alcohol y las sustancias estimulantes, como cafeína, nicotina y cocaína, también pueden desencadenar arritmia. La nicotina y los estimulantes ilegales aumentan el riesgo de arritmia al incrementar la frecuencia cardíaca y estrechar los vasos sanguíneos.
- Los desequilibrios electrolíticos, especialmente los cambios anormales en los niveles de potasio y magnesio, pueden alterar la actividad eléctrica del corazón. Estos desequilibrios pueden formarse por vómitos, diarrea, enfermedades renales o algunos medicamentos.
- La predisposición genética también se encuentra entre las causas de arritmia. En personas con antecedentes familiares de arritmia, los trastornos del ritmo pueden observarse con más frecuencia debido a determinadas mutaciones genéticas. Enfermedades genéticas como la hipercolesterolemia familiar o ciertos tipos de cardiomiopatía aumentan el riesgo de arritmia.
- La apnea del sueño es una situación caracterizada por pausas respiratorias repetidas durante el sueño y puede aumentar el riesgo de arritmia. La apnea del sueño fuerza el corazón al reducir los niveles de oxígeno en el cuerpo y aumentar la presión arterial.
- El envejecimiento también aumenta el riesgo de arritmia al provocar cambios eléctricos y estructurales en el corazón. El desgaste con el tiempo de las células del sistema de conducción del corazón puede preparar el terreno para el desarrollo de arritmia.
- El estrés y los estados emocionales intensos pueden activar el sistema nervioso simpático, aumentar la frecuencia cardíaca y desencadenar arritmia en algunas personas. Esta situación puede ser más evidente especialmente en personas con una enfermedad cardíaca subyacente.
Clasificación de las causas
Podemos clasificar las causas de la arritmia de la siguiente manera:
- Enfermedades cardíacas estructurales:
Enfermedad de las arterias coronarias y antecedente de infarto Cardiomiopatías (enfermedades del músculo cardíaco) Enfermedades de las válvulas cardíacas Anomalías cardíacas congénitas Insuficiencia cardíaca
- Enfermedades sistémicas:
Hipertensión (presión arterial alta) Enfermedades tiroideas (hipertiroidismo, hipotiroidismo) Diabetes Apnea del sueño Insuficiencia renal
- Problemas eléctricos:
Trastornos del sistema de conducción (por ejemplo, síndrome de Wolff-Parkinson-White) Síndromes arrítmicos hereditarios (por ejemplo, síndrome de QT largo)
- Factores externos y estilo de vida:
Medicamentos (efectos secundarios) Alcohol, tabaco, cafeína, sustancias estimulantes Desequilibrios electrolíticos (potasio, magnesio) Estrés intenso y trauma emocional Ejercicio excesivo (en algunos casos) Envejecimiento
Diagnóstico del trastorno del ritmo cardíaco (arritmia)
El diagnóstico del trastorno del ritmo cardíaco es el primer paso y el más importante para llegar al tratamiento correcto. Los médicos escuchan la historia médica del paciente, realizan un examen físico y utilizan diversas pruebas diagnósticas para determinar el tipo, la causa y la gravedad de la arritmia. El proceso diagnóstico generalmente comienza con la comprensión detallada de los síntomas que experimenta el paciente. Registrar la actividad eléctrica del corazón desempeña un papel clave en este proceso.
- Historia médica y examen físico
Su médico primero realizará una entrevista detallada con usted. En esta entrevista se le harán preguntas sobre los síntomas que experimenta, como cuándo comenzaron, cuánto duraron y qué los desencadenó, los antecedentes familiares de enfermedades cardíacas, los medicamentos que utiliza, sus hábitos de vida como consumo de tabaco, alcohol y cafeína, y otros problemas de salud existentes como presión arterial, diabetes y tiroides. Esta información ayuda al médico a obtener una idea inicial sobre las posibles causas.
Durante el examen físico, su médico escucha los sonidos cardíacos con ayuda de un estetoscopio. Controla si los latidos son regulares y si hay sonidos anormales, como soplos. Además, evalúa su frecuencia y ritmo cardíacos controlando el pulso. Mide la presión arterial y observa su estado físico general. Hallazgos como cambios visibles en el color de la piel, palidez, coloración azulada y edema en las piernas también pueden ofrecer pistas importantes.
- Electrocardiografía (ECG o EKG)
La electrocardiografía (ECG) es la herramienta más básica e importante utilizada en el diagnóstico de la arritmia. El ECG registra gráficamente la actividad eléctrica del corazón. Las señales eléctricas producidas por el corazón se registran mediante pequeños electrodos adheridos a la piel. Esta prueba generalmente dura unos minutos y es indolora. El ECG evalúa el ritmo del corazón, su frecuencia y la conducción de los impulsos eléctricos. Los ritmos anormales, el infarto o el daño del músculo cardíaco pueden hacerse evidentes en el ECG. Sin embargo, debido a que algunos tipos de arritmia aparecen solo durante períodos cortos, no siempre pueden detectarse en un ECG estándar.
- Monitor Holter (ECG de 24 horas o de larga duración)
Si no se detecta arritmia en un ECG estándar pero los síntomas continúan, su médico puede recomendarle utilizar un dispositivo portátil de ECG llamado monitor Holter. Este dispositivo registra continuamente el ECG generalmente durante 24 a 48 horas o a veces durante períodos más largos, hasta 7 días. El dispositivo se lleva puesto mientras realiza sus actividades diarias. El monitor Holter es muy eficaz para captar tipos de arritmia que aparecen de forma intermitente o se desencadenan durante determinadas actividades. Al finalizar el registro, el dispositivo ofrece a su médico información detallada sobre su ritmo cardíaco.
- Registrador de eventos
En situaciones que requieren un seguimiento más prolongado que el monitor Holter, se utiliza un registrador de eventos. Estos dispositivos se activan manualmente cuando el paciente presenta síntomas y registran el ECG durante un período determinado. Algunos registradores de eventos también pueden registrar automáticamente cuando detectan un ritmo anormal. Estos dispositivos pueden utilizarse durante semanas o meses y son ideales para documentar episodios de arritmia poco frecuentes pero importantes.
- Prueba de esfuerzo
La prueba de esfuerzo se utiliza generalmente para diagnosticar tipos de arritmia que aparecen o se intensifican con el esfuerzo. Durante esta prueba, se registra el ECG mientras el paciente camina en una cinta o monta en bicicleta. El ECG, la presión arterial y la frecuencia cardíaca se monitorizan continuamente a medida que aumenta la intensidad del ejercicio. El médico evalúa los trastornos del ritmo, el dolor en el pecho u otros cambios del ECG que aparecen durante el ejercicio. Esta prueba ayuda a comprender el rendimiento del corazón bajo estrés físico.
- Estudio electrofisiológico (EPS)
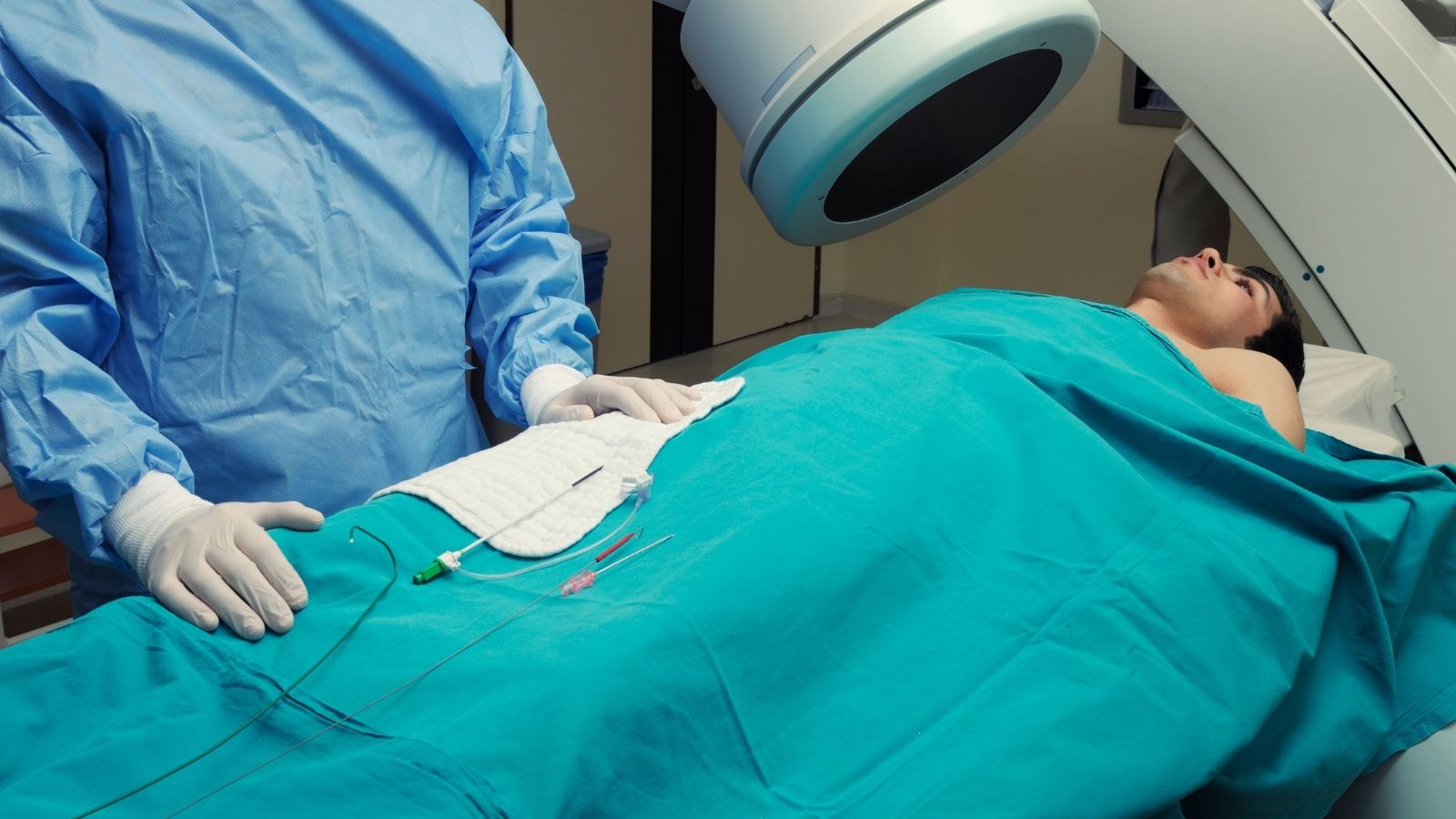
El estudio electrofisiológico (EPS) es un método diagnóstico más invasivo y generalmente se utiliza para determinar la causa y la ubicación de tipos de arritmia complejos o resistentes al tratamiento. En este procedimiento, se colocan cables finos y flexibles (catéteres) en un vaso desde la ingle o el brazo, y estos cables se avanzan hasta el corazón. A través de los catéteres se mapea detalladamente la actividad eléctrica dentro del corazón y se intenta desencadenar la arritmia enviando impulsos eléctricos leves a diferentes regiones del corazón. El EPS desempeña un papel crítico en el diagnóstico definitivo de muchos tipos de arritmia y en la planificación de métodos de tratamiento como la ablación.
- Métodos de imagen adicionales
Ecocardiografía (ECO): Es el examen ultrasonográfico del corazón. Evalúa la estructura, el tamaño, los movimientos de la pared, las funciones de las válvulas y la potencia de bombeo del corazón. Ayuda a comprender la causa de la arritmia detectando enfermedades cardíacas estructurales subyacentes, como cardiomiopatía y problemas valvulares.
Gammagrafía de perfusión miocárdica: Evalúa el flujo sanguíneo al músculo cardíaco. Puede utilizarse especialmente para determinar la causa de la arritmia en casos de isquemia (disminución de sangre) relacionada con enfermedad de las arterias coronarias.
Tomografía computarizada (TC) o resonancia magnética (RM): Muestra detalladamente la estructura del corazón, sus vasos y los tejidos circundantes. Puede utilizarse para detectar algunas anomalías estructurales o tumores cardíacos.
- Pruebas de laboratorio
Los análisis de sangre se utilizan para evaluar situaciones que pueden causar o afectar la arritmia. Estas pruebas pueden incluir:
- Panel de electrolitos: Mide los niveles de potasio, sodio, magnesio y calcio. El desequilibrio de estos electrolitos puede desencadenar arritmia.
- Pruebas de función tiroidea: Evalúa la actividad de la glándula tiroides midiendo los niveles de TSH, T3 y T4.
- Pruebas de función renal y hepática: Evalúa las funciones de estos órganos y proporciona información sobre el estado general de salud.
- Hemograma completo: Se utiliza para detectar situaciones como anemia.
- Biomarcadores cardíacos: Se utilizan si existe sospecha de infarto (troponina, CK-MB).
Métodos de tratamiento del trastorno del ritmo cardíaco (arritmia)
El tratamiento del trastorno del ritmo cardíaco se planifica de forma individual según el tipo, la gravedad y la causa de la arritmia, así como el estado general de salud del paciente. El objetivo principal del tratamiento es devolver el ritmo cardíaco a la normalidad, controlar los síntomas, reducir el riesgo de complicaciones como accidente cerebrovascular y mejorar la calidad de vida del paciente. Las opciones de tratamiento abarcan un amplio espectro, desde tratamiento farmacológico hasta cambios en el estilo de vida, intervenciones quirúrgicas y terapias con dispositivos.
Cambios en el estilo de vida y control de desencadenantes
En muchos tipos de arritmia, los cambios en el estilo de vida constituyen la base del tratamiento o se aplican además de otros tratamientos. Estos cambios tienen como objetivo eliminar los factores que pueden desencadenar la arritmia.
- Reducción del consumo de cafeína y alcohol: Estas sustancias pueden desencadenar arritmia en algunas personas. Reducir su consumo o abandonarlas por completo puede ser beneficioso.
- Dejar de fumar: La nicotina aumenta la frecuencia cardíaca y estrecha los vasos, lo que eleva el riesgo de arritmia. Dejar de fumar mejora la salud cardíaca general.
- Alimentación saludable: Es importante seguir una dieta equilibrada y cardioprotectora, pobre en sal, grasas saturadas y colesterol, y rica en frutas, verduras y cereales integrales.
- Ejercicio regular: La actividad física regular al nivel recomendado por el médico fortalece la salud del corazón. Sin embargo, el ejercicio excesivo o intenso puede desencadenar algunos tipos de arritmia, por lo que debe solicitarse la recomendación del médico.
- Manejo del estrés: Las técnicas de reducción del estrés como yoga, meditación y ejercicios de respiración profunda pueden ser beneficiosas.
- Tratamiento de la apnea del sueño: Si existe apnea del sueño, controlar esta situación con tratamientos como el dispositivo CPAP puede tener un efecto positivo sobre la arritmia.
- Revisión de los medicamentos: Si existen medicamentos que pueden causar o empeorar la arritmia, pueden evaluarse alternativas bajo control médico.
Tratamiento farmacológico
Los medicamentos se utilizan ampliamente en el tratamiento de la arritmia. Diferentes grupos de medicamentos ayudan a regular el ritmo cardíaco actuando mediante diferentes mecanismos.
- Medicamentos antiarrítmicos: Estos medicamentos controlan los trastornos del ritmo regulando la actividad eléctrica del corazón. Los antiarrítmicos de diferentes clases pueden ralentizar la frecuencia cardíaca, ralentizar la conducción o reducir la excitabilidad del músculo cardíaco. Por ejemplo, los betabloqueantes y los bloqueadores de los canales de calcio actúan reduciendo la frecuencia cardíaca y ralentizando la conducción a través del nodo AV. Los antiarrítmicos de clase I, por ejemplo flecainida y propafenona, actúan bloqueando los canales de sodio, mientras que los antiarrítmicos de clase III, por ejemplo amiodarona y sotalol, ejercen su efecto bloqueando los canales de potasio.
- Anticoagulantes: Se utilizan para reducir el riesgo de accidente cerebrovascular especialmente en tipos de arritmia que aumentan el riesgo de formación de coágulos, como la fibrilación auricular. Se utilizan anticoagulantes tradicionales como warfarina o DOAC (anticoagulantes orales directos, por ejemplo rivaroxabán, apixabán). Estos medicamentos reducen el riesgo de accidente cerebrovascular al disminuir la capacidad de coagulación de la sangre.
- Otros medicamentos: Los antihipertensivos para controlar la presión arterial o los medicamentos utilizados en el tratamiento de la insuficiencia cardíaca también pueden desempeñar un papel indirecto en el manejo de la arritmia.
Cardioversión y desfibrilación
Estos métodos se utilizan para terminar ritmos rápidos e irregulares que comienzan de forma repentina y pueden ser peligrosos, especialmente taquicardia supraventricular, taquicardia ventricular y fibrilación ventricular.
- Cardioversión: Es el procedimiento de devolver el ritmo cardíaco anormal a la normalidad utilizando corriente eléctrica o medicamentos. Generalmente se realiza de forma planificada y se aplica una sedación ligera al paciente. La cardioversión eléctrica actúa administrando una descarga al corazón de forma sincronizada.
- Desfibrilación: Es una intervención urgente aplicada en situaciones potencialmente mortales como fibrilación ventricular no sincronizada o taquicardia ventricular sin pulso. Tiene como objetivo reiniciar la actividad eléctrica del corazón con una descarga eléctrica de alta energía y permitir que el ritmo normal vuelva a comenzar. Puede aplicarse en el entorno hospitalario o mediante desfibriladores externos automáticos (DEA).
Ablación con catéter
La ablación con catéter es un procedimiento en el que las vías o tejidos eléctricos anormales que constituyen la fuente de la arritmia se destruyen utilizando energía de radiofrecuencia, láser o crioterapia (congelación). Después de determinar la fuente de la arritmia durante el estudio electrofisiológico (EPS), se dirigen cables finos (catéteres) hacia el corazón. El catéter de ablación desactiva una pequeña zona de tejido que causa la arritmia quemándola o congelándola. Este método es bastante eficaz especialmente en situaciones como taquicardia supraventricular, fibrilación auricular y taquicardia ventricular, y puede proporcionar tratamiento permanente en muchos pacientes.
Colocación de marcapasos
El marcapasos se utiliza en situaciones en las que el corazón late demasiado lento (bradicardia) o no puede recibir impulsos regulares debido a bloqueos de conducción. El marcapasos envía impulsos eléctricos a intervalos regulares para permitir la contracción del corazón. Los marcapasos generalmente se colocan debajo de la clavícula y se conectan a las aurículas o ventrículos del corazón mediante cables finos.
Desfibrilador cardioversor implantable (ICD)
El desfibrilador cardioversor implantable (ICD) se utiliza en pacientes con alto riesgo de paro cardíaco súbito. El ICD monitoriza continuamente el ritmo cardíaco y, cuando detecta una arritmia peligrosa, especialmente taquicardia ventricular o fibrilación ventricular, intenta devolver el corazón a su ritmo normal administrando automáticamente una descarga eléctrica. Los ICD también pueden funcionar como marcapasos. Estos dispositivos son conocidos por sus características salvavidas y reducen significativamente la tasa de muerte súbita en pacientes de alto riesgo.
Tratamientos quirúrgicos
En algunos casos, especialmente cuando otros métodos de tratamiento han fracasado o cuando se acompañan de problemas cardíacos estructurales, puede ser necesario tratamiento quirúrgico.
- Procedimiento Maze (laberinto): Generalmente se utiliza en el tratamiento de la fibrilación auricular. Mediante pequeñas incisiones o marcas creadas con radiofrecuencia/crioterapia en las aurículas del corazón, se impide la propagación de impulsos eléctricos anormales y se reconstruyen las vías de conducción normales. Este procedimiento generalmente puede realizarse mediante cirugía a corazón abierto o métodos mínimamente invasivos.
- Otras intervenciones quirúrgicas: Cirugías como reparación o reemplazo valvular y cirugía de bypass pueden tener un efecto positivo sobre el ritmo al corregir problemas estructurales que causan arritmia.
Tratamientos de nueva generación
- Marcapasos portátiles: Son marcapasos temporales utilizados en situaciones en las que se requiere soporte temporal de marcapasos, adheridos a la piel o en forma de banda torácica.
- Ablación con catéter robótica: Uso de sistemas robóticos para procedimientos de ablación más precisos y controlados.
- Técnicas avanzadas de imagen: Los sistemas de mapeo 3D aumentan la precisión de los procedimientos de EPS y ablación.
Aspectos a tener en cuenta en el manejo de la arritmia
El manejo del trastorno del ritmo cardíaco (arritmia) no se limita solo a tratamientos médicos; también requiere el estilo de vida del paciente, seguimiento regular y un enfoque proactivo frente a posibles complicaciones. Vivir con arritmia es posible con información y apoyo adecuados. Los futuros avances tienen el potencial de ofrecer soluciones más personalizadas y eficaces en el tratamiento de la arritmia.
Seguimiento médico regular
Es de vital importancia que los pacientes diagnosticados con arritmia acudan regularmente a controles médicos para evaluar la eficacia del tratamiento y detectar posibles complicaciones de forma temprana. En estos seguimientos, su médico evaluará los siguientes temas:
- Evaluación de los síntomas: Cambios en la gravedad y frecuencia de los síntomas que experimenta.
- Eficacia y efectos secundarios de los medicamentos: Si los medicamentos que utiliza funcionan o no, y si causan algún efecto secundario.
- ECG y otras pruebas: ECG periódico u otras pruebas diagnósticas para controlar la regularidad de su ritmo cardíaco y su salud cardíaca general.
- Cribado de complicaciones: Especialmente en pacientes con fibrilación auricular, cumplimiento del tratamiento anticoagulante y cribado de coágulos para evaluar el riesgo de accidente cerebrovascular. Control regular de los signos de insuficiencia cardíaca.
- Evaluación del estilo de vida: Avances y dificultades en temas como alimentación, ejercicio y manejo del estrés.
Prevención de complicaciones
Una de las complicaciones más importantes de la arritmia es el accidente cerebrovascular. Especialmente en la fibrilación auricular, aumenta el riesgo de accidente cerebrovascular como resultado de que los coágulos formados en las aurículas se desplacen al cerebro. El uso regular de medicamentos anticoagulantes reduce significativamente este riesgo. Otras posibles complicaciones son:
- Insuficiencia cardíaca: La arritmia prolongada o no tratada puede provocar con el tiempo el debilitamiento del corazón y el desarrollo de insuficiencia.
- Muerte cardíaca súbita: Especialmente las arritmias potencialmente mortales como la taquicardia ventricular y la fibrilación ventricular pueden causar paro cardíaco súbito. La colocación de ICD reduce este riesgo.
- Formación de coágulos sanguíneos: Puede formarse un coágulo como resultado del estancamiento de la sangre dentro del corazón, especialmente en las aurículas.
Preguntas Frecuentes
¿En qué situaciones aparece con más frecuencia el trastorno del ritmo cardíaco arritmia?
El trastorno del ritmo cardíaco suele observarse con más frecuencia en situaciones como enfermedad cardíaca, hipertensión, diabetes, trastornos tiroideos y estrés intenso. Además, el consumo excesivo de cafeína, el tabaquismo y algunos medicamentos también pueden afectar el orden eléctrico del corazón y causar problemas del ritmo.
¿Cómo se reconocen los síntomas del trastorno del ritmo cardíaco en la vida diaria?
En personas con arritmia pueden observarse palpitaciones, latidos rápidos o irregulares del corazón, sensación de opresión en el pecho, mareos y falta de aire. En algunas personas también puede aparecer cansancio repentino o sensación de desmayo, y estas situaciones pueden dificultar las actividades diarias.
¿En qué grupos de edad se observa con más frecuencia el trastorno del ritmo cardíaco?
La arritmia puede observarse a cualquier edad, pero es más frecuente en edades avanzadas. A medida que avanza la edad, el sistema eléctrico del corazón puede debilitarse. Además, también puede desarrollarse trastorno del ritmo en personas jóvenes con enfermedad cardíaca congénita o en personas que viven estrés intenso.
¿El trastorno del ritmo cardíaco puede desencadenarse por estrés y ansiedad?
El estrés intenso y la ansiedad pueden desencadenar irregularidades del ritmo al aumentar la frecuencia cardíaca. Las hormonas liberadas durante el estrés pueden afectar la actividad eléctrica del corazón y causar sensación de palpitaciones o ritmo irregular especialmente en personas sensibles.
¿Qué complicaciones puede causar el trastorno del ritmo cardíaco si no se trata?
Las arritmias no tratadas pueden aumentar con el tiempo el riesgo de insuficiencia cardíaca, formación de coágulos y accidente cerebrovascular. Especialmente en algunos trastornos del ritmo como la fibrilación auricular, aumenta el riesgo de formación de coágulos sanguíneos y esto puede causar problemas graves de salud.
¿El trastorno del ritmo cardíaco puede controlarse con cambios en el estilo de vida?
Los cambios en el estilo de vida como alimentación saludable, ejercicio regular, dejar de fumar y reducir el consumo de cafeína pueden ayudar a controlar algunos tipos de arritmia. Además, el manejo del estrés y los controles médicos regulares desempeñan un papel importante en la protección de la salud cardíaca.
¿Por qué puede aparecer el trastorno del ritmo cardíaco durante el embarazo?
Durante el embarazo, el aumento del volumen sanguíneo y los cambios hormonales pueden crear una carga adicional sobre el corazón. Esta situación puede provocar trastornos del ritmo temporales en algunas mujeres. Aunque la mayoría de las veces es inofensivo, si los síntomas son intensos se requiere necesariamente evaluación cardiológica.
¿Qué pruebas se aplican para diagnosticar el trastorno del ritmo cardíaco?
En el diagnóstico de la arritmia se utilizan con frecuencia la electrocardiografía (ECG), la monitorización Holter y la prueba de esfuerzo. Estas pruebas ayudan a determinar cuándo y en qué condiciones aparecen los latidos irregulares al monitorizar la actividad eléctrica del corazón.
¿Cómo se aplica el método de ablación en el tratamiento del trastorno del ritmo cardíaco?
El tratamiento de ablación es el procedimiento de quemar o congelar el tejido cardíaco que causa el trastorno del ritmo mediante catéteres especiales. Este método puede ayudar a regular nuevamente el ritmo eliminando las vías eléctricas anormales del corazón.
¿A qué deben prestar atención las personas con trastorno del ritmo cardíaco al hacer deporte?
Las personas diagnosticadas con arritmia deben consultar a su médico antes de hacer ejercicio. Los ejercicios ligeros y moderados suelen ser seguros, pero las actividades deportivas intensas y no controladas pueden desencadenar algunos trastornos del ritmo. El seguimiento regular y un plan de ejercicio adecuado son importantes.

Prof. Dra. Kadriye Orta Kılıçkesmez es una de las figuras destacadas en el campo de la cardiología en Turquía. Nació el 24 de enero de 1974 en Tekirdağ. Tras completar su formación universitaria en la Facultad de Medicina Cerrahpaşa de la Universidad de Estambul, eligió la cardiología como especialidad y realizó su formación especializada en el Instituto de Cardiología de la misma universidad. En 2015, fue designada por la universidad para fundar la clínica de cardiología y el laboratorio de angiografía de Şişli Etfal. Kadriye Kılıçkesmez, quien se convirtió en profesora en 2017, fundó en 2020 la clínica de cardiología y el laboratorio de angiografía del Hospital Prof. Dr. Cemil Taşçı y aseguró que la clínica se convirtiera en una clínica de formación.