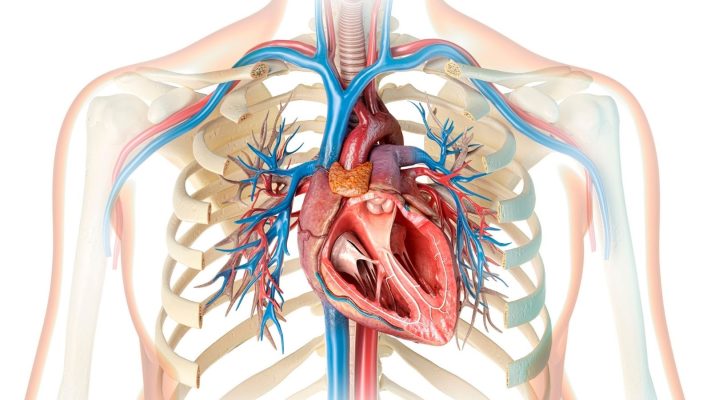
La maladie de l’artère carotide (maladie des carotides) est une affection vasculaire grave qui survient à la suite du développement d’un rétrécissement ou d’une occlusion liés à l’accumulation de plaques athéroscléreuses dans les artères carotides situées des deux côtés du cou, réduisant le flux sanguin vers le cerveau et augmentant le risque d’AVC. Un diagnostic précoce et un traitement approprié sont d’une importance vitale.
Parmi les symptômes de la sténose carotidienne figurent l’accident ischémique transitoire, la perte soudaine de la vision, les troubles de la parole, la faiblesse et l’engourdissement du visage ou des extrémités. Ces signes se développent en raison d’une irrigation insuffisante du tissu cérébral et peuvent constituer un avertissement avant un AVC permanent.
Le diagnostic de la maladie de l’artère carotide est posé à l’aide de méthodes d’imagerie telles que l’échographie Doppler, l’angiographie par résonance magnétique et l’angiographie par tomodensitométrie. Le stade de la maladie est déterminé en établissant le degré de rétrécissement dans la lumière vasculaire, et le plan de traitement est élaboré en conséquence.
Le traitement de la maladie de l’artère carotide comprend, en plus des approches médicales telles que les modifications du mode de vie et le traitement antiplaquettaire et par statines, l’endartériectomie carotidienne ou la pose de stent dans les sténoses avancées. L’objectif est de réduire le risque d’événement cérébrovasculaire et de préserver la perfusion cérébrale.
Ce que vous devez savoir | Information |
Définition | La maladie de l’artère carotide est le rétrécissement ou l’occlusion des artères carotides, situées des deux côtés du cou et transportant le sang vers le cerveau, en raison de l’athérosclérose (durcissement des artères). Cette situation entraîne une diminution du flux sanguin vers le cerveau et une augmentation du risque d’AVC (paralysie). |
Anatomie | Les artères carotides primitives droite et gauche (common carotid artery) se divisent dans le cou en artères carotides interne et externe. L’artère carotide interne transporte le sang vers le cerveau et constitue la région la plus fréquemment associée à l’AVC. |
Causes | La cause la plus fréquente est l’athérosclérose. Parmi les facteurs de risque figurent l’hypertension, le diabète, l’hyperlipidémie, le tabagisme, l’obésité, le mode de vie sédentaire, l’âge avancé et les antécédents familiaux. |
Facteurs de risque | Le sexe masculin, le fait d’avoir plus de 65 ans, la présence d’une maladie coronarienne, une maladie artérielle périphérique, un cholestérol LDL élevé, un cholestérol HDL faible et le syndrome métabolique sont des facteurs de risque importants. |
Physiopathologie | La plaque se forme à la suite d’une accumulation lipidique et d’une inflammation dans la paroi vasculaire. À mesure que la plaque progresse, la lumière vasculaire se rétrécit. La rupture de la plaque ou la formation d’un thrombus à sa surface peut provoquer une embolie en obstruant les vaisseaux cérébraux. |
Symptômes | Elle est généralement asymptomatique au stade précoce. Lorsque des symptômes apparaissent, on observe des signes d’accident ischémique transitoire (AIT) ou d’AVC : perte soudaine de force, troubles de la parole, asymétrie faciale, perte de vision ou vision floue, perte d’équilibre. |
Accident ischémique transitoire (AIT) | Il est caractérisé par la disparition complète des signes neurologiques en moins de 24 heures. C’est un signal d’alerte sérieux pour un AVC. |
Méthodes diagnostiques | L’échographie Doppler carotidienne est la méthode d’imagerie de première intention. Si nécessaire, une angiographie par TDM (CTA), une angiographie par IRM (MRA) ou une angiographie par soustraction numérique (DSA) peuvent être réalisées. |
Examen physique | Un souffle carotidien peut être entendu dans le cou. Cependant, l’absence de souffle n’exclut pas la maladie. L’examen neurologique est important pour évaluer les signes d’AVC. |
Stadification | Elle est classée selon le pourcentage de sténose : légère (<%50), modérée (%50–69), sévère (≥%70). Les décisions cliniques sont généralement prises en fonction du degré de sténose et de la présence de symptômes. |
Complications | La complication la plus importante est l’AVC ischémique. En outre, un déficit neurologique permanent, une détérioration cognitive et, rarement, le décès peuvent être observés. |
Traitement médical | Les médicaments antiplaquettaires (par exemple l’acide acétylsalicylique), les statines, le traitement antihypertenseur et le contrôle de la glycémie constituent les approches de base. Les modifications du mode de vie sont une partie importante du traitement. |
Traitement chirurgical | L’endartériectomie carotidienne est la méthode chirurgicale privilégiée pour certains degrés de sténose, en particulier chez les patients symptomatiques. La plaque est retirée chirurgicalement. |
Traitement endovasculaire | La pose de stent carotidien peut être réalisée comme alternative à la chirurgie. Elle est particulièrement privilégiée chez les patients présentant un risque chirurgical élevé. |
Indications du traitement | Un traitement interventionnel peut être envisagé chez les patients symptomatiques présentant une sténose ≥%50. En cas de sténose asymptomatique ≥%70, une évaluation est réalisée selon les caractéristiques du patient. |
Prévention | L’arrêt du tabac, l’exercice régulier, une alimentation saine, le contrôle du cholestérol et de la pression artérielle, ainsi que la prise en charge du diabète réduisent la progression de la maladie. |
Pronostic | Avec un diagnostic précoce et un traitement approprié, le risque d’AVC peut être considérablement réduit. En cas de sténose sévère non traitée, le risque d’AVC est élevé. |
Suivi | Le degré de sténose est surveillé à intervalles réguliers par échographie Doppler. L’observance du traitement médical et le contrôle des facteurs de risque déterminent les résultats à long terme. |

Prof. Dr. Kadriye Kılıçkesmez
Cardiologie, Cardiologue interventionnelle – Interventional Cardiologist
Prof. Dr. Kadriye Orta Kılıçkesmez est l'une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l'Université d'Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l'Institut de Cardiologie de la même université.
Après avoir travaillé pendant une courte période à l'Hôpital Public de Çorlu et à l'Hôpital de Service de la Fondation Turque du Rein, elle est retournée à l'Institut de Cardiologie de l'Université d'Istanbul. Kadriye Kılıçkesmez, qui a poursuivi sa carrière académique ici, est devenue professeure associée en 2012. Par la suite, elle a travaillé au Royal Brompton sur les interventions coronaires complexes, l'imagerie intracoronaire CTO et les maladies cardiaques structurelles, et a rédigé des articles scientifiques. En 2015, elle a été mandatée par l'université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d'angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d'angiographie de l'Hôpital Prof. Dr. Cemil Taşçıoğlu et a assuré que la clinique devienne une clinique de formation.
Voir plusQu’est-ce que la maladie de l’artère carotide ?
Les artères carotides sont de gros vaisseaux situés des deux côtés du cou et transportant le sang vers le cerveau. Ces vaisseaux, également connus en médecine sous le nom d’arteria carotis communis, sont une branche de l’artère principale (aorte) sortant du cœur et, en remontant, se divisent en deux près du tronc cérébral : l’artère carotide interne (qui transporte le sang vers les parties internes du cerveau) et l’artère carotide externe (qui transporte le sang vers le visage, le cuir chevelu et d’autres régions du cou).
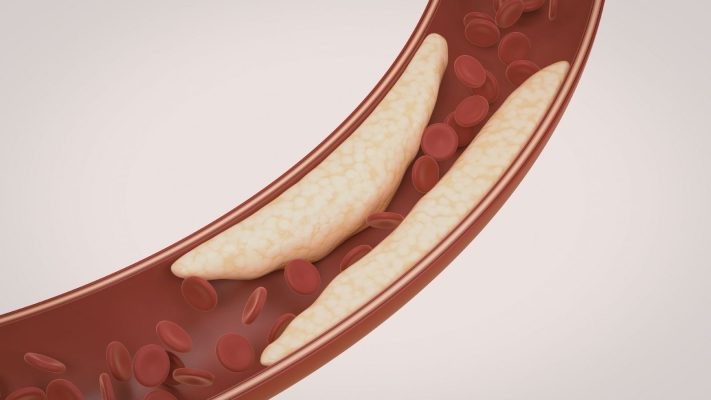
La maladie de l’artère carotide est la situation dans laquelle ces vaisseaux se rétrécissent ou se bouchent complètement à la suite de l’accumulation de plaques (athérosclérose) sur leurs parois. Ces plaques sont généralement composées de cholestérol, de graisse, de calcium et d’autres substances. L’accumulation de plaques peut progresser avec le temps et entraver le flux sanguin. En outre, la surface de ces plaques peut devenir rugueuse et les caillots qui s’y trouvent peuvent se détacher et être envoyés vers le cerveau. Ces caillots provoquent un AVC ischémique (paralysie) en obstruant les plus petits vaisseaux du cerveau. L’AVC correspond à une lésion du tissu cérébral due à un manque d’oxygène et de nutriments.
Selon les données de l’Organisation mondiale de la santé (OMS), l’AVC est la deuxième cause de décès dans le monde et l’une des causes les plus fréquentes de handicap. Par exemple, environ 12,2 millions de nouveaux cas d’AVC ont été signalés en 2019, et 6,5 millions de ces cas ont entraîné la mort. La maladie de l’artère carotide est responsable d’une part importante de ces cas.
Athérosclérose et formation de plaque
L’athérosclérose est une maladie chronique caractérisée par l’accumulation de cholestérol, une substance grasse, et d’autres substances sur les parois internes des artères. Ce dépôt durcit avec le temps et forme des structures appelées plaques. Le processus de formation des plaques comprend les étapes suivantes :
- Lésion endothéliale : elle commence par une atteinte de la couche endothéliale qui recouvre la surface interne de la paroi artérielle. Des facteurs tels que le tabagisme, l’hypertension artérielle, l’hypercholestérolémie et le diabète peuvent provoquer cette lésion.
- Accumulation lipidique : le cholestérol des lipoprotéines de basse densité (LDL), qui traverse la couche endothéliale endommagée, pénètre dans la paroi vasculaire et s’oxyde.
- Inflammation : le système immunitaire de l’organisme déclenche un processus inflammatoire en réponse à cette substance étrangère. Les cellules immunitaires appelées macrophages absorbent le LDL oxydé et forment des cellules spumeuses.
- Formation de plaque : les cellules spumeuses et d’autres substances s’accumulent et forment des plaques. Ces plaques grossissent avec le temps et rétrécissent le vaisseau.
- Stabilisation ou rupture de la plaque : la surface des plaques peut être lisse et stable ou devenir rugueuse et instable (sujette à la rupture). Les plaques instables présentent un risque plus élevé de provoquer une occlusion vasculaire en raison du détachement des caillots à leur surface.
L’accumulation de plaques dans les artères carotides entraîne des conséquences graves en réduisant ou en bloquant complètement le flux sanguin vers le cerveau. Cette situation peut aboutir à un accident ischémique transitoire (AIT) ou à un AVC.
Causes et facteurs de risque de la maladie de l’artère carotide
Plusieurs facteurs jouent un rôle dans le développement de la maladie de l’artère carotide. La cause la plus importante est l’athérosclérose. Cependant, l’athérosclérose elle-même résulte également de l’association de divers facteurs de risque. Comprendre ces facteurs de risque est d’une importance cruciale pour la prévention et le diagnostic précoce de la maladie.
Principaux facteurs de risque
- Âge : le risque de développer une athérosclérose augmente avec l’âge. Elle est généralement plus fréquente chez les personnes de plus de 50 ans.
- Sexe : elle a tendance à apparaître plus tôt et plus fréquemment chez les hommes que chez les femmes. Cependant, après la ménopause, ce risque s’égalise avec celui des hommes ou augmente chez les femmes.
- Antécédents familiaux : le risque est plus élevé chez les personnes ayant des antécédents familiaux précoces de maladie cardiaque ou vasculaire (en particulier d’AVC ou de crise cardiaque).
- Hypertension artérielle : une hypertension non contrôlée endommage les parois vasculaires et accélère le processus athéroscléreux. À l’échelle mondiale, l’hypertension est l’un des principaux facteurs de risque des maladies cardiaques et de l’AVC. Environ 1 milliard de personnes dans le monde souffrent d’hypertension.
- Hypercholestérolémie (hyperlipidémie) : des taux élevés de LDL (mauvais cholestérol) et faibles de HDL (bon cholestérol) en particulier déclenchent la formation de plaques. L’hypercholestérolémie est responsable d’environ 20 % des maladies cardiaques dans le monde.
- Diabète (maladie du sucre) : le diabète aggrave l’athérosclérose en endommageant les vaisseaux sanguins. Des taux de glycémie non contrôlés entraînent une perte d’élasticité des parois vasculaires et une accumulation de plaques.
- Tabagisme : fumer endommage les parois vasculaires, augmente la tendance du sang à coaguler et élève la pression artérielle. Le tabac est l’une des principales causes de décès évitables dans le monde et entraîne chaque année la mort de plus de 8 millions de personnes.
- Obésité : le surpoids augmente le risque d’hypertension, d’hypercholestérolémie et de diabète, augmentant ainsi indirectement le risque de maladie de l’artère carotide.
- Manque d’activité physique : ne pas pratiquer d’exercice régulièrement peut entraîner une prise de poids et une augmentation de la pression artérielle et du cholestérol.
- Alimentation malsaine : des habitudes alimentaires riches en graisses saturées, en graisses trans, en sel et en sucre augmentent le risque d’athérosclérose.
- Fibrillation auriculaire (FA) : il s’agit d’un rythme irrégulier et rapide des cavités supérieures du cœur. La FA peut entraîner la formation de caillots dans le cœur, et l’envoi de ces caillots vers le cerveau augmente considérablement le risque d’AVC. La FA touche environ 33 millions de personnes dans le monde.
Beaucoup de ces facteurs de risque peuvent être contrôlés ou gérés par des changements de mode de vie. C’est pourquoi connaître les facteurs de risque et prendre des mesures pour les réduire revêt une grande importance dans la prévention de la maladie de l’artère carotide.
Situations spécifiques menant à la maladie de l’artère carotide
- Traumatisme : les coups reçus dans la région du cou ou les interventions chirurgicales peuvent endommager les artères carotides.
- Dysplasie fibromusculaire (DFM) : il s’agit d’une maladie vasculaire rare. Elle peut provoquer un rétrécissement, une dilatation ou des déchirures des vaisseaux en entraînant une croissance cellulaire anormale dans les parois artérielles. Les artères carotides peuvent également être touchées.
- Artérites : il s’agit d’une inflammation des vaisseaux. Par exemple, des affections telles que l’artérite de Takayasu ou l’artérite à cellules géantes peuvent également toucher les artères carotides et provoquer un rétrécissement.
Symptômes de la maladie de l’artère carotide
La maladie de l’artère carotide ne provoque généralement pas de symptômes tant que le rétrécissement n’atteint pas un certain niveau. Cette nature silencieuse rend la maladie plus dangereuse. Les symptômes apparaissent généralement lorsque le flux sanguin vers le cerveau diminue fortement ou lorsqu’une plaque se détache du vaisseau et envoie un caillot vers le cerveau. Ces situations se manifestent sous forme d’accident ischémique transitoire (AIT) ou d’AVC (paralysie).
Symptômes de l’accident ischémique transitoire (AIT)
L’AIT est également connu sous le nom de « mini-AVC » et survient à la suite d’une interruption temporaire du flux sanguin vers le cerveau. Les symptômes durent généralement de quelques minutes à une heure et disparaissent complètement. Cependant, l’AIT est un avertissement important d’un futur AVC ; environ 15 % des personnes ayant eu un AIT feront un AVC dans l’année suivante. Les symptômes de l’AIT peuvent inclure :
- Trouble soudain de la parole : la personne peut avoir des difficultés à trouver ses mots, parler de manière incohérente ou ne pas comprendre ce qui est dit.
- Perte soudaine de la vision : cécité temporaire d’un ou des deux yeux, vision floue ou vision double.
- Faiblesse ou engourdissement soudains : perte brutale de force ou de sensibilité d’un côté du corps (visage, bras ou jambe). Cela est souvent observé d’un seul côté.
- Perte soudaine de l’équilibre ou trouble de la coordination : difficulté à marcher, vertiges, étourdissements.
- Maux de tête soudains et sévères : maux de tête soudains et violents dont la cause est difficile à expliquer.
Symptômes de l’AVC (paralysie)
Les symptômes de l’AVC sont similaires à ceux de l’AIT, mais ils sont plus graves et entraînent des dommages permanents. Les symptômes de l’AVC apparaissent soudainement et nécessitent une intervention médicale urgente. La règle FAST (Face-Arm-Speech-Time / Visage-Bras-Parole-Temps) est une méthode efficace pour reconnaître les signes d’AVC :
- F (Face – Visage) : demandez à la personne de sourire. Un côté du visage s’affaisse-t-il ?
- A (Arm – Bras) : demandez à la personne de lever les deux bras. Un bras tombe-t-il vers le bas ?
- S (Speech – Parole) : demandez à la personne de répéter une phrase simple. Sa parole est-elle pâteuse, incompréhensible ou étrange ?
- T (Time – Temps) : si l’un de ces symptômes apparaît, appelez immédiatement les secours. Le temps est d’une importance cruciale pour sauver le tissu cérébral.
D’autres signes possibles d’AVC peuvent inclure :
- Engourdissement ou faiblesse soudains d’un côté du corps.
- Confusion soudaine, difficulté à comprendre ou à parler.
- Trouble soudain de la vision dans un ou les deux yeux.
- Difficulté soudaine à marcher, vertiges, perte d’équilibre ou de coordination.
- Maux de tête soudains et sévères, inexpliqués.
Si vous ou une personne proche présentez l’un de ces symptômes, consultez d’urgence un médecin sans perdre de temps. Le timing est d’une importance vitale dans le traitement de l’AVC.
Diagnostic de la maladie de l’artère carotide
Le diagnostic de la maladie de l’artère carotide repose sur une combinaison d’antécédents médicaux du patient, d’examen physique et de diverses méthodes d’imagerie. Un diagnostic précoce augmente considérablement le succès du traitement et réduit le risque d’AVC.
Antécédents médicaux et examen physique
Le médecin interrogera le patient sur son état de santé général, ses maladies existantes (tension artérielle, diabète, cholestérol élevé, etc.), son tabagisme, ses antécédents familiaux et ses antécédents d’AVC ou d’AIT. Lors de l’examen physique, le médecin peut entendre un son anormal appelé souffle (murmure) au niveau des artères carotides du cou. Ce souffle est dû au caractère turbulent du flux sanguin traversant un vaisseau rétréci. Cependant, l’absence de souffle ne signifie pas qu’il n’y a pas de sténose dans le vaisseau ; parfois, si le rétrécissement est très avancé ou s’il existe une occlusion complète, aucun souffle ne peut être entendu.
Méthodes d’imagerie
Les principales méthodes d’imagerie utilisées pour le diagnostic sont les suivantes :
- Échographie carotidienne (échographie Doppler) : il s’agit de la méthode la plus fréquemment utilisée pour diagnostiquer la maladie de l’artère carotide ; elle est indolore et inoffensive. À l’aide d’ondes sonores, la structure des vaisseaux et la vitesse du flux sanguin à l’intérieur sont visualisées. Cela permet de déterminer le degré de rétrécissement (taux de sténose) dans les vaisseaux et la présence de plaques. L’échographie peut également fournir des informations sur la structure des plaques (par exemple, si la plaque est stable ou non).
- Angiographie par tomodensitométrie (angio-TDM) : dans cette méthode, un produit de contraste (colorant) est injecté dans le corps, puis un scanner (TDM) est réalisé. L’angio-TDM fournit des images tridimensionnelles détaillées des artères carotides et montre avec une grande précision les rétrécissements, les occlusions et les plaques. Elle est particulièrement utilisée pour déterminer le degré de sténose et pour la planification chirurgicale.
- Angiographie par résonance magnétique (angio-IRM) : de manière similaire à l’angio-TDM, l’angio-IRM est utilisée pour obtenir des images détaillées des vaisseaux. Cette méthode utilise un champ magnétique et des ondes radio, elle ne comporte donc pas de rayonnement. L’angio-IRM peut fournir des informations supplémentaires sur la structure des plaques et les éventuelles lésions du tissu cérébral.
- Angiographie conventionnelle (méthode de Seldinger) : il s’agit d’une méthode invasive, généralement préférée lorsque les autres méthodes ne permettent pas d’établir un diagnostic définitif ou lorsqu’un traitement (stent ou chirurgie) est prévu. Un cathéter (tube fin) est introduit par l’aine jusqu’à l’artère carotide, puis un produit de contraste est injecté et des radiographies sont prises. Cette méthode permet de déterminer avec la plus grande précision l’emplacement et le degré des sténoses, mais ses risques sont également plus élevés.
IRM cérébrale et tomodensitométrie (TDM)
Ces méthodes d’imagerie ne visualisent pas directement les artères carotides, mais elles sont utilisées chez les patients ayant subi un AVC pour déterminer l’étendue et la localisation des lésions cérébrales. Elles peuvent également détecter d’autres problèmes vasculaires cérébraux ou d’autres situations susceptibles de provoquer un AVC.
Tests complémentaires
- Électrocardiogramme (ECG) : utilisé pour détecter les troubles du rythme cardiaque (par exemple la fibrillation auriculaire). Ces situations peuvent augmenter le risque d’AVC.
- Échocardiographie (ECHO) : utilisée pour évaluer la structure et la fonction du cœur. Elle peut aider à déterminer le risque que des caillots formés dans le cœur soient envoyés vers le cerveau.
- Analyses de sang : elles sont réalisées pour contrôler des valeurs telles que le cholestérol, la glycémie et les facteurs de coagulation.
Le médecin déterminera les méthodes diagnostiques les plus appropriées à l’état du patient. Un diagnostic précoce et correct est essentiel pour établir un plan de traitement efficace.
Traitement de la maladie de l’artère carotide
Le traitement de la maladie de l’artère carotide est déterminé en fonction de facteurs tels que l’état de santé général du patient, le degré de rétrécissement, la présence de symptômes et le risque d’AVC du patient. L’objectif principal du traitement est d’assurer le flux sanguin vers le cerveau, de stabiliser les plaques et de minimiser le risque d’AVC.
Les approches thérapeutiques sont généralement regroupées en deux grandes catégories : le traitement médical (traitement médicamenteux) et le traitement chirurgical/interventionnel.
Traitement médical (traitement médicamenteux)
Le traitement médical constitue l’approche de base chez tous les patients, même chez ceux qui bénéficient d’un traitement chirurgical ou interventionnel. L’objectif est de ralentir la progression de l’athérosclérose, de stabiliser les plaques et de prévenir la coagulation du sang.
- Médicaments antiplaquettaires : des médicaments tels que l’aspirine et le clopidogrel empêchent les plaquettes de s’agréger pour former un caillot. Ces médicaments sont très efficaces pour réduire le risque d’AVC chez les patients atteints de maladie de l’artère carotide, en particulier chez ceux qui présentent des symptômes. Par exemple, l’aspirine peut réduire la formation de caillots sanguins de 20 à 30 %.
- Statines (médicaments hypocholestérolémiants) : des statines telles que l’atorvastatine et la rosuvastatine aident à réduire la taille des plaques ou à les stabiliser en abaissant le taux de cholestérol sanguin. En outre, les statines ont également des effets anti-inflammatoires et ralentissent la progression de l’athérosclérose en protégeant les parois vasculaires. Les statines peuvent réduire de 25 % le risque de crise cardiaque et d’AVC.
- Antihypertenseurs (médicaments contre l’hypertension) : le contrôle de l’hypertension artérielle réduit les lésions des parois vasculaires et ralentit la progression de l’athérosclérose. Différents médicaments antihypertenseurs tels que les inhibiteurs de l’ECA, les bêta-bloquants et les inhibiteurs calciques peuvent être utilisés.
- Médicaments antidiabétiques : chez les patients diabétiques, le contrôle de la glycémie est d’une importance cruciale pour préserver la santé vasculaire.
- Modifications du mode de vie : arrêter de fumer, adopter une alimentation saine, pratiquer une activité physique régulière et contrôler son poids font partie intégrante du traitement médical et en augmentent l’efficacité.
Traitements chirurgicaux et interventionnels
Des méthodes chirurgicales ou interventionnelles peuvent être envisagées chez les patients présentant un risque élevé d’AVC malgré le traitement médical ou chez ceux présentant un rétrécissement sévère (généralement 70 % ou plus).
- Endartériectomie carotidienne (EAC) : il s’agit du nettoyage chirurgical de l’artère carotide au niveau du cou. Pendant l’intervention, l’artère carotide est incisée, le matériau de plaque à l’intérieur est soigneusement retiré et l’artère est recousue. L’EAC réduit considérablement le risque d’AVC. Elle peut réduire le risque d’AVC d’environ 25 %, en particulier chez les patients symptomatiques présentant un rétrécissement de 70 % ou plus. Cette opération a été réalisée avec succès des millions de fois dans le monde.
- Angioplastie carotidienne et pose de stent (CAS) : il s’agit d’une méthode moins invasive. Un cathéter (tube fin) est introduit par l’artère fémorale jusqu’à l’artère carotide. Un ballon est placé sur la zone rétrécie et gonflé pour dilater le vaisseau (angioplastie). Ensuite, un stent (tube en maille métallique) est placé dans cette zone pour empêcher le vaisseau de se rétrécir à nouveau. La CAS peut être préférée en particulier chez les patients présentant un risque chirurgical élevé ou dans certaines situations anatomiques. La CAS peut donner des résultats d’efficacité similaires à ceux de l’EAC, mais le risque de formation de caillots à l’intérieur du stent peut être plus élevé à long terme.
Le choix du traitement doit être fait par une équipe multidisciplinaire (neurologue, chirurgien cardiovasculaire, radiologue interventionnel) en tenant compte de la situation individuelle du patient.
Moyens de prévention de la maladie de l’artère carotide
La maladie de l’artère carotide est une maladie largement évitable. La connaissance des facteurs de risque et l’adoption de changements de mode de vie ciblés jouent un rôle crucial pour prévenir ou ralentir le développement de la maladie. Les habitudes de vie saines aident à se protéger non seulement contre la maladie de l’artère carotide, mais aussi contre les maladies cardiaques, d’autres types d’AVC et de nombreuses maladies chroniques.
Modifications du mode de vie et mesures préventives
- Arrêter de fumer : le tabac est l’un des facteurs les plus nocifs pour la santé vasculaire. Arrêter de fumer réduit l’inflammation dans les vaisseaux, diminue la tendance du sang à coaguler et aide à contrôler la pression artérielle. Au cours de la première année suivant l’arrêt du tabac, le risque de crise cardiaque diminue de 50 %.
- Alimentation saine : il est important d’adopter un régime pauvre en graisses saturées, en graisses trans, en cholestérol, en sel et en sucre. Consommer beaucoup de fruits, de légumes, de céréales complètes et de graisses saines (comme l’huile d’olive et l’huile de poisson) soutient la santé vasculaire. Des modèles alimentaires comme le régime méditerranéen ont des effets positifs sur la santé cardiovasculaire.
- Activité physique régulière : il est recommandé de pratiquer au moins 150 minutes d’exercice aérobique d’intensité modérée ou 75 minutes d’intensité élevée par semaine. L’exercice aide à contrôler le poids, abaisse la pression artérielle, améliore les taux de cholestérol et soutient la santé vasculaire générale.
- Maintenir un poids corporel sain : l’obésité augmente les facteurs de risque tels que l’hypertension, le diabète et l’hypercholestérolémie. Perdre du poids ou maintenir un poids sain réduit ces risques.
- Contrôler la pression artérielle : si vous souffrez d’hypertension, prenez régulièrement les médicaments recommandés par votre médecin et appliquez les changements de mode de vie. L’objectif doit être de maintenir la pression artérielle en dessous de 130/80 mmHg.
- Gérer les taux de cholestérol : si vous avez un cholestérol élevé, il est important de le contrôler par le régime alimentaire et le traitement médicamenteux. Le maintien des taux de cholestérol LDL aux niveaux cibles ralentit la progression de l’athérosclérose.
- Contrôler le diabète : si vous êtes diabétique, surveillez régulièrement votre glycémie et suivez le traitement recommandé par votre médecin. Un bon contrôle glycémique aide à prévenir les lésions vasculaires.
- Limiter la consommation d’alcool : une consommation excessive d’alcool peut augmenter la pression artérielle et entraîner une prise de poids. Il est important de maintenir la consommation d’alcool à des niveaux modérés.
Contrôles de santé réguliers
Si vous présentez des facteurs de risque ou si vous avez plus de 50 ans, il est important de consulter régulièrement un médecin. Votre médecin peut détecter précocement d’éventuels problèmes en contrôlant votre pression artérielle, votre cholestérol et votre glycémie. Si nécessaire, des examens comme l’échographie carotidienne peuvent être effectués.
Approche chez les patients asymptomatiques
Même si la maladie de l’artère carotide ne provoque pas de symptômes, si le degré de rétrécissement est élevé (par exemple 70 % ou plus) et si le patient présente d’autres facteurs de risque, le risque d’AVC est élevé. Chez ces patients également, des changements de mode de vie et un traitement médicamenteux (antiplaquettaires, statines) sont appliqués. Dans certains cas, un traitement chirurgical ou par stent peut aussi être envisagé.
Les mesures préventives et les contrôles de santé réguliers réduisent considérablement le risque d’AVC en permettant un diagnostic précoce et une prise en charge efficace de la maladie de l’artère carotide.
Questions fréquemment posées
Les plaques formées dans les artères carotides rétrécissent la lumière vasculaire et réduisent le flux sanguin vers le cerveau. De plus, des fragments de plaque peuvent se détacher, obstruer les vaisseaux cérébraux et entraîner le développement soudain d’un AVC.
Le tabagisme, l’hypertension, le diabète et un cholestérol élevé sont les facteurs de risque les plus importants. L’âge avancé, l’obésité et les antécédents familiaux de maladie vasculaire augmentent également le risque de maladie en accélérant la formation de plaques.
La prédisposition génétique, l’hyperlipidémie familiale et un diabète non contrôlé peuvent provoquer des lésions de la paroi vasculaire à un jeune âge. Le tabagisme intense et une alimentation malsaine peuvent également déclencher un développement précoce des plaques.
Des symptômes tels qu’une perte temporaire de la vision, des troubles de la parole, une faiblesse soudaine du visage ou du bras peuvent être des signes d’accident ischémique transitoire. Même si ces symptômes sont de courte durée, ils annoncent un risque sérieux d’AVC.
Le plus souvent, l’échographie Doppler est utilisée pour évaluer le rétrécissement intravasculaire. Si nécessaire, l’angiographie par TDM ou l’angiographie par IRM permettent d’examiner plus en détail la structure de la plaque et le degré de sténose.
Une chirurgie est recommandée chez les patients présentant une sténose sévère et des antécédents d’AVC. L’endartériectomie carotidienne ou la pose de stent visent à réduire le risque de paralysie en augmentant le flux sanguin vers le cerveau.
La plupart des patients sortent de l’hôpital en quelques jours. Au cours des premières semaines, le contrôle de la pression artérielle et l’utilisation régulière des médicaments sont importants. Le temps de récupération complète varie selon l’état de santé général du patient.
Si elle n’est pas traitée, des attaques transitoires répétées et une paralysie permanente peuvent se développer. Dans les cas avancés, une perte de conscience et une diminution importante de la qualité de vie peuvent être observées.
L’arrêt du tabac, une alimentation pauvre en sel et en graisses saturées et l’exercice régulier protègent la santé vasculaire. Le contrôle de la pression artérielle, de la glycémie et du taux de cholestérol ralentit la progression de la maladie.
La peur de la paralysie et le risque d’AVC soudain peuvent créer de l’anxiété chez le patient. Un suivi régulier et une information correcte réduisent le sentiment d’incertitude et augmentent l’adhésion du patient au traitement ainsi que sa qualité de vie.