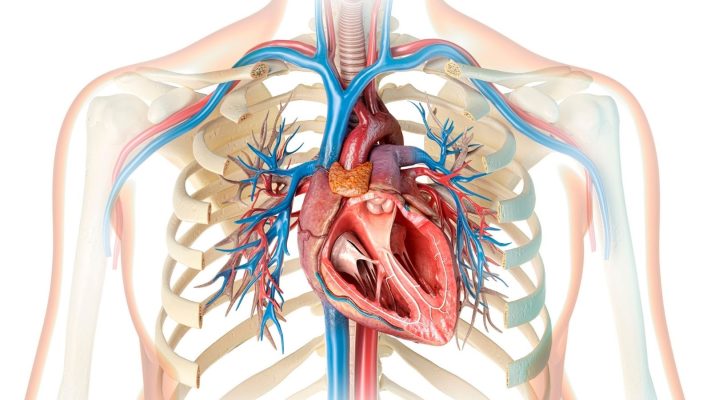
L’occlusion totale chronique (CTO) est une maladie vasculaire avancée caractérisée par l’obstruction complète d’une artère coronaire depuis au moins trois mois. Cette situation entraîne une incapacité à assurer un flux sanguin suffisant vers le muscle cardiaque et peut provoquer des manifestations cliniques associées à l’ischémie myocardique.
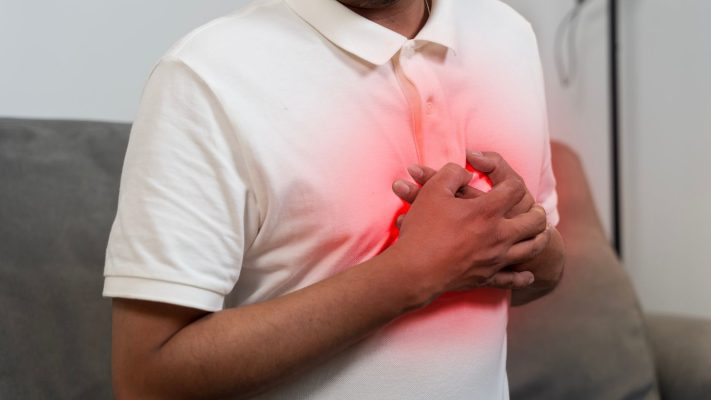
Les symptômes de l’occlusion totale chronique se manifestent le plus souvent par des douleurs thoraciques augmentant à l’effort, un essoufflement et une diminution de la capacité à l’exercice. Chez certains patients, les symptômes peuvent rester légers en raison du développement d’une circulation collatérale ; cependant, la maladie coronarienne sévère sous-jacente persiste.
Le diagnostic d’occlusion totale chronique est posé avec certitude par angiographie coronaire, qui visualise l’obstruction complète de la lumière vasculaire. Les méthodes d’imagerie non invasives et les tests d’effort jouent un rôle complémentaire dans l’évaluation de la viabilité myocardique et de l’ischémie.
Le traitement de l’occlusion totale chronique peut inclure un traitement médical, une intervention coronaire percutanée ou un pontage coronarien. Le choix du traitement est déterminé selon l’état clinique du patient, la sévérité des symptômes et les caractéristiques anatomiques ; l’objectif est de contrôler les symptômes et d’améliorer la qualité de vie.
Ce que vous devez savoir | Information |
Définition | L’occlusion totale chronique (CTO) est la persistance pendant au moins 3 mois d’une obstruction complète d’une artère coronaire (vaisseau du cœur). Cette obstruction se forme généralement en raison d’une plaque athéroscléreuse et d’un thrombus qui se développe dessus. |
Fréquence d’apparition | Une CTO peut être détectée chez environ 15 à 30 % des patients ayant subi une angiographie coronaire. Elle est le plus souvent observée dans l’artère coronaire droite, mais peut se développer dans toutes les artères coronaires épicardiques. |
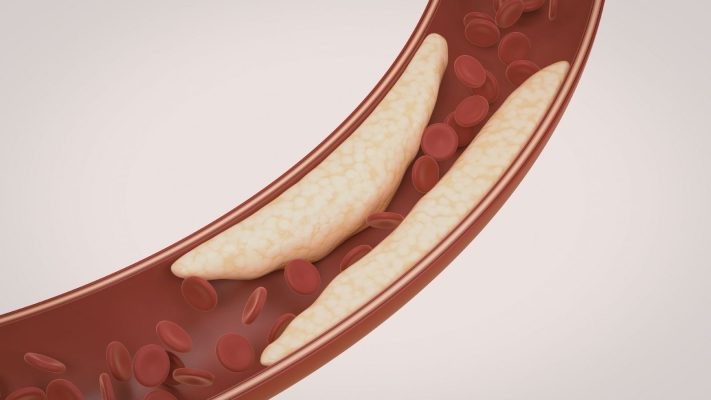
Mécanisme de formation | À la suite de l’athérosclérose, une accumulation de plaques se produit dans la paroi vasculaire. Avec le temps, la plaque progresse et ferme complètement la lumière du vaisseau. En cas d’obstruction de longue durée, une structure fibreuse et calcifiée se développe dans le segment vasculaire. |
Facteurs de risque | Le tabagisme, l’hypertension, le diabète sucré, l’hyperlipidémie, l’obésité, l’âge avancé et le sexe masculin sont des facteurs de risque importants. |
Symptômes | Une angine stable (douleur thoracique à l’effort), un essoufflement et une diminution de la capacité à l’exercice peuvent être observés. Chez certains patients, les symptômes peuvent être légers voire absents en raison d’une circulation collatérale bien développée. |
Circulation collatérale | En cas d’obstruction prolongée, les vaisseaux collatéraux provenant de vaisseaux voisins assurent partiellement la vascularisation du muscle cardiaque. Cette situation peut réduire la sévérité des symptômes, mais n’assure pas une protection complète. |
Méthodes diagnostiques | L’angiographie coronaire est le gold standard pour le diagnostic. En complément, l’angiographie coronaire par TDM, les tests d’effort et les méthodes d’imagerie de perfusion myocardique peuvent être utilisés. |
Caractéristiques angiographiques | L’obstruction complète, le flux TIMI 0, une fibrose marquée et une calcification dans le segment obstrué sont typiques. La structure des caps proximale et distale influence le succès de l’intervention. |
Options de traitement | Un traitement médical (médicaments antiangineux, antiplaquettaires, statines), une intervention coronaire percutanée (PCI) et, chez les patients appropriés, un pontage aorto-coronarien (CABG) peuvent être appliqués. |
Caractéristiques de la PCI | La CTO-PCI est une procédure techniquement complexe. Des guides spécialisés, des microcathéters et des techniques avancées (approches antégrade et rétrograde) sont utilisés. |
Objectifs du traitement | La réduction des symptômes, l’amélioration de la qualité de vie, la préservation de la viabilité myocardique et, chez certains patients, l’amélioration de la fonction ventriculaire gauche sont visées. |
Complications possibles | Une perforation, une dissection, une néphropathie de contraste, une arythmie et, plus rarement, un infarctus du myocarde peuvent survenir. |
Pronostic | Une revascularisation réussie peut réduire les symptômes et augmenter la capacité fonctionnelle. Cependant, le pronostic dépend de la maladie vasculaire associée, de la fonction ventriculaire gauche et du profil de risque global du patient. |
Suivi | Un contrôle cardiologique régulier, une gestion agressive des facteurs de risque (pression artérielle, lipides, contrôle glycémique), des modifications du mode de vie et la poursuite du traitement médicamenteux sont nécessaires. |

Prof. Dr. Kadriye Kılıçkesmez
Cardiologie, Cardiologue interventionnelle – Interventional Cardiologist
Prof. Dr. Kadriye Orta Kılıçkesmez est l'une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l'Université d'Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l'Institut de Cardiologie de la même université.
Après avoir travaillé pendant une courte période à l'Hôpital Public de Çorlu et à l'Hôpital de Service de la Fondation Turque du Rein, elle est retournée à l'Institut de Cardiologie de l'Université d'Istanbul. Kadriye Kılıçkesmez, qui a poursuivi sa carrière académique ici, est devenue professeure associée en 2012. Par la suite, elle a travaillé au Royal Brompton sur les interventions coronaires complexes, l'imagerie intracoronaire CTO et les maladies cardiaques structurelles, et a rédigé des articles scientifiques. En 2015, elle a été mandatée par l'université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d'angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d'angiographie de l'Hôpital Prof. Dr. Cemil Taşçıoğlu et a assuré que la clinique devienne une clinique de formation.
Voir plusQu’est-ce que l’occlusion totale chronique (CTO) ?
L’occlusion totale chronique (CTO) est la situation dans laquelle une artère coronaire est complètement obstruée depuis au moins trois mois. Elle se développe généralement à la suite de l’athérosclérose et peut provoquer des douleurs thoraciques (angine) et un essoufflement en réduisant le flux sanguin vers le muscle cardiaque. Le diagnostic est posé par angiographie coronaire. Les options de traitement comprennent le traitement médical, l’intervention coronaire percutanée ou, chez les patients appropriés, la revascularisation chirurgicale. Une évaluation précoce est importante pour prévenir les complications cardiaques.
Causes et facteurs de risque de la CTO
Plusieurs facteurs jouent un rôle dans le développement de la CTO. La cause la plus fréquente est le processus appelé athérosclérose, c’est-à-dire l’accumulation de plaques graisseuses dans les parois vasculaires. Ces plaques grossissent avec le temps, rétrécissent le vaisseau et peuvent finalement le boucher complètement. Les principaux facteurs qui accélèrent le développement de la CTO ou en augmentent le risque sont les suivants :
- Âge : le risque d’athérosclérose augmente avec l’avancée en âge.
- Prédisposition génétique : antécédents familiaux de maladie cardiaque précoce.
- Hypertension artérielle : pression excessive continue exercée sur les parois vasculaires.
- Hypercholestérolémie (hyperlipidémie) : surtout des taux élevés de cholestérol LDL (« mauvais »).
- Diabète : une glycémie élevée peut endommager les vaisseaux.
- Tabagisme : le tabac abîme les parois vasculaires et déclenche la formation de plaques.
- Obésité : le surpoids affecte négativement la pression artérielle et le taux de cholestérol.
- Mode de vie sédentaire : manque d’activité physique.
- Inflammation chronique : processus inflammatoires prolongés dans l’organisme.
La présence simultanée de ces facteurs de risque augmente considérablement la probabilité de développer une CTO. Dans certains cas, une CTO peut également se développer chez des patients ayant déjà subi avec succès une angioplastie ou un pontage. Cette situation peut apparaître lorsque les stents posés se rebouchent avec le temps ou que les greffons de pontage perdent leur fonctionnalité.
Symptômes de la CTO : que faut-il observer ?
Les symptômes de l’occlusion totale chronique peuvent varier d’une personne à l’autre selon l’emplacement de l’obstruction, sa taille et la capacité du cœur à s’adapter à cette situation. Certains patients ne présentent pas de symptômes marqués, tandis que d’autres peuvent être confrontés à des plaintes sévères. Les symptômes les plus fréquents sont les suivants :
- Douleur thoracique (angine de poitrine) : c’est le symptôme le plus fréquent. Elle apparaît dans des situations où les besoins en oxygène du muscle cardiaque augmentent, comme l’activité physique, le stress ou le froid. La douleur est généralement ressentie au centre de la poitrine et peut irradier vers le bras, le cou, la mâchoire ou le dos. L’angine disparaît généralement au repos.
- Essoufflement (dyspnée) : un essoufflement ressenti surtout à l’effort ou en position allongée peut être le signe que le cœur ne pompe pas suffisamment de sang.
- Fatigue et faiblesse : une baisse générale d’énergie peut survenir lorsque le cœur ne transporte pas suffisamment d’oxygène.
- Palpitations : des battements cardiaques irréguliers ou rapides peuvent être ressentis.
- Nausées et transpiration : bien que plus rares, ce sont des symptômes pouvant être observés, en particulier lors d’une crise cardiaque.
- Vertiges ou sensation d’évanouissement : peuvent apparaître lorsque le cerveau ne reçoit pas suffisamment de sang.
En particulier, une douleur thoracique ancienne et augmentant à l’effort est un signal d’alerte sérieux et il faut impérativement consulter un spécialiste en cardiologie. Chez certains patients, une circulation collatérale capable d’assurer un flux sanguin alternatif vers la zone alimentée par le vaisseau obstrué peut se développer. Ces collatérales peuvent réduire la sévérité des symptômes, mais ne les éliminent pas complètement. Par conséquent, même en l’absence de symptômes, la présence d’une CTO représente un risque sérieux.
Méthodes diagnostiques de l’occlusion totale chronique (CTO)
Le diagnostic de la CTO est posé à l’aide des antécédents médicaux du patient, de l’examen physique et de diverses techniques d’imagerie cardiaque. Un diagnostic correct est d’une importance cruciale pour déterminer la méthode de traitement la plus appropriée.
- Anamnèse et examen physique
Le cardiologue interroge en détail les plaintes du patient, ses antécédents familiaux, son mode de vie et ses autres problèmes de santé existants. Le caractère de la douleur thoracique, sa durée, ses facteurs déclenchants et les éléments qui la soulagent sont étudiés. Lors de l’examen physique, la pression artérielle, le pouls, ainsi que les bruits du cœur et des poumons sont évalués. Cette première évaluation peut renforcer la suspicion de CTO et orienter les examens complémentaires.
- Électrocardiographie (ECG)
L’ECG est un test simple et indolore qui enregistre l’activité électrique du cœur. En cas de CTO, des modifications généralement non spécifiques peuvent être observées à l’ECG. Cependant, il peut aider à évaluer les dommages survenus dans le muscle cardiaque ou l’état général du cœur. Même si l’ECG de repos est normal, des tests tels que l’ECG d’effort ou la surveillance Holter peuvent révéler des signes d’ischémie (déficit en oxygène) apparaissant à l’effort.
- Échocardiographie (ECHO)
L’ECHO est une méthode qui évalue la structure, les dimensions et les fonctions du cœur en utilisant des images échographiques. En présence d’une CTO, il est possible de détecter par ECHO quelle zone du cœur reçoit un flux sanguin réduit ou interrompu (troubles de la cinétique pariétale). Elle fournit également des informations sur la fonction globale de pompe du cœur (fraction d’éjection).
- Tests d’effort (ECG d’effort, scintigraphie, échocardiographie de stress)
Ces tests évaluent les performances du cœur pendant un effort physique. Tandis que le patient marche ou court à une certaine vitesse (ECG d’effort) ou que le cœur est accéléré par des médicaments, l’ECG, la scintigraphie cardiaque ou l’échocardiographie permettent de surveiller le flux sanguin vers le muscle cardiaque et les mouvements de la paroi. En présence d’une CTO, des signes d’ischémie (modifications ECG, diminution du flux sanguin, altération des mouvements pariétaux) peuvent apparaître pendant ou après l’effort. Ces tests sont importants pour déterminer la gravité de la maladie et la capacité d’effort du patient.
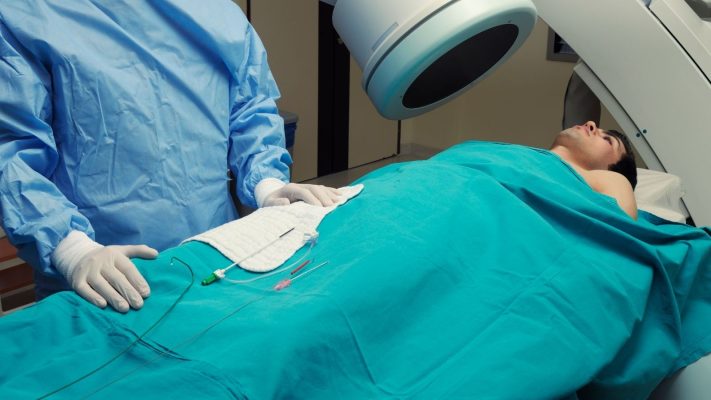
- Angiographie coronaire (cathétérisme cardiaque)
L’angiographie coronaire est considérée comme le gold standard dans le diagnostic de la CTO. Dans cette méthode invasive, un fin cathéter (tube en plastique) introduit par l’aine ou le bras est avancé jusqu’à la racine aortique puis jusqu’aux artères coronaires. À travers ce cathéter, un produit de contraste (un colorant spécial visible aux rayons X) est injecté dans les artères coronaires. Les images radiographiques (fluoroscopie) prises lors de l’injection du produit de contraste montrent de manière extrêmement claire la structure interne des artères coronaires, l’emplacement, la longueur, le degré des obstructions et l’état général du vaisseau. La présence de la CTO, sa longueur, ses caractéristiques typiques (par exemple, extrémité borgne, présence de calcification) et les éventuelles voies de circulation collatérale sont déterminées avec certitude par angiographie. Ces informations sont d’une importance vitale pour la planification du traitement.
- Angiographie par tomodensitométrie (angio-TDM) et angiographie par résonance magnétique (angio-IRM)
L’angio-TDM et l’angio-IRM sont des méthodes d’imagerie non invasives (non interventionnelles) utilisées pour évaluer les artères coronaires. Alors que l’angio-TDM fournit des images en coupe à haute résolution, l’angio-IRM n’implique pas de rayonnement et peut fournir des informations supplémentaires sur la paroi vasculaire. Ces méthodes peuvent être utilisées notamment chez les patients non adaptés à l’angiographie ou afin d’obtenir des informations préliminaires sur l’obstruction. Cependant, pour évaluer la structure complexe de la CTO et sa possibilité de traitement, l’angiographie coronaire est utilisée, mais l’angio-TDM peut également être employée en complément afin de se soutenir mutuellement.
Traitement de l’occlusion totale chronique (CTO) : approches modernes
Bien que le traitement de la CTO ait été très difficile avec les méthodes traditionnelles, les taux de réussite ont considérablement augmenté grâce aux technologies et techniques avancées développées ces dernières années. L’objectif principal du traitement est de rouvrir le vaisseau obstrué afin de rétablir le flux sanguin vers le cœur, soulager ainsi les symptômes du patient, améliorer sa qualité de vie et réduire le risque d’événements cardiaques futurs.
Traitement de la CTO par intervention coronaire percutanée (ICP)
L’ICP est la méthode la plus fréquemment utilisée dans le traitement de la CTO. Cette procédure est réalisée au laboratoire d’angiographie coronaire, généralement sous anesthésie locale. Elle comprend globalement les étapes suivantes :
- Préparation du site d’accès : généralement, une fine gaine est insérée dans deux vaisseaux au niveau de l’aine (artère fémorale) ou du poignet (artère radiale).
- Mise en place du cathéter : des guides fins spécialement conçus et des cathéters sont utilisés pour atteindre le vaisseau obstrué.
- Franchissement de l’obstruction (approches antégrade et rétrograde) : l’étape la plus difficile du traitement de la CTO consiste à franchir la zone obstruée en progressant depuis le point de départ du vaisseau obstrué (antégrade) ou à rebours via des vaisseaux alternatifs (rétrograde). À cette étape, des guides spécialement conçus, des microcathéters et des techniques d’imagerie avancées (IVUS, OCT) sont utilisés.
Approche antégrade : on tente de progresser depuis le début de l’obstruction. C’est la méthode la plus couramment utilisée. Approche rétrograde : le vaisseau obstrué est abordé en sens inverse, généralement via une autre artère coronaire ou un greffon de l’artère mammaire interne. Cette méthode est préférée lorsque l’approche antégrade a échoué ou s’avère très difficile.
- Angioplastie par ballonnet : après avoir franchi l’obstruction, un cathéter à ballonnet est placé dans la zone obstruée et gonflé afin d’élargir le vaisseau.
- Pose de stent : afin d’empêcher le rétrécissement à nouveau du vaisseau, des stents à élution médicamenteuse (DES) sont généralement placés dans la zone obstruée et élargis au ballon pour être fixés à la paroi vasculaire.
- Angiographie de contrôle : à la fin de l’intervention, on vérifie si le vaisseau est ouvert et si le flux sanguin est suffisant.
Technologies spéciales utilisées dans l’ICP de CTO :
- Microcathéters : des cathéters très fins et flexibles permettent de progresser dans les zones où le guide ne peut pas avancer.
- Technologies d’imagerie (IVUS et OCT) : l’échographie intravasculaire (IVUS) et la tomographie par cohérence optique (OCT) montrent la structure interne du vaisseau en haute résolution et jouent un rôle critique dans l’évaluation du caractère de l’obstruction, de la structure de la plaque et de la précision de la mise en place du stent.
- Athérectomie rotationnelle (Rotablator) : utilisée dans les lésions très dures et calcifiées pour affiner le vaisseau et faciliter la mise en place du ballon et du stent.
Chirurgie de pontage (CABG)
Dans certains cas de CTO, en particulier lorsqu’il existe des obstructions sévères dans plusieurs vaisseaux, ou dans les situations où l’ouverture par stent est impossible ou risquée, le pontage aorto-coronarien (CABG) peut constituer une option thérapeutique plus appropriée. Dans cette méthode chirurgicale, des segments vasculaires prélevés dans une autre région du corps (généralement une veine de la jambe ou une artère thoracique) sont suturés à la partie saine située au-dessus de l’artère coronaire obstruée ainsi qu’à la partie située en aval de l’obstruction, créant ainsi une nouvelle voie sanguine. Dans le traitement de la CTO, la chirurgie de pontage peut être privilégiée surtout chez les patients présentant une obstruction du tronc coronaire gauche ou une maladie vasculaire diffuse.
Traitement médicamenteux et changements du mode de vie
Après les deux méthodes de traitement (ICP et CABG), ou chez les patients chez qui les autres méthodes de traitement ont échoué, il existe des traitements médicamenteux à utiliser à vie. Parmi ces médicaments figurent les anticoagulants antiplaquettaires, les hypocholestérolémiants (statines), les régulateurs de la pression artérielle et les bêtabloquants. En outre, des changements du mode de vie tels que l’arrêt du tabac, une alimentation saine, une activité physique régulière et le contrôle du poids sont d’une importance vitale pour stopper la progression de la maladie et préserver la santé cardiovasculaire générale.
Taux de réussite et difficultés dans le traitement de la CTO
Le traitement de l’occlusion totale chronique, en particulier l’intervention coronaire percutanée (ICP), a connu des avancées majeures ces dernières années. Cependant, certaines difficultés subsistent encore, ainsi que des facteurs influençant les taux de réussite.
Taux de réussite actuels
Les taux de réussite des interventions CTO réalisées dans des centres expérimentés et par des équipes spécialisées sont très élevés. Le succès est généralement défini comme l’ouverture complète du vaisseau obstrué et l’obtention d’un bon flux sanguin. Dans la littérature actuelle, les taux de réussite de l’ICP pour CTO dans les centres expérimentés sont rapportés entre 80 % et 95 %. Ces taux sont directement liés aux techniques avancées utilisées, à la qualité du matériel et à l’expérience du médecin. Après une intervention réussie, chez la grande majorité des patients, des symptômes tels que la douleur thoracique diminuent ou disparaissent complètement, la capacité d’effort augmente et la qualité de vie s’améliore.
Difficultés rencontrées dans le traitement de la CTO
En raison de la nature même des lésions CTO, leur traitement est très complexe et comporte diverses difficultés :
- Longueur et structure de l’obstruction : les lésions CTO sont généralement longues (plus de 30 mm) et peuvent avoir une structure dure, calcifiée ou fibreuse. Cela rend la progression avec les guides difficile.
- Formation d’une extrémité borgne : les obstructions de longue durée peuvent créer une extrémité borgne au début du vaisseau. Cette extrémité borgne peut empêcher le guide de progresser dans la bonne direction.
- Calcification : la calcification intense de la paroi vasculaire rend plus difficile non seulement le passage du guide, mais peut aussi empêcher l’expansion complète des ballons et des stents.
- Circulation collatérale : les vaisseaux alternatifs (collatérales) utilisés pour franchir l’obstruction peuvent parfois être très petits ou tortueux, ce qui complique les techniques rétrogrades.
- Points de bifurcation : la présence de l’obstruction au niveau d’un point important de bifurcation vasculaire peut augmenter le risque de thrombose après le traitement.
- Effet des interventions antérieures : l’état des stents ou des greffons de pontage posés auparavant peut influencer la nouvelle intervention.
Importance de l’expertise et de l’expérience
Le traitement de la CTO nécessite davantage d’expertise et d’expérience que les procédures d’angiographie standard. Les cardiologues expérimentés dans ce domaine augmentent les taux de réussite et minimisent le risque de complications en utilisant efficacement des techniques et équipements spécialisés. Par conséquent, dans le traitement de la CTO, la sélection du patient ainsi que l’expérience du centre où la procédure sera réalisée revêtent une grande importance.
Soins et suivi après le traitement de l’occlusion totale chronique (CTO)
Après un traitement réussi de la CTO, un programme de suivi complet est mis en œuvre afin de soutenir le processus de guérison du patient et de prévenir les événements cardiaques futurs.
Traitement médicamenteux et effets secondaires
Après une ICP, un double traitement antiplaquettaire (par exemple, aspirine et clopidogrel/ticagrelor/prasugrel) est généralement instauré chez les patients. Ces médicaments sont d’une importance critique pour prévenir la formation de caillots dans le stent (thrombose du stent) et sont généralement utilisés pendant au moins 12 mois. En outre, des médicaments tels que les statines (hypocholestérolémiants), les bêtabloquants et les inhibiteurs de l’ECA sont également prescrits selon l’état du patient. Les patients doivent être informés des effets secondaires possibles de ces médicaments (risque de saignement, douleurs musculaires, toux, etc.) et être suivis par des contrôles médicaux réguliers.
Changements du mode de vie
Pour le succès durable du traitement, les changements du mode de vie sont indispensables :
- Arrêt du tabac : le tabac est l’une des plus grandes menaces pour la santé vasculaire. Il doit être arrêté définitivement.
- Alimentation saine : un régime méditerranéen pauvre en graisses, pauvre en sel et riche en légumes et en fruits est recommandé.
- Exercice régulier : un exercice aérobique régulier (marche, natation, etc.) doit être pratiqué dans la mesure recommandée par le médecin.
- Contrôle du poids : il est important de maintenir un poids corporel idéal.
- Gestion du stress : des techniques de gestion du stress (yoga, méditation, etc.) doivent être apprises.
Contrôles réguliers et imagerie
Il est recommandé que le patient soit suivi régulièrement dans les services ambulatoires de cardiologie pendant les premiers mois après le traitement. Lors de ces contrôles, les symptômes du patient, l’observance du traitement et l’état général de santé sont évalués. Si nécessaire, des examens tels que l’ECG, l’ECHO ou les tests d’effort peuvent être répétés. Étant donné que le risque de resténose intrastent (rétrécissement à nouveau) ou de thrombose est plus élevé surtout durant la première année, un suivi attentif est essentiel. À long terme, l’état de santé cardiovasculaire du patient continue d’être surveillé par des contrôles réalisés tous les 6 mois ou une fois par an selon son état.
Complications et prise en charge
Comme pour toute procédure invasive, certains risques et complications existent également dans le traitement de la CTO. Parmi ceux-ci figurent une déchirure du vaisseau pendant ou après la procédure, un saignement, une infection, un AVC, une crise cardiaque, une arythmie et une thrombose du stent. Cependant, grâce aux technologies avancées et aux équipes expérimentées, la fréquence de ces complications est très faible (autour de 1 à 2 %). Chez les patients qui développent des complications, des résultats généralement satisfaisants sont obtenus grâce à un diagnostic précoce et à une intervention appropriée. Par exemple, chez les patients développant une thrombose du stent, une angiographie urgente et un remplacement du stent peuvent être nécessaires.
Foire aux questions
L’occlusion totale chronique se forme généralement à la suite d’une athérosclérose progressive dans la paroi vasculaire. Avec le temps, la plaque durcit et ferme complètement la lumière du vaisseau. La formation d’un caillot et un rétrécissement prolongé peuvent également entraîner une obstruction complète.
L’occlusion totale chronique est plus fréquente chez les personnes atteintes de diabète, d’hypertension, chez les fumeurs et chez celles ayant un taux de cholestérol élevé. Le risque augmente de manière marquée chez les patients ayant déjà eu une crise cardiaque ou présentant une maladie vasculaire diffuse.
L’occlusion totale chronique interrompt le flux sanguin vers le muscle cardiaque, provoquant un manque d’oxygène. Avec le temps, le muscle cardiaque peut s’affaiblir, sa force de contraction peut diminuer et un risque d’insuffisance cardiaque peut apparaître.
Comme l’occlusion totale chronique se développe lentement, l’organisme peut former des vaisseaux collatéraux. Cette circulation collatérale compense partiellement le flux sanguin et, chez certains patients, la douleur thoracique peut être plus légère ou intermittente.
Lorsqu’elle n’est pas traitée, l’occlusion totale chronique peut entraîner une douleur thoracique progressive, une insuffisance cardiaque et des troubles du rythme. À long terme, le risque de crise cardiaque et de mort cardiaque subite peut augmenter.
L’occlusion totale chronique peut être ouverte par angioplastie à l’aide de guides spéciaux et de techniques avancées. Pendant la procédure, un ballon et un stent sont placés afin de rétablir le flux sanguin dans le vaisseau.
L’occlusion totale chronique peut nécessiter une chirurgie de pontage chez certains patients. En particulier, si plusieurs vaisseaux sont obstrués ou si l’angioplastie a échoué, les options chirurgicales sont évaluées.
Le processus de récupération après le traitement de l’occlusion totale chronique dépend de la méthode appliquée. Alors qu’un retour à la vie quotidienne est possible en quelques jours après une angioplastie, la récupération après un pontage peut prendre plusieurs semaines.
L’occlusion totale chronique peut réduire la qualité de vie en provoquant des douleurs thoraciques et une diminution de la capacité à l’effort. Après un traitement réussi, l’essoufflement diminue chez la plupart des patients et l’endurance physique augmente.
L’occlusion totale chronique peut rarement récidiver après le traitement. Un nouveau rétrécissement dans le stent ou la formation de nouvelles plaques dans d’autres vaisseaux peuvent être observés. Un suivi régulier et la gestion des facteurs de risque sont importants.