Le traitement interventionnel de la maladie artérielle périphérique est une méthode mini-invasive qui permet de rouvrir des artères rétrécies ou obstruées par angioplastie par ballonnet et pose de stent. Cette technique vise à augmenter le flux sanguin afin de réduire la douleur, la limitation de la marche et le risque de perte tissulaire.
L’angioplastie par ballonnet repose sur le principe de l’élargissement mécanique de la plaque athérosclérotique à l’intérieur du vaisseau. Le ballonnet placé par cathéter est gonflé de manière contrôlée pour ouvrir la lumière vasculaire et améliorer la circulation périphérique. L’intervention est généralement réalisée sous anesthésie locale.
La pose de stent dans les sténoses artérielles périphériques est privilégiée en cas de recul élastique ou de présence de plaque avancée. Les stents métalliques ou à libération médicamenteuse soutiennent la paroi vasculaire, réduisent le risque de resténose et visent à préserver la perméabilité vasculaire à long terme.
Le suivi après un traitement interventionnel comprend l’organisation d’un traitement antiplaquettaire et le contrôle des facteurs de risque. L’arrêt du tabac, l’équilibre des taux lipidiques et la prise en charge du diabète augmentent le succès du traitement. Des contrôles cliniques et d’imagerie réguliers réduisent le risque de complications.
Ce qu’il faut savoir | Information |
Définition | Le traitement interventionnel de la maladie artérielle périphérique désigne des procédures endovasculaires mini-invasives visant à rouvrir des artères périphériques rétrécies ou obstruées (le plus souvent les artères des membres inférieurs) par angioplastie par ballonnet et/ou pose de stent. |
Objectif | Augmenter le flux sanguin, réduire la douleur au repos, prolonger la distance de marche, prévenir la perte tissulaire et diminuer le risque de perte de membre. |
Indications | Claudication intermittente persistante malgré les changements de mode de vie et le traitement médical, douleur au repos, plaie non cicatrisante ou gangrène (ischémie critique du membre), sténose artérielle significative ou occlusion détectée par imagerie. |
Contre-indications | Infection active, diathèse hémorragique non contrôlée, allergie sévère au produit de contraste, impossibilité de trouver une voie vasculaire appropriée, état général du patient insuffisant pour supporter l’intervention. |
Évaluation préopératoire | Anamnèse détaillée et examen physique, indice cheville-bras (ABI), échographie Doppler, angiographie par tomodensitométrie ou angiographie par résonance magnétique ; évaluation des tests de fonction rénale et des paramètres de coagulation. |
Type d’anesthésie | Généralement réalisée sous anesthésie locale et sédation ; une anesthésie générale peut rarement être nécessaire. |
Déroulement de l’intervention | Un cathéter est placé par l’artère fémorale (ou alternativement par l’artère radiale/brachiale), puis avancé avec un guide jusqu’à la zone de sténose ; le vaisseau est dilaté en gonflant le ballon et un stent est posé si nécessaire. |
Angioplastie par ballonnet | Il s’agit de la procédure consistant à pousser la plaque athérosclérotique vers la paroi vasculaire et à élargir la lumière en gonflant de manière contrôlée le cathéter à ballonnet placé dans la zone de sténose. |
Ballon actif | Utilisation de ballonnets recouverts d’un médicament antiprolifératif (par exemple le paclitaxel) afin de réduire le risque de resténose ; peut être particulièrement préférée dans les sténoses de longs segments. |
Pose de stent | La perméabilité du vaisseau est maintenue par la pose d’un stent à structure métallique en treillis dans les vaisseaux présentant un recul élastique ou une dissection. Il existe des types de stents auto-expansibles ou expansibles par ballonnet. |
Durée de l’intervention | Elle varie généralement entre 30 et 120 minutes selon la longueur et le nombre des lésions. |
Durée d’hospitalisation | La plupart des patients sortent le jour même ou dans un délai d’un jour ; en cas de complication, cette durée peut être prolongée. |
Taux de réussite | Ils dépendent de l’emplacement et de la longueur de la lésion ainsi que des maladies associées du patient ; le taux de réussite technique est élevé dans les lésions courtes et focales. Dans les lésions longues et calcifiées, les taux de réussite et de perméabilité sont plus faibles. |
Complications possibles | Hémorragie, hématome, pseudo-anévrisme, perforation vasculaire, dissection, thrombose, embolisation distale, néphropathie de contraste, réaction allergique. |
Resténose | Un nouveau rétrécissement à l’intérieur du vaisseau peut se développer avec le temps ; le risque dépend des caractéristiques de la lésion et des facteurs de risque du patient. |
Suivi après l’intervention | Traitement antiplaquettaire (généralement acide acétylsalicylique et/ou clopidogrel), contrôle clinique régulier, mesure de l’ABI et suivi par échographie Doppler si nécessaire. |
Aménagements du mode de vie | Arrêt du tabac, programme d’exercice régulier, alimentation saine, contrôle efficace du diabète, de l’hypertension et de l’hyperlipidémie. |
Traitements alternatifs | Traitement médical et programmes d’exercice, chirurgie de pontage ouverte ; le choix du traitement est déterminé selon les caractéristiques de la lésion et l’état général du patient. |
Pronostic | Un diagnostic précoce et un traitement approprié peuvent apporter une amélioration marquée des symptômes ; le succès à long terme dépend du contrôle des facteurs de risque et d’un suivi régulier. |

Prof. Dr. Kadriye Kılıçkesmez
Cardiologie, Cardiologue interventionnelle – Interventional Cardiologist
Prof. Dr. Kadriye Orta Kılıçkesmez est l'une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l'Université d'Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l'Institut de Cardiologie de la même université.
Après avoir travaillé pendant une courte période à l'Hôpital Public de Çorlu et à l'Hôpital de Service de la Fondation Turque du Rein, elle est retournée à l'Institut de Cardiologie de l'Université d'Istanbul. Kadriye Kılıçkesmez, qui a poursuivi sa carrière académique ici, est devenue professeure associée en 2012. Par la suite, elle a travaillé au Royal Brompton sur les interventions coronaires complexes, l'imagerie intracoronaire CTO et les maladies cardiaques structurelles, et a rédigé des articles scientifiques. En 2015, elle a été mandatée par l'université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d'angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d'angiographie de l'Hôpital Prof. Dr. Cemil Taşçıoğlu et a assuré que la clinique devienne une clinique de formation.
Voir plusMaladie artérielle périphérique : menace silencieuse et ses symptômes
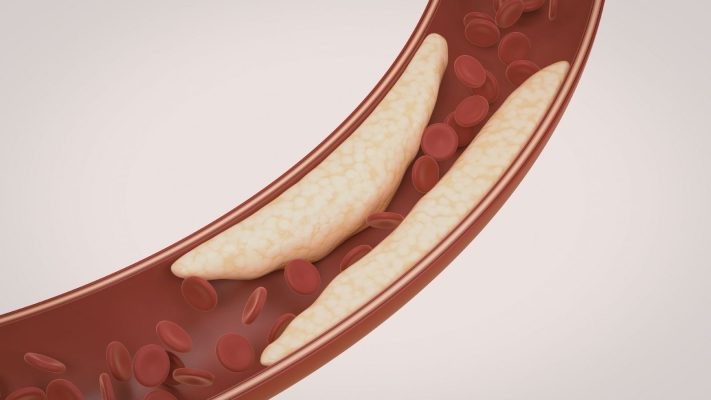
La maladie artérielle périphérique (MAP) est le rétrécissement ou l’obstruction des artères des bras et des jambes. Ce rétrécissement est généralement causé par l’athérosclérose (durcissement des artères). L’athérosclérose correspond à l’accumulation de graisses, de cholestérol et d’autres substances sur les parois vasculaires, formant des plaques. Ces plaques peuvent grossir avec le temps et bloquer le flux sanguin. Par conséquent, les membres touchés ne reçoivent pas suffisamment d’oxygène ni de nutriments. Cette situation peut provoquer, surtout dans les jambes, des douleurs, des crampes, de la fatigue et même des ulcères. Des facteurs comme le tabagisme, le diabète, l’hypertension, l’hypercholestérolémie et les antécédents familiaux de MAP augmentent le risque. Un diagnostic et un traitement précoces sont d’une importance vitale pour arrêter la progression de la maladie et prévenir la perte de membre. De nombreux patients peuvent ne présenter aucun symptôme évident aux premiers stades de la maladie, ce qui lui vaut l’appellation de « menace silencieuse ». Cependant, à mesure que la maladie progresse, les symptômes deviennent plus marqués.
Quels sont les symptômes ?
Le symptôme le plus fréquent de la MAP est une douleur de type crampe ressentie dans les jambes lors de la marche. Cette douleur disparaît au repos mais réapparaît avec l’activité. Dans la littérature médicale, cette situation est appelée claudication intermittente. Les autres symptômes fréquents sont les suivants :
- Fatigue et sensation de lourdeur dans les jambes : surtout ressenties pendant l’activité.
- Modifications cutanées : une sensation de froid, une pâleur, une brillance, une perte des poils ou un épaississement des ongles peuvent être observés au niveau des pieds et des jambes.
- Retard de cicatrisation des plaies : les petites coupures, éraflures ou ulcères sur les pieds ou les jambes peuvent avoir du mal à cicatriser.
- Dysfonction érectile : chez les hommes, un trouble de la fonction sexuelle peut être observé lorsque les artères de la région pelvienne sont touchées.
- Symptômes à un stade avancé : aux stades avancés de la maladie, des douleurs dans les jambes même au repos, des crampes nocturnes et même une gangrène (mort des tissus) peuvent se développer. La gangrène est une affection grave qui peut entraîner une perte de membre.
Quels sont les facteurs de risque ?
De nombreux facteurs augmentent le risque de développer une MAP. Le principal est le tabagisme. Fumer endommage les parois vasculaires et accélère le développement de l’athérosclérose. Le diabète est également un facteur de risque important ; des taux élevés de sucre dans le sang peuvent endommager les vaisseaux. L’hypertension artérielle et l’hypercholestérolémie (hyperlipidémie) contribuent aussi à la progression de l’athérosclérose. Le risque augmente avec l’âge ; la maladie est généralement plus fréquente chez les personnes de plus de 50 ans. En outre, des antécédents familiaux de MAP peuvent également indiquer une prédisposition génétique. L’obésité et un mode de vie sédentaire augmentent aussi indirectement le risque. La gestion de ces facteurs de risque joue un rôle essentiel dans la prévention de la MAP ou le ralentissement de sa progression.
Traitements interventionnels : angioplastie par ballonnet et stent
Dans le traitement de la MAP, les méthodes non chirurgicales et mini-invasives prennent de plus en plus d’importance. Parmi ces méthodes, les plus couramment utilisées sont l’angioplastie par ballonnet et la pose de stent. Ces procédures peuvent être réalisées sous anesthésie locale, sans nécessité d’anesthésie générale pour le patient, et généralement avec une hospitalisation d’une journée. Il s’agit d’un avantage important par rapport à la chirurgie traditionnelle. Les interventions sont généralement effectuées en avançant un cathéter fin (petit tube) à travers une artère située dans l’aine ou le bras. Ce cathéter est utilisé pour atteindre la zone rétrécie ou obstruée. Le succès des interventions dépend de nombreux facteurs, tels que l’état de santé général du patient, l’emplacement et le degré du rétrécissement.
Angioplastie par ballonnet : l’art d’ouvrir les vaisseaux rétrécis
L’angioplastie par ballonnet est une technique utilisée pour élargir une artère rétrécie. Pendant l’intervention, un fin guide est placé dans la zone de l’artère rétrécie. Sur ce guide, on fait passer un cathéter spécial muni à son extrémité d’un ballon gonflable. Une fois le ballon placé dans l’artère rétrécie, il est soigneusement gonflé. Ce gonflage pousse la paroi artérielle vers l’extérieur, élargit la zone rétrécie et rétablit le flux sanguin. Après dégonflage du ballon et retrait du cathéter, on constate que l’artère est devenue plus ouverte. L’angioplastie par ballonnet peut être suffisante à elle seule, mais elle est souvent utilisée avec la pose de stent. Après une angioplastie par ballonnet réussie, la distance de marche du patient peut augmenter et les douleurs dans les jambes diminuer. L’efficacité de cette intervention varie selon le degré de rétrécissement de l’artère et la structure des plaques. Dans certains cas, l’artère peut se rétrécir à nouveau après l’angioplastie par ballonnet (resténose). Les stents interviennent pour prévenir cette situation.
Pose de stent : apporter un soutien aux vaisseaux
Le stent est une petite structure métallique en forme de tube placée pour maintenir ouverte une artère rétrécie. Les stents sont généralement fabriqués à partir d’alliages à mémoire de forme comme le nickel-titane. Après l’élargissement de l’artère par angioplastie par ballonnet, le stent est placé dans cette zone. Le stent est dilaté à l’aide d’un cathéter à ballonnet et fixé à la paroi artérielle. Le stent empêche le rétrécissement de l’artère et assure la continuité du flux sanguin. Certains stents réduisent encore davantage le risque de resténose en libérant un médicament (stents à libération médicamenteuse). Le choix du stent est déterminé par le médecin selon l’état du patient et les caractéristiques du rétrécissement. Les stents jouent un rôle essentiel dans le maintien de la perméabilité à long terme en soutenant la structure de l’artère. La pose de stent peut être réalisée avec l’angioplastie par ballonnet ou seule. Après l’intervention, le stent est progressivement recouvert par l’organisme et devient une partie naturelle du vaisseau.
Déroulement de l’intervention et préparation
Le traitement interventionnel de la maladie artérielle périphérique nécessite une préparation attentive et un processus d’application rigoureux. Avant l’intervention, l’état de santé général du patient est évalué, les analyses sanguines nécessaires sont effectuées et les médicaments sont revus. Le jour de l’intervention, le confort et la sécurité du patient sont prioritaires. Pendant la période postopératoire, le processus de rétablissement du patient est étroitement suivi. Dans ce processus, les médicaments que prendra le patient et les changements de mode de vie revêtent une grande importance.
Évaluation préopératoire et préparatifs
Avant de décider d’un traitement interventionnel, il est essentiel que le patient passe une évaluation médicale complète. Le médecin examine en détail les antécédents médicaux du patient, s’informe sur ses maladies existantes (diabète, maladie cardiaque, maladie rénale, etc.) et sur les médicaments qu’il utilise. L’examen physique permet de contrôler les pouls périphériques et d’évaluer l’état des membres touchés. Diverses méthodes d’imagerie sont utilisées pour étayer le diagnostic et déterminer l’emplacement, la longueur et la gravité du rétrécissement. Parmi elles figurent l’échographie Doppler, l’angiographie par résonance magnétique (ARM) et l’angiographie par tomodensitométrie (angio-TDM). Dans certains cas, une angiographie par soustraction numérique (DSA) peut également être réalisée pour planifier l’intervention. Des analyses sanguines sont demandées pour évaluer la fonction rénale, l’état de coagulation et la présence d’une infection. Quelques jours avant l’intervention, l’utilisation des anticoagulants ou antiagrégants (par exemple aspirine, clopidogrel) peut être ajustée sous contrôle médical ou temporairement arrêtée. Le patient peut devoir jeûner la nuit précédant l’intervention. Un soutien psychologique peut également être apporté afin que le patient soit à l’aise et calme le jour de l’intervention. Les préparatifs préopératoires constituent la base d’une intervention sûre et réussie.
Étapes suivies pendant l’intervention
Le traitement interventionnel est généralement réalisé dans un laboratoire de cathétérisme ou un bloc opératoire hybride. L’intervention est effectuée sous anesthésie locale, ce qui permet au patient de rester éveillé. Elle commence généralement par une petite incision dans une artère de la région de l’aine (artère fémorale) ou parfois dans une artère du bras (artère brachiale). Une fine aiguille est introduite dans cette zone d’incision afin de placer un guide à l’intérieur de l’artère. Ce guide est avancé le long du vaisseau jusqu’à atteindre la zone de rétrécissement ou d’obstruction. Ensuite, le cathéter à ballonnet et/ou le cathéter de stent sont placés sur ce guide. Si une angioplastie par ballonnet doit être réalisée, le cathéter à ballonnet est positionné dans la zone de rétrécissement et le ballon est gonflé de manière contrôlée afin de dilater le vaisseau. Si un stent doit être posé, le cathéter de stent est placé dans la zone de rétrécissement et le stent est dilaté à l’aide du ballon puis fixé à la paroi vasculaire. Pendant l’intervention, la position des cathéters et des stents est suivie en permanence au moyen d’une imagerie radiologique (fluoroscopie). Lorsque cela est jugé nécessaire, un produit de contraste est injecté afin de visualiser les vaisseaux. Une fois l’intervention terminée, les cathéters sont retirés et le saignement est contrôlé en appliquant une pression sur la zone d’incision ou à l’aide de dispositifs spéciaux. La durée de l’intervention varie généralement entre 1 et 3 heures, mais cela peut différer en fonction de sa complexité. Le confort et la sécurité du patient sont prioritaires à chaque étape de l’intervention.
Soins après l’intervention et processus de rétablissement
La période postopératoire est d’une grande importance pour que le patient bénéficie d’un processus de guérison réussi. Après l’intervention, les patients sont généralement gardés en observation pendant quelques heures. En raison du risque de saignement au niveau du site d’incision, le patient peut devoir rester alité pendant un certain temps et éviter de plier la jambe. Des antalgiques appropriés sont administrés pour contrôler la douleur. L’hydratation du patient est assurée et il est encouragé à reprendre son alimentation normale dès que possible. Les médicaments anticoagulants ou antiagrégants sont généralement prescrits sur le long terme afin d’empêcher l’obstruction des stents par un caillot. Des médicaments comme l’aspirine et le clopidogrel sont souvent utilisés ensemble. Il est d’une importance vitale d’utiliser régulièrement les médicaments recommandés par le médecin. Les patients sont informés afin de reconnaître les complications telles que les signes d’infection (fièvre, rougeur, gonflement, écoulement) ou les signes de saignement (saignement au niveau de l’incision, ecchymose). En général, les patients peuvent reprendre leurs activités normales en quelques jours à une semaine. Toutefois, il est recommandé d’éviter les activités physiques lourdes et les sports. Des contrôles médicaux réguliers sont essentiels pour suivre le processus de guérison et détecter précocement d’éventuels problèmes. Les changements de mode de vie, comme l’arrêt du tabac, une alimentation saine et une activité physique régulière, apportent à long terme de grands bénéfices pour prévenir la récidive de la maladie et améliorer la santé globale.
Avantages et risques
Bien que les traitements interventionnels offrent de nombreux avantages par rapport à la chirurgie traditionnelle, ils comportent aussi certains risques, comme tout acte médical. La connaissance de ces avantages et de ces risques aide les patients à prendre des décisions éclairées. Les médecins déterminent la méthode de traitement la plus appropriée en évaluant la situation particulière de chaque patient.
Avantages du traitement interventionnel
Les traitements interventionnels, en particulier l’angioplastie par ballonnet et la pose de stent, ont permis des avancées importantes dans le traitement de la MAP. Les principaux avantages de ces méthodes sont les suivants :
- Caractère mini-invasif : elles sont réalisées par des incisions beaucoup plus petites que la chirurgie ouverte, ce qui signifie moins de douleur et une récupération plus rapide. La durée d’hospitalisation est généralement plus courte ; la plupart des patients peuvent sortir après 1 à 2 jours.
- Risque de complications plus faible : comme elles ne nécessitent pas d’anesthésie générale et utilisent de plus petites incisions, le risque de complications chirurgicales telles que l’infection, le saignement et les problèmes de cicatrisation est plus faible.
- Processus de récupération rapide : les patients peuvent généralement reprendre leurs activités quotidiennes normales dans les quelques jours suivant l’intervention. Cela permet de retrouver rapidement la qualité de vie.
- Possibilité de répétition : si nécessaire, une nouvelle angioplastie ou une nouvelle pose de stent peut être réalisée dans la même zone. C’est un avantage important, notamment en cas de récidive de la maladie.
- Taux de réussite élevés : en particulier chez les patients appropriés, ces méthodes présentent des taux élevés de réussite pour assurer la perméabilité du vaisseau et soulager les symptômes. Les taux de perméabilité à long terme peuvent atteindre 80 à 90 % selon la technologie utilisée et les soins apportés au patient.
- Potentiel de sauvetage du membre : dans les cas avancés comme l’ischémie critique du membre (situations dans lesquelles le flux sanguin vers les membres est gravement diminué), ces méthodes interventionnelles peuvent jouer un rôle crucial dans la prévention de la perte de membre.
Risques et complications possibles
Bien qu’elles soient sûres et efficaces, les procédures d’angioplastie par ballonnet et de pose de stent comportent également certains risques. Ces risques sont généralement faibles, mais il est important de les connaître :
- Saignement et hématome : un saignement ou une ecchymose (hématome) peut survenir au site de l’intervention. Cela est généralement léger et disparaît spontanément, mais peut rarement nécessiter une transfusion sanguine ou une intervention supplémentaire.
- Lésion vasculaire : pendant l’avancement du cathéter, des lésions telles qu’une déchirure, une perforation ou une dissection (séparation des couches de la paroi vasculaire) peuvent survenir dans la paroi du vaisseau. Ces situations peuvent rarement nécessiter une intervention chirurgicale.
- Resténose (nouveau rétrécissement) : un nouveau rétrécissement peut apparaître au fil du temps dans la zone où le stent a été placé. Cela est dû à une croissance excessive du tissu à l’intérieur du stent. Les stents à libération médicamenteuse aident à réduire ce risque.
- Thrombose du stent (obstruction du stent par un caillot) : il s’agit d’une complication rare mais grave. Un caillot peut se loger dans le stent et bloquer le flux sanguin. Ce risque augmente surtout si les médicaments fluidifiants ne sont pas utilisés régulièrement.
- Infection : une infection peut se développer au niveau du site de l’intervention ou autour du stent. Ce risque est minimisé grâce à l’utilisation de techniques stériles.
- Réactions au produit de contraste : des réactions allergiques au produit de contraste utilisé pendant l’intervention ou des altérations temporaires de la fonction rénale peuvent être observées. Des précautions particulières sont prises chez les patients souffrant d’insuffisance rénale.
- Spasme de l’artère périphérique : pendant l’avancement du cathéter dans le vaisseau, une contraction temporaire du vaisseau (spasme) peut survenir. Cela est généralement contrôlé par des médicaments.
- Lésion nerveuse : rarement, une atteinte des nerfs de la zone d’intervention peut entraîner un engourdissement ou une faiblesse temporaire ou permanente.
Ces risques sont globalement faibles et les médecins prennent toutes les précautions nécessaires pour les réduire au minimum. Il est important de discuter en détail de ces risques avec votre médecin avant l’intervention.
Traitement médicamenteux et changements de mode de vie
Bien que les traitements interventionnels occupent une place importante dans la prise en charge de la MAP, ils ne suffisent pas à eux seuls. Le traitement médicamenteux et les changements de mode de vie sont indispensables pour arrêter la progression de la maladie, prévenir les complications et améliorer la santé globale. Ces approches renforcent le succès du traitement interventionnel et soutiennent la santé à long terme du patient.
Rôle du traitement médicamenteux
Dans le traitement de la MAP, les médicaments sont utilisés pour soulager les symptômes, ralentir la progression de la maladie et réduire le risque de complications. Les médicaments que votre médecin peut vous prescrire peuvent inclure :
- Agents antiplaquettaires (fluidifiants sanguins) : des médicaments comme l’aspirine et le clopidogrel empêchent les plaquettes de s’agréger pour former un caillot. Cela est d’une importance vitale, surtout chez les patients ayant reçu un stent, pour prévenir la thrombose du stent. Ils sont généralement utilisés à vie.
- Statines : ce sont des médicaments hypocholestérolémiants. En réduisant les taux de cholestérol LDL (« mauvais »), ils ralentissent la progression de l’athérosclérose et aident à stabiliser les plaques sur les parois vasculaires. Ils sont généralement prescrits à forte dose chez les patients à haut risque.
- Antihypertenseurs (médicaments contre l’hypertension) : ils sont utilisés pour contrôler l’hypertension artérielle. Le maintien de la pression artérielle à des niveaux normaux protège la santé vasculaire et réduit le risque d’infarctus et d’AVC.
- Médicaments contre le diabète : chez les patients diabétiques, le contrôle de la glycémie est essentiel pour prévenir les lésions vasculaires. L’insuline ou divers antidiabétiques oraux peuvent être utilisés.
- Antalgiques : ils sont utilisés surtout pour gérer la douleur liée à la claudication. Toutefois, l’utilisation à long terme d’antalgiques opioïdes n’est pas recommandée. Certains médicaments comme le cilostazol peuvent aider à prolonger la distance de marche en augmentant le flux sanguin vers les muscles des jambes.
Le succès du traitement médicamenteux dépend de l’utilisation régulière des médicaments par le patient conformément aux indications du médecin. Il est important de rester en contact avec le médecin concernant les effets secondaires des médicaments.
Importance des changements de mode de vie
Les changements de mode de vie constituent l’un des piliers du traitement de la MAP et sont généralement appliqués en association avec le traitement médicamenteux. En plus de ralentir la progression de la maladie, ces changements améliorent également de manière significative l’état de santé général :
- Arrêter de fumer : c’est le changement de mode de vie le plus important et le plus efficace contre la MAP. Le tabac endommage gravement les vaisseaux et accélère la progression de la maladie. Arrêter de fumer modifie favorablement l’évolution de la maladie et réduit considérablement le risque de complications. Les thérapies de substitution nicotinique ou les services de conseil peuvent aider dans ce processus.
- Alimentation saine : adopter une alimentation pauvre en graisses saturées, en cholestérol et en sodium, riche en fruits, légumes et céréales complètes, aide à contrôler le cholestérol sanguin et la pression artérielle. Des modèles alimentaires comme le régime méditerranéen sont recommandés.
- Exercice régulier : avec l’accord du médecin, la pratique régulière de la marche et de l’exercice aide à renforcer les muscles des jambes, à améliorer la circulation sanguine et à augmenter la distance de marche. Le programme d’exercice doit être conçu de manière personnalisée selon la condition physique du patient et la gravité de la maladie. Les exercices à faible impact comme la natation et le vélo sont également bénéfiques.
- Contrôle du poids : être en surpoids ou obèse augmente le risque d’hypertension, de diabète et d’hypercholestérolémie. Atteindre un poids sain et le maintenir améliore la santé cardiovasculaire globale.
- Contrôle du diabète et de la tension artérielle : une prise en charge efficace du diabète et de l’hypertension est indispensable pour préserver la santé vasculaire. Le traitement recommandé par le médecin doit être suivi afin d’atteindre les objectifs de glycémie et de pression artérielle.
- Soins des pieds : les patients atteints de MAP sont plus exposés au risque d’infection en raison d’une perte de sensibilité dans les pieds ou de plaies qui cicatrisent lentement. Il est important de contrôler régulièrement les pieds, de les garder propres et secs, de porter des chaussures adaptées et de couper les ongles avec précaution. En cas de plaie, il faut consulter immédiatement un médecin.
Ces changements de mode de vie jouent un rôle majeur non seulement dans la prise en charge de la MAP, mais aussi dans l’amélioration de la qualité de vie globale.
Technologies de demain et recherches
Le traitement interventionnel de la maladie artérielle périphérique connaît une évolution continue. Les scientifiques et les ingénieurs travaillent intensivement à développer des méthodes de traitement plus efficaces, plus sûres et moins invasives. Ces innovations ont le potentiel d’améliorer encore davantage la qualité de vie des patients.
Stents et matériaux de nouvelle génération
En plus des stents métalliques traditionnels, d’importantes recherches sont menées sur les stents biodégradables (résorbables). Ces stents sont progressivement absorbés par l’organisme et disparaissent complètement, ce qui peut réduire à long terme le risque de resténose et de thrombose du stent. De plus, des stents médicamenteux recouverts de médicaments anticoagulants (prévenant la coagulation) ou anti-inflammatoires sont en cours de développement. Ces médicaments s’accumulent autour du stent et inhibent l’inflammation et la croissance cellulaire, réduisant ainsi les taux de resténose. Les revêtements de nouvelle génération visent à modifier les propriétés de surface des stents afin de réduire la coagulation du sang. Comme alternative aux stents métalliques traditionnels, des stents à base de polymères sont également étudiés. Ces stents peuvent être plus flexibles et mieux s’adapter aux mouvements naturels du vaisseau.
Techniques interventionnelles mini-invasives
Avec les progrès de la technologie, des méthodes encore moins invasives sont en cours de développement. Des techniques comme l’athérectomie rotationnelle nettoient le vaisseau en fragmentant ou en aspirant mécaniquement les plaques. Cela peut être particulièrement utile dans les cas de plaques dures et calcifiées où l’angioplastie par ballonnet et la pose de stent sont difficiles. L’athérectomie au laser utilise également l’énergie laser pour vaporiser les plaques. Les traitements par ultrasons et par ondes de choc sont utilisés pour fracturer les calcifications de la paroi vasculaire et élargir le vaisseau. Ces techniques peuvent réduire le besoin de stent ou faciliter sa pose. En outre, les systèmes de chirurgie robotique peuvent rendre les interventions plus sûres en permettant aux chirurgiens d’effectuer des mouvements plus précis et plus contrôlés.
Traitements biologiques et potentiel de la thérapie génique
À long terme, les traitements biologiques et la thérapie génique sont également prometteurs dans le traitement de la MAP. Les chercheurs visent à créer de nouvelles voies sanguines autour des vaisseaux obstrués en utilisant des facteurs de croissance ou des protéines qui favorisent la formation de nouveaux vaisseaux (angiogenèse). La thérapie par cellules souches est également étudiée comme approche potentielle pour réparer les tissus vasculaires endommagés et soutenir la croissance de nouveaux vaisseaux. Quant à la thérapie génique, elle vise à modifier la structure génétique des cellules de la paroi vasculaire afin d’empêcher ou d’inverser le développement de l’athérosclérose. Bien que ces domaines soient encore au stade expérimental, ils ont le potentiel de révolutionner le traitement de la MAP à l’avenir. Ces types de traitements pourraient ouvrir de nouvelles portes d’espoir dans les cas où les médicaments et les stents sont insuffisants.
Questions fréquemment posées
Le traitement interventionnel est appliqué chez les patients dont la douleur à la marche persiste malgré les médicaments et l’exercice, qui développent une douleur au repos ou dont la cicatrisation des plaies est altérée. Si le rétrécissement artériel est grave et que la qualité de vie est affectée, il peut constituer l’option prioritaire.
Un fin cathéter est avancé jusqu’à la zone de rétrécissement en entrant par l’aine ou sous le genou. Le ballon est gonflé pour comprimer la plaque contre la paroi vasculaire et augmenter le flux sanguin. Si nécessaire, un stent est placé pour maintenir l’ouverture du vaisseau.
Le tabagisme, le diabète, l’hypercholestérolémie et les sténoses de longs segments augmentent le risque de nouveau rétrécissement. L’utilisation régulière des médicaments et les changements de mode de vie réduisent la probabilité de rétrécissement à l’intérieur du stent.
La plupart des patients sortent le jour même ou le lendemain. Le point d’entrée dans la région de l’aine peut rester sensible pendant quelques jours. Le démarrage précoce d’un programme de marche contribue au renforcement de la circulation et au succès à long terme.
Le risque de complications peut être plus élevé chez les personnes atteintes d’insuffisance rénale avancée, de diabète non contrôlé, de calcification vasculaire diffuse et de troubles de la coagulation. C’est pourquoi une évaluation détaillée est réalisée avant l’intervention.
Après la pose d’un stent, des médicaments fluidifiants sanguins et antithrombotiques sont généralement prescrits. Ce traitement empêche la formation de caillots à l’intérieur du stent et aide à maintenir la perméabilité du vaisseau.
À un stade avancé, chez les patients présentant des plaies non cicatrisantes, l’amélioration du flux vasculaire augmente la nutrition des tissus. Chez les patients appropriés, une intervention réalisée à temps peut réduire de manière significative le risque d’amputation.
L’arrêt du tabac, la marche régulière, le contrôle du poids et la réduction du cholestérol influencent directement le succès du traitement. Ces mesures aident à prévenir le développement de nouveaux rétrécissements vasculaires.
Chez les patients diabétiques, la structure vasculaire peut être plus diffuse et plus calcifiée. Cela peut créer des difficultés techniques, mais des résultats satisfaisants peuvent être obtenus avec une planification et un suivi appropriés.
Après l’intervention, des contrôles par échographie Doppler sont réalisés à intervalles déterminés. Une augmentation des symptômes, une diminution de la distance de marche ou l’apparition de plaies sont évaluées précocement afin de détecter à temps d’éventuels nouveaux rétrécissements.