Le rhumatisme cardiaque est une lésion permanente des valves cardiaques provoquée par le système immunitaire après des infections de la gorge contractées pendant l’enfance. Cette affection, qui se développe notamment après une infection par le streptocoque bêta-hémolytique, entraîne un rétrécissement ou une insuffisance des valves et perturbe le fonctionnement du cœur. Lorsqu’elle est détectée précocement, il s’agit d’un problème de santé évitable ; dans la médecine moderne, elle peut être traitée par des techniques interventionnelles avancées sans nécessiter de chirurgie ouverte. Comme les symptômes progressent de manière insidieuse, un suivi régulier et des stratégies de prise en charge adaptées sont essentiels pour préserver la santé cardiaque. Les solutions innovantes appliquées aujourd’hui améliorent rapidement la qualité de vie des patients et leur offrent un avenir plus sain.
Qu’est-ce que le rhumatisme cardiaque et comment commence-t-il dans l’organisme ?
L’histoire du début de cette maladie repose en réalité sur une confusion très malheureuse de notre système de défense, c’est-à-dire du système immunitaire. Expliquons cela plus simplement. Notre organisme produit des cellules de défense spéciales, autrement dit des anticorps, pour combattre la bactérie streptocoque bêta-hémolytique du groupe A qui s’installe dans la gorge. Ces anticorps sont programmés comme de véritables soldats et leur unique objectif est de trouver puis de détruire la bactérie. Cependant, la structure protéique située à la surface externe de la bactérie ressemble de manière incroyable à la structure protéique des cellules du muscle cardiaque et des valves cardiaques humaines.
À cause de cette situation appelée en médecine similarité moléculaire, les soldats de défense produits par l’organisme ne s’arrêtent pas même après avoir éliminé la bactérie. Ils commencent à attaquer les valves cardiaques, les articulations et parfois le système nerveux, qu’ils confondent avec des ennemis en raison de leur structure similaire. Autrement dit, le corps commence à s’endommager lui-même. Ce tir ami provoque une inflammation intense au niveau du cœur. Même après la fin de cette première phase fébrile et douloureuse appelée phase aiguë, le processus inflammatoire déclenché dans les valves cardiaques continue à progresser de manière insidieuse. Après des années de cette guerre silencieuse, les valves cardiaques perdent leur souplesse, s’épaississent et deviennent incapables d’assurer leur fonction.
Quels sont les symptômes de la phase aiguë du rhumatisme cardiaque ?
La période de rhumatisme articulaire aigu, durant laquelle la maladie apparaît pour la première fois, est le moment où une véritable tempête éclate dans le corps. Pendant cette période, de nombreuses plaintes touchant différents organes apparaissent en raison de la réaction excessive du système immunitaire. Les troubles articulaires sévères font partie des plaintes les plus fréquentes. Une douleur et un gonflement qui commencent dans un genou peuvent diminuer quelques jours plus tard puis passer à l’autre genou ou à la cheville ; on appelle cela une inflammation articulaire migratrice. En parallèle, des plaintes cardiaques silencieuses ou manifestes peuvent apparaître en raison de l’atteinte du cœur. Cette affection, qui commence pendant l’enfance, peut parfois être difficile à remarquer par les familles, car les symptômes peuvent être confondus avec une simple grippe ou des douleurs de croissance.
Les symptômes les plus fréquemment observés pendant la phase aiguë sont les suivants :
- Fièvre élevée
- Douleurs articulaires
- Gonflement articulaire
- Éruptions cutanées
- Nodules sous-cutanés
- Mouvements musculaires involontaires
- Palpitations
- Essoufflement
- Faiblesse
Lorsque plusieurs de ces symptômes sont observés ensemble, les médecins prennent la situation très au sérieux. Les éruptions cutanées en forme d’anneau à centre pâle ou les indurations indolores situées au-dessus des reliefs osseux fournissent également des indices importants pour le diagnostic de la maladie. En particulier, les tableaux neurologiques qui apparaissent lorsque le système nerveux est touché et qui provoquent chez le patient des mouvements involontaires de la main, du bras ou du visage sont considérés comme un avertissement direct de rhumatisme articulaire aigu.
Quels tests sont réalisés pour diagnostiquer le rhumatisme cardiaque ?
Grâce à la technologie actuelle, détecter les dommages causés par le rhumatisme cardiaque sur le cœur est aujourd’hui assez simple et indolore. Alors qu’autrefois on essayait de poser le diagnostic uniquement à partir des souffles entendus au stéthoscope, nous pouvons aujourd’hui voir l’intérieur du cœur dans ses moindres détails. Même si le patient ne présente aucune plainte, il est possible de détecter à un stade très précoce une petite lésion débutant au niveau des valves cardiaques.
Les principaux tests diagnostiques appliqués sont les suivants :
- Échocardiographie
- Électrocardiographie
- Analyses sanguines
- Culture de gorge
- Radiographie pulmonaire
Parmi ces tests, le plus important est sans aucun doute l’échocardiographie, c’est-à-dire l’échographie du cœur. Cet appareil utilise des ondes sonores pour réaliser une vidéo animée du cœur. Grâce à la fonction Doppler couleur, la vitesse du sang passant à travers les valves, la présence éventuelle d’une fuite valvulaire et l’épaisseur des feuillets valvulaires sont mesurées au millimètre près. L’électrocardiographie (ECG), quant à elle, retranscrit sur papier le système électrique du cœur ; elle montre si l’inflammation ralentit ou non la conduction des signaux cardiaques. Les analyses sanguines sont également indispensables pour confirmer le niveau d’inflammation dans l’organisme et déterminer si le patient a récemment présenté une infection à streptocoque bêta-hémolytique.
Comment le rhumatisme cardiaque endommage-t-il les valves cardiaques ?
Vous pouvez imaginer votre cœur comme une maison à quatre pièces, et les valves cardiaques comme les portes situées entre ces pièces. Le rôle de ces portes est de permettre au sang de circuler dans la bonne direction et de ne jamais le laisser refluer. L’inflammation rhumatismale agit comme une rouille qui abîme les charnières et le bois de ces portes. Chez une personne en bonne santé, les valves cardiaques sont très fines, transparentes comme une pelure d’oignon et extrêmement souples. Mais à mesure que les poussées inflammatoires attaquent les feuillets valvulaires, ces membranes se remplissent de tissu cicatriciel, s’épaississent et se rigidifient.
Avec le temps, ces lésions progressent davantage. Les points de jonction permettant aux valves de s’ouvrir et de se fermer commencent à se coller entre eux. L’orifice par lequel le sang peut passer se rétrécit progressivement ; cette situation est appelée « sténose » en médecine. Par ailleurs, les fines attaches semblables à des suspentes de parachute, qui relient les valves au muscle cardiaque, peuvent également se raccourcir et se rigidifier. Dans ce cas, la valve ne peut pas se fermer complètement et le sang reflue en arrière ; on parle alors d’« insuffisance ». Parfois, ces deux situations peuvent être observées ensemble sur la même valve.
Les structures cardiaques les plus fréquemment touchées sont les suivantes :
- Valve mitrale
- Valve aortique
- Valve tricuspide
Lorsque cette situation touche surtout le côté gauche du cœur, le principal système qui pompe le sang oxygéné vers l’organisme est perturbé. Le sang commence à stagner en arrière, vers les poumons, et les patients se sentent constamment fatigués, essoufflés et faibles.
Quelles sont les options de traitement non chirurgical en cas de sténose liée au rhumatisme cardiaque ?
Autrefois, lorsqu’un rétrécissement d’une valve cardiaque était détecté, la seule option pour les patients était une chirurgie à cœur ouvert difficile, au cours de laquelle la cage thoracique était ouverte, le cœur arrêté et le patient relié à une machine. Aujourd’hui, grâce au domaine appelé cardiologie interventionnelle, il est possible d’atteindre l’intérieur du cœur par les voies vasculaires à l’aide de tubes très fins. Ces procédures interventionnelles, également connues sous le nom de méthodes fermées, ont changé le destin des maladies cardiaques rhumatismales.
En particulier dans la sténose mitrale, c’est-à-dire le rétrécissement de la valve située entre l’oreillette gauche et le ventricule gauche, des options de traitement non chirurgical peuvent être proposées aux patients appropriés. Sans aucune incision au niveau de la cage thoracique, il est possible d’élargir la valve rétrécie en entrant uniquement par la veine située dans la région de l’aine. Cette approche permet au patient d’éviter le poids psychologique et physique de la chirurgie, tout en accélérant de façon incroyable la période de récupération. Après seulement quelques jours d’hospitalisation, les patients peuvent reprendre leur vie quotidienne, leur travail et retrouver leurs proches avec beaucoup plus d’énergie.
Qui est éligible au traitement par ballonnet du rhumatisme cardiaque ?
Cette procédure, connue dans le langage courant sous le nom de ballonnet sur la valve cardiaque et appelée médicalement valvuloplastie mitrale percutanée par ballonnet, est une méthode très efficace, mais elle ne peut malheureusement pas être appliquée à tous les patients. Pour que l’intervention soit réalisable, la structure anatomique de la valve, c’est-à-dire son état actuel, doit être capable de répondre au ballonnet. Si la valve s’est complètement calcifiée au fil des années et est devenue dure comme de la pierre, le ballonnet ne peut pas l’ouvrir. De même, s’il existe une fuite importante en arrière, c’est-à-dire une insuffisance sévère associée à la sténose, cette fuite peut s’aggraver après le ballonnet.
C’est pourquoi les spécialistes en cardiologie interventionnelle examinent le cœur à l’aide de mesures échographiques détaillées avant de prendre une décision, et attribuent à la valve un score d’éligibilité.
Les principales caractéristiques valvulaires évaluées sont les suivantes :
- Mobilité de la valve
- Épaisseur de la valve
- Degré de calcification
- Structure des attaches sous-valvulaires
Si la valve du patient n’a pas totalement perdu sa souplesse, ne présente pas de masse calcique excessive et si le principal problème valvulaire est dû à l’adhérence des feuillets entre eux, ce patient est considéré comme un « candidat idéal » pour la procédure par ballonnet. En revanche, si les examens montrent que la valve n’est pas adaptée au ballonnet, on peut décider que la voie la plus sûre consiste à remplacer la valve par chirurgie.
Comment se déroule la procédure par ballonnet dans le rhumatisme cardiaque ?
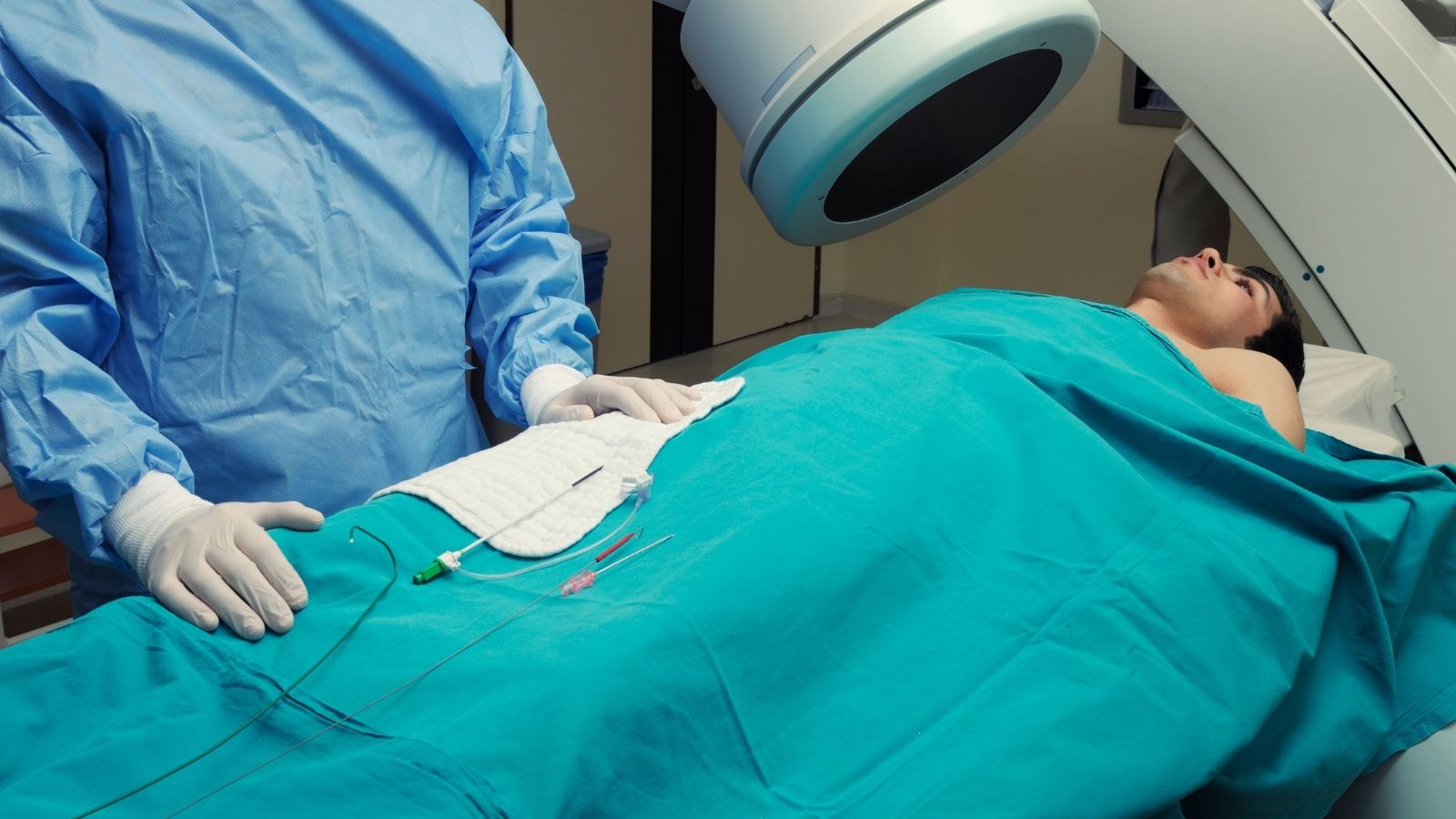
La procédure par ballonnet est réalisée dans des salles stériles appelées laboratoires d’angiographie, où se trouvent des appareils d’imagerie spéciaux. Le plus grand confort de cette intervention est qu’il n’est pas nécessaire d’endormir complètement le patient, c’est-à-dire de recourir à une anesthésie générale. Le patient reste éveillé et peut communiquer avec son environnement ; seule la région de l’aine est anesthésiée localement. Ainsi, aucune douleur ou souffrance n’est ressentie pendant l’intervention.
Le processus commence par l’entrée dans la grande veine de l’aine à l’aide d’une petite aiguille. À l’aide de fils très fins et de tubes appelés cathéters, on avance vers le côté droit du cœur. Pour passer de la cavité droite à la cavité gauche du cœur, un tout petit trou est ouvert dans la fine membrane située entre les deux oreillettes. Cette étape est la partie de la procédure qui exige le plus d’expérience. Une fois le côté gauche atteint, un fil spécial portant à son extrémité un ballonnet dégonflé est placé exactement au centre de la valve mitrale rétrécie.
Sous une pression contrôlée appliquée de l’extérieur, le ballonnet est gonflé à l’intérieur de la valve. À mesure qu’il se gonfle, il sépare par leurs bords les feuillets valvulaires collés entre eux au fil des années et élargit la surface de passage de la valve. Une fois que l’ouverture suffisante de la valve est confirmée instantanément sur les écrans d’échographie et de rayons X, le ballonnet est dégonflé puis retiré du corps. À la fin de l’intervention, l’orifice vasculaire au niveau de l’aine est fermé et le patient est conduit dans sa chambre pour se reposer.
Quels avantages la procédure par ballonnet offre-t-elle aux patients atteints de rhumatisme cardiaque ?
La méthode par ballonnet présente de nombreux avantages physiques et psychologiques par rapport à la chirurgie. Juste après l’intervention, comme la sensation de blocage dans le cœur disparaît, les patients ressentent un soulagement de leur respiration même lorsqu’ils se redressent dans leur lit. Cette méthode, qui évite le stress de la chirurgie, constitue une grande chance surtout chez les jeunes patients, car elle permet de préserver le tissu valvulaire d’origine.
Les principaux avantages de la procédure par ballonnet sont les suivants :
- Absence de cicatrice d’incision sur la poitrine
- Courte durée d’hospitalisation
- Retour rapide à la vie quotidienne
- Risque d’infection plus faible
- Absence de besoin de transfusion sanguine
- Évitement des risques de l’anesthésie générale
Alors que la consolidation et la guérison des os d’un patient ayant subi une chirurgie à cœur ouvert peuvent prendre des mois, un patient ayant bénéficié d’une procédure par ballonnet peut retrouver son rythme normal en quelques jours. Comme la valve d’origine est conservée, le patient n’a pas besoin de passer par une période d’adaptation à une valve cardiaque mécanique, et la préservation de la structure naturelle est toujours plus bénéfique pour la santé globale du cœur.
Quelles méthodes sont utilisées lorsque le rhumatisme cardiaque touche la valve aortique ?
Même si la maladie rhumatismale atteint le plus souvent la valve mitrale, la deuxième cible la plus fréquente est la valve aortique, qui constitue la porte principale de sortie du cœur. Lorsque la valve aortique se rétrécit, le sang oxygéné pompé par le cœur ne peut pas atteindre suffisamment le corps, les organes et le cerveau. Dans ce cas, les patients peuvent ressentir une douleur thoracique en marchant, avoir des étourdissements et même présenter des épisodes d’évanouissement. Pendant des années, le traitement de référence de la sténose aortique rhumatismale a été le remplacement de la valve par chirurgie à cœur ouvert.
Cependant, grâce aux progrès incroyables de la médecine, il est désormais possible de remplacer la valve aortique en passant par l’aine. Cette méthode appelée TAVI (implantation valvulaire aortique par cathéter) est devenue une véritable bouée de sauvetage, notamment pour les patients âgés, atteints d’autres maladies graves et considérés comme trop à risque pour une chirurgie. Lors d’une procédure TAVI, une nouvelle valve biologique pliée est placée à l’extrémité d’un cathéter de l’épaisseur d’un stylo. Une fois le cœur atteint par l’aine, cette nouvelle valve est positionnée exactement à l’intérieur de l’ancienne valve rétrécie, puis elle est gonflée et ouverte. La nouvelle valve écrase l’ancienne contre les parois et commence immédiatement à fonctionner. Après cette intervention remarquable, les patients peuvent se lever en très peu de temps.
La méthode de clippage peut-elle être appliquée en cas d’insuffisance valvulaire due au rhumatisme cardiaque ?
Si le rhumatisme cardiaque ne provoque pas seulement un rétrécissement des valves, mais altère leur structure au point de permettre au sang de refluer en arrière, c’est-à-dire de provoquer une insuffisance sévère, la situation est gérée un peu différemment. Comme la valve ne se ferme pas complètement, à chaque battement du cœur une partie du sang reflue vers les poumons, ce qui peut laisser le patient si essoufflé qu’il a l’impression d’étouffer. Des méthodes non chirurgicales ont également été développées pour ce problème de fuite.
La plus connue d’entre elles est la méthode de clippage appelée MitraClip. En atteignant le cœur par le vaisseau de l’aine, les deux feuillets de la valve qui ne se ferment pas complètement et se sont éloignés l’un de l’autre sont fixés ensemble au centre à l’aide d’un clip métallique spécial. Cette petite pince permet à la valve de mieux se fermer dans son ensemble et réduit considérablement la fuite. Cependant, un détail très important doit être souligné ici : comme les valves rhumatismales sont structurellement épaissies et ont tendance à adhérer, des mesures très précises doivent être effectuées lors de la procédure de clippage. Car en voulant empêcher la fuite, il existe un risque de trop réduire l’ouverture de la valve et de provoquer cette fois une sténose mitrale artificielle. Cet ajustement délicat dépend de l’expérience du spécialiste qui réalise l’intervention.
Le rhumatisme cardiaque crée-t-il un risque pendant la grossesse ?
Pendant la grossesse, le corps féminin vit un véritable miracle, mais ce miracle représente aussi un important test d’effort pour le cœur. À mesure que le bébé grandit, le volume sanguin de la mère augmente d’environ une fois et demie, et la fréquence cardiaque s’accélère. Si la future mère présente au niveau du cœur une sténose rhumatismale qui n’avait jusque-là pas donné beaucoup de symptômes, les choses peuvent alors se compliquer. Cette augmentation importante du volume sanguin ne peut pas passer facilement à travers la valve cardiaque rétrécie.
En conséquence, le sang commence à stagner dans les poumons. Une future mère qui montait normalement les escaliers sans difficulté peut devenir incapable de respirer même assise, et de l’eau peut s’accumuler dans ses poumons. Dans cette situation dangereuse, afin de ne pas mettre en péril la vie de la mère et du bébé, des méthodes interventionnelles sont utilisées en complément du traitement médicamenteux. En particulier au cours du deuxième trimestre de la grossesse, lorsque le développement des organes du bébé est terminé mais que la charge sanguine de la mère augmente fortement, une procédure par ballonnet (PMBV) peut être réalisée chez la mère à l’aide de protections spéciales contre les radiations. Cette intervention est extrêmement sûre pendant la grossesse ; grâce à l’élargissement de la valve, la mère est immédiatement soulagée et peut mener sa grossesse à terme sainement puis tenir son bébé dans ses bras.
Que faut-il faire pour prévenir les poussées de rhumatisme cardiaque ?
Le succès du traitement de la maladie ne dépend pas seulement de la perfection de l’intervention réalisée, mais aussi du mode de vie du patient après celle-ci. Le système immunitaire possède une mémoire ; si un streptocoque bêta-hémolytique s’installe de nouveau dans votre gorge, le système immunitaire s’en souvient et peut relancer l’attaque destructrice contre le cœur. On appelle cela une poussée de la maladie. Même si la valve cardiaque a été traitée, une nouvelle poussée peut à nouveau l’endommager.
Pour se protéger de ces poussées insidieuses, les patients doivent respecter certaines règles fondamentales tout au long de leur vie.
Les principales mesures à suivre sont les suivantes :
- Protection régulière par pénicilline
- Attention portée à l’hygiène bucco-dentaire
- Précautions avant les soins dentaires
- Intervention rapide en cas d’infection de la gorge
- Contrôles cardiologiques réguliers
La base de cette protection consiste à prévenir les infections à streptocoque, qui déclenchent la maladie. Comme les bactéries accumulées dans les gencives peuvent également atteindre le cœur par voie sanguine et se fixer sur les valves endommagées, les patients atteints de rhumatisme cardiaque doivent accorder une attention particulière à leurs habitudes de brossage des dents et prendre impérativement un antibiotique préventif avant toute intervention dentaire avec saignement.
Quels groupes de médicaments les patients atteints de rhumatisme cardiaque doivent-ils utiliser ?
Qu’une intervention sur la valve soit réalisée par des méthodes interventionnelles ou non, les patients diagnostiqués avec un rhumatisme cardiaque doivent utiliser régulièrement certains soutiens médicaux dans leur vie quotidienne. Ces médicaments visent à alléger la charge de travail du cœur, prévenir de nouvelles poussées et protéger le patient contre les risques vitaux.
Les groupes de médicaments que les patients doivent utiliser régulièrement sont les suivants :
- Injections de pénicilline à action prolongée
- Comprimés anticoagulants
- Régulateurs de la fréquence cardiaque
- Diurétiques
- Régulateurs de la tension artérielle
Les injections de pénicilline figurant dans cette liste, généralement administrées tous les 21 ou 28 jours, jouent le rôle de bouclier contre une nouvelle attaque microbienne et ne doivent absolument pas être interrompues jusqu’à l’âge déterminé par le médecin. Un autre groupe de médicaments vital est celui des anticoagulants. Les altérations des valves cardiaques peuvent provoquer des troubles du rythme dans les oreillettes du cœur, notamment une fibrillation atriale. Lorsque le rythme est perturbé, le sang commence à coaguler à l’intérieur du cœur. Si ces caillots se détachent et se dirigent vers le cerveau, ils peuvent provoquer un accident vasculaire cérébral. Pour éliminer ce risque d’AVC, l’utilisation d’anticoagulants puissants, dont la dose est ajustée sous contrôle médical, est une nécessité incontestable pour la santé du patient. Les diurétiques, quant à eux, éliminent l’excès de liquide accumulé dans les poumons ou les jambes et soulagent l’essoufflement. Ne pas modifier la dose des médicaments ou les arrêter sans consulter le médecin est la règle d’or d’une vie longue et saine.

Prof. Dr. Kadriye Orta Kılıçkesmez est l’une des figures de proue du domaine de la cardiologie en Turquie. Elle est née le 24 janvier 1974 à Tekirdağ. Après avoir terminé ses études de licence à la Faculté de Médecine Cerrahpaşa de l’Université d’Istanbul, elle a choisi la cardiologie comme spécialité et a suivi sa formation de spécialisation à l’Institut de Cardiologie de la même université. En 2015, elle a été mandatée par l’université pour fonder la clinique de cardiologie de Şişli Etfal ainsi que le laboratoire d’angiographie. Devenue professeure en 2017, Kadriye Kılıçkesmez a fondé en 2020 la clinique de cardiologie et le laboratoire d’angiographie de l’Hôpital Prof. Dr. Cemil Taşçı et a assuré que la clinique devienne une clinique de formation.